遺伝子レベル・組織レベルでがんを知り、より効果的な治療を探る
遺伝子変異の解明と新薬の登場で、肺がん「個別化治療」の幕開け

近畿大学医学部内科学教室
腫瘍内科部門准教授の
倉田宝保さん
がんについて、遺伝子や組織型の違いによって効果的な薬剤が異なることがわかってきた。
その違いにしたがって、抗がん剤や分子標的治療薬を使い分けていく新しい考え方の治療が「個別化治療」だ。
今、この治療によって、患者さんの生存を延ばすばかりか、副作用も緩和できるようになってきた。
「個別化治療」は、がんの違いによる治療法
最近、「肺がん」といえども、がん遺伝子の変化やがんのタイプがそれぞれ違うことが徐々にわかってきました。
その違いに対して、それぞれ異なる治療法が確立してきました。これが「個別化治療」です。まったく新しい治療法ではなく、従来の抗がん剤をその人に合ったように使うというものです。
今までの抗がん剤治療は、生物学的特徴の違いから、肺がんを小細胞肺がんと非小細胞肺がんとに分けるだけでした。
そして、「非小細胞肺がん」の進行期(病期3B期、4期)と診断された全身状態のいい患者さんには、プラチナ製剤(*)の抗がん剤シスプラチン(一般名)またはカルボプラチン(一般名)と、第3世代の抗がん剤の2剤を併用した治療を行ってきました。奏効率(*)は30~40パーセントで、平均生存期間は1年前後でした。患者さんは、自分がその30~40パーセントに入るかどうかを神に祈るしかない、という状況が、ずっと続いていました。
それが、個別化治療によって、効果の期待できる薬を選択することが可能になりました。無駄な治療を省くことができ、重い副作用を避けることができるメリットもあります。
現在、肺がんの個別化治療は2つの方向で始まったところです。遺伝子変異の有無と、組織型の違いによって、治療方針が変わってきました。
「肺がんの疑い」がある患者さんに生検を行い、がんであった場合、細胞を顕微鏡で見て、小細胞肺がんと非小細胞肺がんに分けます。個別化治療では、非小細胞肺がんの人に対して、さらに2つのことを行います。
まず、上皮成長因子受容体(EGFR)という遺伝子の変異があるかどうかの検査を行います。遺伝子変異のある場合、個別化治療を行うことができるようになりました。
遺伝子変異のないがんは、さらに組織型で分類し、扁平上皮がんと非扁平上皮がんに分けられます。このうち、非扁平上皮がんに有望な薬剤が出現してきました。これら2種類の個別化治療について、説明していきます。
*プラチナ製剤=白金系の抗がん剤。DNAに直接作用し、その複製を阻害したり、アポト-シス(細胞死)を起こす
*奏効率=がんの大きさに30パーセント以上の縮小が見られた割合
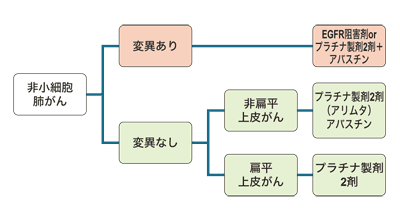
遺伝子変異がある場合の個別化治療
近年、抗がん剤とは違う、分子標的治療薬(*)が台頭してきました。これはがんの増殖や転移、進展にかかわる重要なシグナルを構成する遺伝子やタンパクの働きを阻害する薬です。
その中でイレッサ(一般名ゲフィチニブ)が2002年に承認されました。これは先ほどのEGFRをターゲットにした薬です。
最近になって、イレッサが「女性」「腺がん」「非喫煙」「アジア人」といった条件の人によく効くということがわかってきました。「よく効く」というのは、腫瘍が縮小すること、および悪くなるまでの期間(無増悪生存期間=PFS)を延ばすという意味です。
2004年、アメリカから、イレッサが作用する部位の遺伝子異常のある患者さんに、イレッサがとてもよく効くことが報告されました。その遺伝子異常のある患者さんを調べてみると、「女性」「腺がん」「非喫煙」「アジア人」といった条件の人が多いと判明しました。
ただ、どちらの条件(遺伝子異常のある・なし、女性、腺がんなどの背景因子)が重要なのかが最近までわかっていませんでした。
日本を含めたアジアで、IPASS試験と呼ばれる臨床試験が行われました。腺がんで、あまりタバコを吸わない男女を対象に、イレッサ単独と従来のプラチナ製剤と第3世代の抗がん剤の組み合わせであるカルボプラチン+タキソール(一般名パクリタキセル)とで比較試験をしたわけです。
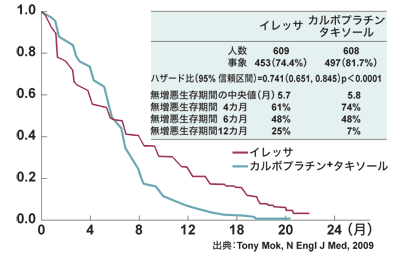
すると、途中で曲線同士が交差する結果となりました。通常、がん治療の臨床試験では、最初から最後までどちらかの治療法が上をいく曲線となることが多いです。そこで試験の一部分を対象にしたサブセット解析が行われました。すると、遺伝子変異のある人とない人とで、治療成績が逆の結果になりました。
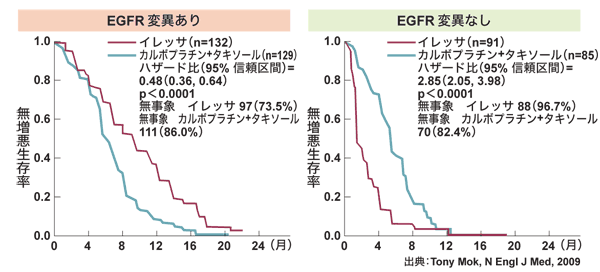
試験の一部分を対象にしたサブセット解析では遺伝子変異のある人とない人とで、治療成績が変わり、遺伝子変異の有無が重要であることが示された
遺伝子変異のある人とない人を一緒にしたために、曲線が交差したと考えられます。つまり、違う母集団が存在していることが示唆されたわけです。違う母集団とは、遺伝子変異の「ある」「なし」です。
「女性」「腺がん」「非喫煙」「アジア人」といった条件よりも、遺伝子変異のあるなしのほうが重要だということが、この試験から示されました。
もっとも、サブセット解析なので、推測の域を超えるものではありませんでしたが、2009年、北日本のグループによる臨床試験が報告されました。
「女性」「腺がん」「非喫煙」「アジア人」といった条件ではなく、遺伝子変異のある人たちを対象に、先の試験と同様に、イレッサ単独と、これまでのプラチナ製剤と第3世代の抗がん剤の組み合わせ「カルボプラチン+タキソール」とで比較試験をしたところ、イレッサを使ったグループのほうが、明らかに無増悪生存期間を延ばし、先ほどのサブセット解析と同様の結果が示唆されました。
これで、イレッサの効く因子としては、遺伝子変異の有無のほうが重要だとわかりました。
さらにWJOG(西日本がん研究機構)の臨床試験でも、同様の結果が出ています。イレッサ単独と、プラチナ製剤と第3世代の抗がん剤の組み合わせ「シスプラチン+タキソテール(一般名ドセタキセル)」との比較です。
2つの試験で同じ結果が出たことが重要です。このように、イレッサの効果が2つの大規模な臨床試験で証明されました。また、生存期間の中央値も、これまで非小細胞肺がんで報告されてきた中央値の約2倍の2年前後と報告されています。
これらの結果から、2009年は肺がんの個別化治療の幕開けと位置づけることができると思います。
*分子標的治療薬=体内の特定の分子を標的にして狙い撃ちする薬
同じカテゴリーの最新記事
- 薬物療法は術前か、それとも術後か 切除可能な非小細胞肺がん
- Ⅳ期でも治癒の可能性が3割も! 切除不能非小細胞肺がんの最新治療
- 肺がん治療の最新トピックス 手術から分子標的薬、免疫チェックポイント阻害薬まで
- 遺伝子変異を調べて個別化の最先端を行く肺がん治療 非小細胞肺がんのMET遺伝子変異に新薬登場
- 分子標的薬の使う順番の検討や併用が今後の課題 さらに進化している進行非小細胞肺がんの最新化学療法
- 肺がんⅢ期の化学放射線療法後にイミフィンジが効果 放射線副作用の肺臓炎をいかに抑えるかが重要
- 体重減少・食欲改善の切り札、今年いよいよ国内承認か がん悪液質初の治療薬として期待高まるアナモレリン
- 肺がんに4つ目の免疫チェックポイント阻害薬「イミフィンジ」登場! これからの肺がん治療は免疫療法が主役になる
- ゲノム医療がこれからのがん治療の扉を開く 遺伝子検査はがん治療をどう変えるか
- 血管新生阻害薬アバスチンの位置づけと広がる可能性 アバスチンと免疫チェックポイント阻害薬の併用が未来を拓く



