高度な技術力が必要。手術の場合、症例数の多い外科医を選べ! 痛みが少なく、回復も早い腹腔鏡手術の現在

東京医科歯科大学病院
腫瘍外科講師の
小嶋一幸さん
胃がんに対する腹腔鏡手術は、1991年に世界にさきがけて日本で開発された治療法。開腹手術に比べ体への負担が軽くて日常生活への復帰が早い、などの利点があり、一部の進行がんにまで適応が広がっている。ただし、技術が難しく、コストもかかるため、施設間、術者間の格差が大きいのが難点。今のところガイドラインでは「臨床研究」と位置づけられているが、5年生存率は開腹手術と同等の良好な結果との研究報告もあり、今後、ますます普及していく治療法といえよう。
日本で開発された手術法
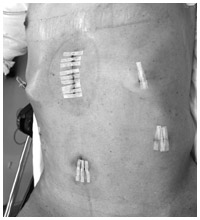
通常、胃の手術といえば、腹部を30センチほど切開して行う開腹手術が一般的だった。おなかの中を直接目で見て、手で触って手術する方法であり、古い歴史を有している。これに対して、腹部を大きく切り開くことなく、0.5~1.2センチほどの孔を数カ所開け、そこから腹腔鏡というカメラや特殊な鉗子などを挿入し、テレビモニターを見ながら手術するのが腹腔鏡手術だ。
腹腔とはおなかの中のことで、胃や腸が納まった大きな袋(腔)といえば理解がしやすい。といっても、ふだんは縮んだ状態なので、おなかに開けた孔から腹腔内に二酸化炭素を注入して空間を作り、そこに腹腔鏡を入れて内部を観察する。
腹腔鏡は先端に高性能のCCDビデオカメラを装着していて、おなかの中の様子はテレビモニターに大きく鮮明に写し出される。術者はこの映像を見ながら、別の孔から挿入した鉗子や電気メスなどの手術器具を操作して、胃を切除したり、リンパ節郭清(リンパ節の切除)を行う。
つまり、おなかを切開して直接中を見るかわりに、腹腔鏡の映像を見ながら手術するのが腹腔鏡手術で、「腹腔鏡下手術」ともいい、「腹腔鏡補助下手術」も行われる。
術式は「腹腔鏡下局所切除」「腹腔鏡補助下幽門側(噴門側)胃切除術」「腹腔鏡補助下幽門保存胃切除術」などがあり、もっとも多く行われているのは、胃の3分の2以上を切除しリンパ節郭清を行う「腹腔鏡補助下幽門側胃切除術」だ。開腹による標準手術(定型手術)とまったく同じ術式で、開腹か腹腔鏡下かの違いだけだ。
消化器外科手術では、1980年代に胆石症に腹腔鏡手術が行われたのが最初。当時、胆石症の手術といえば開腹手術が当たり前だったが、技術の向上や機器の進歩などに伴い、今では胆石症は特殊なケースを除いて開腹手術はむしろ希になり、腹腔鏡手術が標準治療となっている。
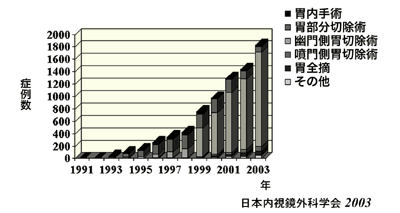
その後も腹腔鏡手術の進歩は著しく、胃がんや大腸がんなどにまで適応が広がってきた。ただ、胃がんに対しては、治療法としてまだ歴史が浅い上、施設間や術者間での技術的な格差が大きく、「胃癌治療ガイドライン」(2004年改訂版)では「臨床研究」と位置づけられている。それでも02年から保険診療となっていて、入院費用は開腹手術より安い。入院期間が短いのがその理由で、トータルで医療費が安くなるというので、2006年4月からは、早期がん、進行がんを問わず、開腹手術より約10万円弱ほど診療報酬の保険点数が高くなり、この治療法を取り入れる医療機関が増えることが予想される。
日本トップクラスの症例数
早くから胃がんに対する腹腔鏡手術に取り組み、日本でもトップクラスの症例数を手がけているのが東京医科歯科大学腫瘍外科(食道・胃外科)講師の小嶋一幸さんだ。どんながんに有効なのだろうか?
「早期胃がんのうち、粘膜内にがんがとどまる1A期のがんは内視鏡治療が適応され、口から入れた内視鏡で内側からがんを切除する内視鏡的粘膜切除術(EMR)や内視鏡的胃粘膜下層剥離術(ESD)といった治療法があります。
しかし、内視鏡治療の適応とならないもう少し大きい早期胃がん、あるいはESDを行ったもののがんが思ったより深かったとか、リンパ管への侵襲があるなどで、追加の治療が必要という場合、腹腔鏡手術が適応となります。それに加えて、がんが胃の表面に出てない一部の進行がんで、手術前に明らかなリンパ節転移が認められない場合も、腹腔鏡手術が適応となります。もちろん、手術に当たっては、患者さんに今までの手術成績や合併症などについてすべて説明して、十分なインフォームド・コンセントのもと、行われています」
以上はいずれも「胃癌治療ガイドライン」で適応とされる治療法だが、中には、ガイドラインの適応を外れていても、「腹腔鏡は痛みが少ないと聞いたから」とか、「高齢でおなかを開けられるのは負担が大きいから」といった理由で、腹腔鏡手術を希望する患者もいるという。
しかし、がんが胃の外側表面にまで出ていなくて、胃を養う血管に沿ったリンパ節に転移がある「*T2N1」程度の進行度ならまだしも、がんが胃の表面に出ている「T3」までいっていると、腹膜播種が起こりうる。その頻度が腹腔鏡手術により増えるかどうかわかっていないという話をして、それでも腹腔鏡手術をやってほしいという希望がある場合は、手術を行う場合もあるという。ただし、そのようなケースはそれほど多くなく、年間数例にすぎないそうだ。
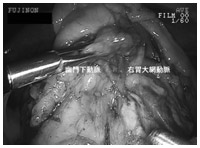
*T2N1=がんの進行度をT(腫瘍)N(リンパ節転移)M(遠隔転移)で分類。T2は筋層やしょう膜下層までがんが進んでいる。N1は胃のそばのリンパ節に転移
術後5日で退院が可能に
同病院では早期胃がんの比率が高く、全手術の6割が腹腔鏡手術で、残りの4割は開腹手術という。
開腹手術と比べた腹腔鏡手術の利点は、「何より、患者さんの痛み具合が全然違うこと」と小嶋さんは語る。
「ほとんど傷がなく、痛みが少ないため、腹腔鏡手術を受けた人の9割が翌日から歩いています。このため肺炎などの合併症が少ないし、術後の腸蠕動の回復が早いので食事も早期に摂れる。おかげで入院日数が短くなり、術後5日で退院できます。平均在院日数は6.8日で、最短4日で帰宅した患者さんもいますし、胃局所切除なら術後2日で退院が可能です」
早期胃がんと診断された40代の男性の例だが、日曜日に入院し、翌日の月曜日に、胃の3分の2を切除する腹腔鏡下幽門側胃切除術を受けた。手術は成功し、その後の経過も順調で、土曜日に退院。翌週の月曜日から仕事に復帰した。わずか1週間休んだだけで、元気に働いているという。

同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 適切なタイミングで薬剤を切り替えていくことが大切 切除不能進行・再発胃がんの最新薬物療法
- 術前のスコア評価により術後合併症や全生存率の予測も可能に 進行胃がんに対するグラスゴー予後スコアが予後予測に有用
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 新規の併用療法による治療効果改善に期待 ステージⅢ胃がんにおける術後補助化学療法の現状



