どうやってがんを叩くのか。なぜ副作用が強いのか。抗がん剤の疑問にわかりやすく答える
がんを知らない人でもすぐわかる!抗がん剤の基礎知識
 抗がん剤の専門家
抗がん剤の専門家(腫瘍内科医)である
向井博文さん
抗がん剤治療は手術、放射線治療と並ぶがんの3大治療の1つ。近年は優れた抗がん剤が次々に開発され、目ざましい発展を遂げつつある。
抗がん剤は副作用が強いと敬遠されがちだったが、今では副作用対策も進み、苦痛やリスクを軽減しながら治療を受けられるようになっている。
目に見えない微小ながんを叩く
抗がん剤治療というと、入院してベッドで寝たきりになり、点滴などで薬を投与される、とイメージする人がまだ多いのではないだろうか。ところが最近は、病院をのぞいてみると、外来化学療法室と呼ばれる専用の部屋の中で患者さんたちが薬の点滴を受け、そのまま仕事に行ったり、帰宅して家事をしたりしている(こういう治療を「外来化学療法」という)。
通院で抗がん剤治療を受けられるようになった背景には、薬の投与方法や副作用対策の進歩がある。患者さんはがんの治療中でも普段どおりの生活を送れるようになり、QOL(生活の質)はずいぶんと高まっている。このように、抗がん剤治療は大きく様変わりしている。
たとえば、「抗がん剤だけでがんは治らない」「抗がん剤は副作用がひどく、そのせいで死ぬ場合さえある」といったことを聞いたことがあるかもしれないが、今の抗がん剤には必ずしも当てはまらない。抗がん剤だけで治るがんもあるし、副作用の少ない抗がん剤も開発されている。この記事では抗がん剤の基本的な内容をご紹介するので、抗がん剤のことをぜひ正しく知っていただきたい。
まず、なぜがんの治療に抗がん剤を使うのか、ということから考えてみよう。
がんは何らかの原因で正常細胞の遺伝子が傷つき、細胞が突然変異を起こして、異常なスピードで際限なく増殖するようになる病気だ。抗がん剤(制がん剤、抗悪性腫瘍剤ともいう)は、そのようながん細胞を増殖できないようにして、がん細胞を死滅に追いやる薬である。
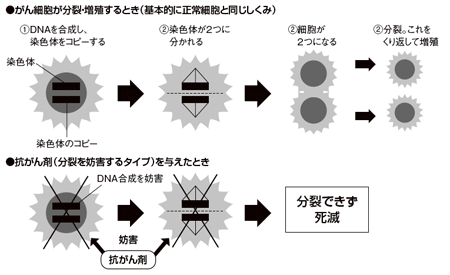
手術や放射線治療は局所療法といって、がんができた病巣だけを治療する方法だ。これに対して、抗がん剤治療は基本的に点滴などで薬を体内に吸収させ、血管を通じて全身に行き渡らせる全身療法である。それには理由がある。
がんが大きくなると、まわりの臓器や血管にまで食い込む。そこから分離したがん細胞が、血液やリンパ液を介してほかの場所に移り住む(転移)ことで全身にがんが広がっていく。
「5ミリ大のがんの中には10億個のがん細胞がいるといわれます。もし、そのうちのほんの一部でも転移してしまえば、手術や放射線治療ですべてのがんを取り除くことはできません。そこで、全身に散らばった目に見えない微小ながんを退治するために、抗がん剤を用いるのです」
こう説明するのは、抗がん剤治療にくわしい国立がん研究センター東病院乳腺科・血液化学療法科医長の向井博文さんだ。
抗がん剤治療は脇役から準主役へ
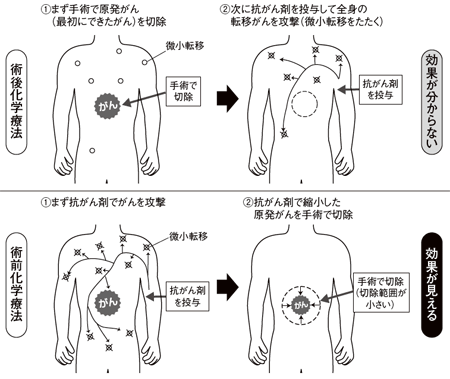
このように、抗がん剤治療は手術や放射線治療を援護する、あるいは手術や放射線治療が行えない転移・再発がん患者の延命を目的として用いられることが多かった。しかし、最近は治療効果を高めるため、手術や放射線治療と組み合わせて積極的に使われるケースが増えている。がん治療の脇役から準主役になったといってもいいだろう。
たとえば、手術でがんを摘出した後、手術では取りきれない微小がんを叩いて再発を抑えるため、抗がん剤を投与する治療がある。これを術後化学療法という。反対に、抗がん剤を投与してから手術をする場合もあり、こちらは術前化学療法という。
「術前化学療法は10年ほど前から行われるようになりました。先に抗がん剤を投与してがんが縮小すれば、手術の切除範囲が小さくなります。すると、乳がんなら乳房を温存し、大腸がんなら人工肛門をつけなくてすむというようにQOLを保てるわけです。また、抗がん剤が実際に効くかどうか、腫瘍が小さくなるかどうかで確認することもできます」
がん細胞も正常細胞も攻撃してしまう
抗がん剤の大きな問題の1つは副作用の強さだ。それには抗がん剤開発の歴史が深くかかわっている。抗がん剤が初めて登場したのは1940年代。第1次世界大戦で使われた毒ガスから生まれた「ナイトロジェンマスタード」が抗がん剤第1号だ。まさに、このことが抗がん剤の背負った業を象徴している。
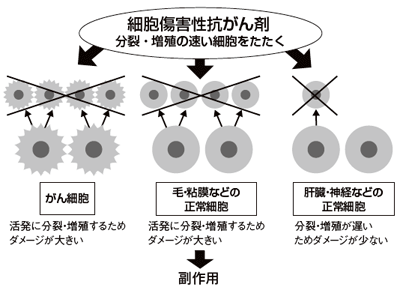
「地球上のありとあらゆる物質の中から、抗がん作用のある物質探しが行われました。がんを殺す作用さえあれば、片っ端から抗がん剤として試してみる。なぜ効くかはひとまずおいて、とにかく効果があるものが医療の現場で使われるようになりました。それがこれまでの抗がん剤開発の方法でした。そのうち、なぜ効くのかという仕組みのほうもわかってきて、ほとんどはがん細胞を傷つけ、増殖できないようにする働きだったのです。それらの薬は"細胞障害性"抗がん剤と呼ばれました」
細胞が分裂・増殖するさいには、DNA(遺伝子情報を含んだ細胞核の中の成分)を新しく合成しなければならない。がん細胞はDNA合成をひんぱんに行い、急激に分裂・増殖する。細胞障害性抗がん剤はDNA合成を妨害して、がん細胞が増殖できなくするが、同時に正常細胞も攻撃してしまう。とくに、毛根や粘膜、血液など分裂・増殖の活発な細胞が打撃を受けやすく、脱毛や口内炎、貧血などの重い副作用を引き起こす。
「細胞障害性抗がん剤は、正常細胞に与える以上のダメージをがん細胞に与えるという危ういバランスの上で、抗がん剤として成り立っています。それゆえ、1歩間違えれば毒薬になってしまう抗がん剤は、処方がきわめて難しい劇薬なのです」
がんを狙い撃ちする分子標的薬
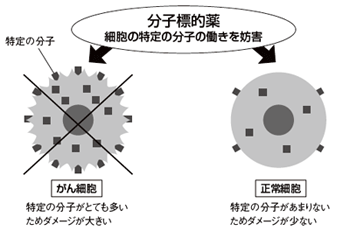
こうした問題を解決するべく開発されたのが分子標的薬だ。これはがん細胞に特有の分子を見分け、がん細胞だけを狙い撃ちするのが特徴。従来の抗がん剤がじゅうたん爆撃型とすれば、分子標的薬はピンポイント爆撃型といえる。
「分子標的薬は従来の抗がん剤と比べ、副作用が少ないのがメリットです。副作用が皆無でないのは、標的とする分子を正常細胞も少し持っているためです。いずれ正常細胞には一切なく、がん細胞にしかない分子が発見されれば、副作用のない分子標的薬ができるでしょう。分子標的薬はまだ数が少ないのですが、現在、開発が盛んに行われており、これからどんどん増えるでしょう」
とはいえ、現実には抗がん剤の副作用をなくすことは難しいようだ。
「ただし、現在では副作用を抑える薬を一緒に使ったり、副作用が強くなると抗がん剤の投与量を減らしたり、投与間隔を空けたりする対策が進んでいるので、以前ほど副作用で苦しむことはなくなっています。こうした実態もきちんと理解しておくことが大切です」
| 種類 | 起こりやすい薬剤(一般名) |
| 吐き気・嘔吐 | イリノテカン、シクロホスファミド、シスプラチンなど |
| 脱毛 | エピルビシン、パクリタキセルなど |
| 倦怠感 | ほとんどの抗がん剤 |
| 血球減少 | ほとんどの抗がん剤 |
| 手足症候群 | カペシタビン、シタラビン、ソラフェニブ、スニチニブなど |
| 口内炎 | フルオロウラシル、メトトレキサート、ドキソルビシンなど |
| 下痢 | イリノテカン、フルオロウラシル、メトトレキサートなど |
| 便秘 | ビンクリスチン、ビノレルビンなど |
| 呼吸器障害 | メトトレキサート、ゲフィチニブなど |
| 心機能障害 | ドキソルビシン、ダウノルビシン、エピルビシンなど |
| 肝機能障害 | ほとんどの抗がん剤 |
| 腎機能障害 | シスプラチン、メトトレキサートなど |
| 末梢神経障害 | パクリタキセル、オキサリプラチン、シスプラチンなど |
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬の2剤併用療法が登場 肝細胞がんの最新動向と薬物療法最前線
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 免疫チェックポイント阻害薬で治療中、命に関わることもある副作用の心筋炎に注意を!
- SONIA試験の結果でもCDK4/6阻害薬はやはり1次治療から ホルモン陽性HER2陰性の進行・再発乳がん
- dose-denseTC療法も再脚光を ICI併用療法やADC新薬に期待の卵巣がん
- 心不全などの心血管の副作用に気をつけよう! 乳がんによく使われる抗がん薬
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 「過剰検査・過剰治療の抑制」と「薬物療法の進歩」 甲状腺がん治療で知っておきたい2つのこと



