予後がよくないがんは早期発見が要。定期的な尿検査や超音波検査を 要注意! 進行の早い腎盂尿管がんの診断と治療
治療(1)
腎臓と尿管を全切除する手術が標準治療
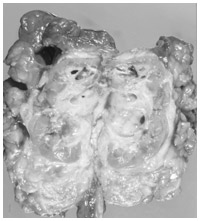
腎尿管全摘除術で摘除した腎尿管の標本写真。
左上腎杯にがんと出血あり
転移が認められない腎盂尿管がんの標準的な治療法は、腎尿管全摘除術と呼ばれる手術である。がんだけではなく、がんが存在している側の腎臓と尿管をすべて切除する。これらの部位を残したままだと、再発の危険性が高まるからだ。腎尿管全摘除術は、表在性がんと浸潤がんの双方に適用される。
リンパ節転移が確認された場合はどうするのだろうか。
「たとえば、腎盂がんであれば腎門部のリンパ節を郭清し、下部の尿管がんであれば腸骨動脈の周囲のリンパ節を郭清します。さらに下の尿管がんの場合は、内腸骨や外腸骨などのリンパ節を郭清します」(高橋さん)。そのほか、どこをどの程度切除するかは、がんのある場所や進行度などによる。手術の方法は開腹手術が標準だが、最近は、大学病院を中心に腹腔鏡(後腹膜鏡)手術も行われるようになってきた。
表在性がんなど早期がんの場合、内視鏡でがんを切除することはできないのだろうか。
「表在性がんであっても、腎盂尿管がんを内視鏡で治療する技術はまだ確立されていません。それというのも、腎盂尿管の粘膜が非常に薄いため、少し削っただけで、粘膜に孔が空いてしまう危険性が高いためです。一方、削り方が浅ければ、がんが残ってしまい、すぐに進行して、浸潤がんになってしまいます」(高橋さん)
ただし、ごく限られた症例で、なおかつ限られた医療施設では近年、内視鏡治療も行われるようになってきた。たとえば、次のような症例だ。
「内視鏡で患部を診察してみたら、ちょっとしたポリープのような病変が1つ見つかったとします。切除してみると、確かにがん。こうした場合、この小さながん1つのために、がんのある側の腎臓と尿管をすべて切除するのはお気の毒ですから、内視鏡治療で終了することもあります」(高橋さん)
また、何らかの理由で腎臓が1つしかない人や、重い糖尿病を患っている人、結核の既往症がある人、あるいは何らかの理由で慢性腎不全になっている人などに腎尿管全摘除術を行うと、人工透析になる危険性が高い。そのため、こうした人たちにも内視鏡治療が行われることがある。ただし、表在性がんであることが確実視される場合に限られる。また当然、インフォームド・コンセント(十分な説明と納得)がしっかりなされることが必要である。
肺など他臓器への転移が認められる場合は、M-VAC療法、またはGC療法による化学療法が行われる(M-VAC療法とGC療法については後述)。骨転移などを起こしている場合などは、化学療法に放射線治療を加えることもある。
治療(2)
再発予防にはBCG注入療法を行う
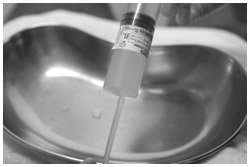
膀胱内にBCG注入シーン
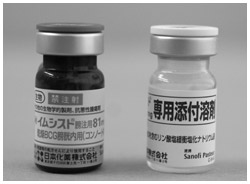
BCGの入った瓶
腎盂尿管がんは再発の多いがんでもある。表在性がんが再発することもあるし、手術後に膀胱に再発することも、反対側の腎盂や尿管に再発することもある。こうした症例や再発を予防するために、BCG注入療法を行うことがある。
方法は2つある。尿管にカテーテルを挿入し、腎盂まで通して、BCGを直接注入するか、点滴で少しずつ投与する方法。この方法が最も確実である。
もう1つは、ダブルジェイステントというステントを尿管の中に留置する方法だ。この状態でBCGを膀胱に入れて、患者が横になると、BCGが逆流して腎盂の中まで到達する。
またBCG注入療法は、高齢者や腎臓をすでに1つ切除しているために手術が選択できない人などに対しても行われることがある。ただし「内視鏡治療と同様に慎重に適応されるべきである」と高橋さんは話す。
BCG注入療法の副作用には、ほぼ確実に起こる発熱のほかに、粟粒結核(大量の結核菌が血流を通して全身に広がって起こる結核)などが起こることもある。副作用をできるだけ防ぐためには、先述のとおり、点滴などで時間をかけてゆっくり投与する必要がある。
治療(3)
T2以上のがんには多剤併用の化学療法
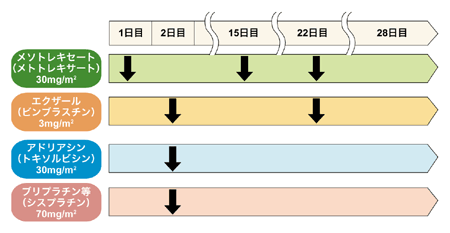
T2以上の腎盂尿管がんでは、再発を予防するため、手術後には通常、先述したM-VAC療法という補助化学療法を行う。
M-VAC療法とは、メソトレキセート(一般名メトトレキサート)+エクザール(一般名ビンブラスチン)+アドリアシン(一般名ドキソルビシン)+ブリプラチンやランダ(一般名シスプラチン)の4剤併用療法のこと。副作用には吐き気、脱毛、骨髄抑制(白血球や血小板などの減少)、食欲不振などがあるが、制吐剤を服用するなどの対処法がある。ただし、骨髄抑制が強いと、途中で中止せざるを得ないこともある。
また最近では、M-VAC療法の代わりに、GC療法を行うこともある。GC療法とは、ジェムザール(一般名ゲムシタビン)とブリプラチンやランダの2剤併用療法のこと。副作用はM-VAC療法より少ないが、保険はまだ適用されていない。
診断法も治療法も、着実に進歩している。しかし進行が早く、現状では予後のあまりよくない腎盂尿管がんは、早期発見がとりわけ重要だ。そのためには、人間ドックや自治体の健康診断で、尿検査や腎臓の超音波検査を定期的に受けることがまずは大切なことといえるだろう。
同じカテゴリーの最新記事
- キイトルーダ登場前の時代との比較データから確認 進行性尿路上皮がんの予後が大幅に延長!
- 免疫チェックポイント阻害薬や抗体薬物複合体の登場で急激に変わった進行膀胱がん(尿路上皮がん)の薬物治療
- 尿路上皮がん(膀胱・腎盂・尿管)に新薬の期待 進行した尿路上皮がん治療に選択肢が増える
- 筋層浸潤膀胱がんに4者併用膀胱温存療法を施行 ~生命予後や合併症抑止に大きく貢献~
- 筋層浸潤性膀胱がんの最新情報 きちんと理解して、治療選択を!
- 膀胱を残す治療という選択肢を より多くの人が選べるよう実績を積んでいます
- 自分に合った尿路ストーマ装具で日々の暮らしをより豊かに
- 膀胱がんの基礎・最新治療 高齢化に伴い罹患率が上昇 5年生存率は病期別に10~90%
- 低侵襲、しかしがんの芽はしっかり摘む! 膀胱をとらずに治す「大阪医大式膀胱温存療法」とは


