リスクの大きな造血幹細胞移植をやるべきか、いつやるべきかを判断する 再発リスクを測り、それに応じた治療戦略を立てる ~急性骨髄性白血病の場合~
WT1の多い人は再発の危険が高い
一方、これまで、治療後に残った白血病細胞の数が、その後の経過を知る重大な因子であることはわかっていたものの、全ての白血病で、残った白血病細胞の微小残存病変を数えることはできませんでした。
ところが、10年ほど前からメッセンジャーRNAのコピー数を調べられるようになりました。そこで、注目されるようになったのがWT1と呼ばれるタンパク質です。
これは、ウイルムス腫瘍という、子供の腎臓がんの原因遺伝子として見つかったものですが、急性骨髄性白血病の場合、タイプに関係なく白血病細胞の90パーセント以上が持っています。
そこで、メッセッジャーRNAを測定してWT1の量を調べれば、白血病細胞の残存数がおおよそわかり、再発リスクが予測できるのではないかと、考えられたのです。
測定は、そう難しいものではありません。患者の血液を採取して遺伝子を増幅し、試薬を使ってWT1の数を調べます。
再発が早く予測でき治療も早期に開始
23の施設で急性骨髄性白血病の患者さん191人の経過とWT1の量を調べたところ、予想どおりの結果が出ました。
WT1の量が50コピー未満の状態が1年間の観察期間中続いた人は再発しなかったのですが、寛解直後からWT1の量が多かったり、途中から急増した人は高い確率で再発したのです。
実際には、寛解に入った66人の患者さんは全員WT1の量が50コピー未満になり、1年間の観察期間が終了した時点でも56人が50コピー未満、つまり陰性を維持していました。
一方、化学療法によって寛解に入らなかった54人のうち47人は観察期間中WT1が50コピー以上で陰性にはなりませんでした。
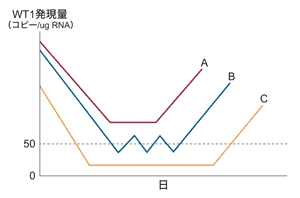
寛解に至った後、経過観察期間内に再発した患者29人のWT1発現量を検討。結果、29人全員において、��解に前後してWT1は1度低下し、再発に伴って上昇した
寛解した後に再発した患者さん29人は、寛解に入ったときにはWT1が低下していましたが、再発に伴って再び上昇していました。うち23人は、検査によって再発とわかる43日前に、WT1がすでに200コピーを超えて上昇していました。
つまり、この調査からWT1の量が寛解や再発と一致していること。WT1の量を測定することで、再発のリスクがわかり、また実際の診断より早く再発がわかることが判明したのです。
具体的には、寛解に入ったとき、そして地固め療法が終了した時点でWT1を測定します。
そこで、「50コピー以下の状態が1年以上続けば、長期的にはわかりませんが、再発のリスクは低いと考えられます」と、佐倉さんは語っています。
逆に、50コピー以上の人、中でも地固め療法が終わってから高くなった人は、注意深く経過を観察する必要があると佐倉さんは話しています。
海外では、寛解導入時と地固め療法終了時に、WT1の値が高い場合は、再発のリスクが高いので早い時期に同種造血幹細胞移植の実施を検討している国もあります。
この他、WT1が陽性か陰性かは、寛解後の地固め療法の選択の指標にもなるのではないかと言われています。
また、再発がふつうの検査よりも早い時期にわかるので、それだけ治療が早く始められることも、この検査の利点です。
しかし、それでも1回目の寛解期に造血幹細胞移植を行うかどうかの判断は難しいと佐倉さんは言います。
「まだ、検査では再発しているわけではないのに、WT1が高くなった段階で命がけの移植を行うべきなのか、2回目の寛解期でも移植の成績は変わらないし、移植による合併症が出れば今の医学ではまだ乗り越えることができません。そうした状態では、医師としても強く移植を勧めることはできないのです。 しかし、予後中間群で染色体異常がない場合など、移植を行うべきか迷うでしょうから、そうしたときにはいい判断材料になると思います」
急性前骨髄性白血病では治癒を目指す時代
急性骨髄性白血病の中でも、急性前骨髄性白血病の場合は、分子標的治療薬であるレチノイン酸と呼ばれる、ビタミンA誘導体の経口薬がよく効くそうです。この薬剤は、急性前骨髄性白血病細胞を成熟させることができるので、従来の化学療法のみの治療と比べて、無再発生存率は68.5パーセントと、飛躍的に良くなりました。
佐倉さんによると、「80パーセント以上の患者さんが長期生存可能な時代となり、さらに治癒を目指す時代」だといいます。
この病気の場合、この疾患に特有のメッセンジャーRNAを測定することにより、白血病細胞の残存量を測定することができますが、早期に再発が見つかると、新たな薬も開発されているので、大半の人が救われる可能性が出てきています。
急性骨髄性白血病の場合も、再発リスクが判別できるようになったのですから、安全で効果的な治療法の開発が待たれるところ。
また、65歳以上になると極端に治癒率が低下してしまうので、これを何とか改善することも、今後の大きな課題です。
同じカテゴリーの最新記事
- これから登場する分子標的薬に期待! 急性骨髄性白血病(AML)の治療はそれでも進化している
- 医学会レポート 米国血液がん学会(ASH2015)から
- 貴重な患者さんの声が明らかに!急性白血病治療後の患者QOL調査
- 経過観察から移植まで幅広い治療の選択肢がある 高齢者に多い急性骨髄性白血病 生活の質を重視した治療が大切!
- 新たな造血幹細胞移植法も出てきた! 化学療法と移植で根治を目指す急性骨髄性白血病の最新治療
- 予後予測に基づいて寛解後療法を選択。分子標的薬の開発や免疫療法もスタート リスク別薬物療法で急性骨髄性白血病の生存率アップを目指す
- 治療の主体は抗がん剤を用いた化学療法と造血幹細胞移植 新薬など進歩著しい急性骨髄性白血病の最新治療
- 急性骨髄性白血病の最新治療 分化誘導や分子標的などの新療法の出現で飛躍的効果の足がかり


