血縁ドナーによる骨髄移植の成果に迫る 臍帯血移植は、難治性血液がんを救う切り札になり得るか
「臍帯血移植は再発しやすい」は間違い!
臍帯血移植で使われるのは、生まれたばかりの赤ちゃんのへその緒の白血球。これが、大人の白血球を使う骨髄移植との最大の違いといえるだろう。10年ほど前までは、病原体などの抗原に全く触れたことのないまっさらな白血球は、白血球としての力が弱く、反応を起こせないのではないか、異物(白血病細胞)に対する攻撃力も小さいのではないかと懸念されていた。つまり、GVL効果が弱いと思われていたのだ。しかし、症例を重ね、解析されるにつれ、それは間違いだと明らかになったそうだ。
「虎の門病院で、非寛解の白血病患者さん、つまり抗がん薬治療で寛解に持ち込めなかった難治性白血病の患者さん51例で臍帯血移植をしたデータがあるのですが、2年生存率が56.5%という結果が出ました。一般的に、非寛解の移植では2年生存率は2割ぐらいと言われています。つまり、臍帯血移植はGVLが弱いとか、再発しやすい、などということは決してない、ということです」(図3)
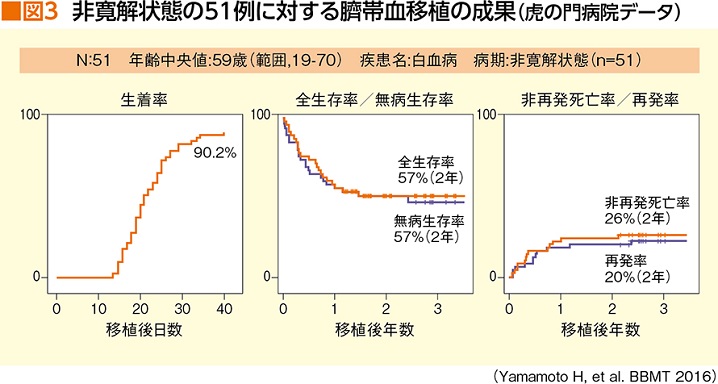
10年ほど前、まだ〝臍帯血移植はGVLが弱い〟と一般的に思われていたころ、当時からすでに臍帯血移植を多く手がけていた虎の門病院血液内科では、実体験として「臍帯血移植はGVLが決して弱くない」という感触を持っていたそうだ。今では、それがデータとして実証されるに至ったということだろう。
とはいえ、まっさらな白血球ゆえの謎も、やはりまだあるそうだ。本来、移植後のGVHDには、生着直後の急性GVHDと、生着後100日ほど経過してから起こる慢性GVHDがあり、骨髄移植は慢性GVHDが強い傾向がある。それに対し、臍帯血移植は生着後ということでいえば、急性GVHDも慢性GVHDも骨髄移植に比べて希薄。とくに、慢性GVHDが弱い。前述のように、GVHDもGVLも新しい白血球による異物攻撃の証と考えると、GVHDが弱いということは、GVLも弱いと推察されるわけだが、臍帯血移植後の再発率の低さは骨髄移植に比べて優るとも劣らない。つまり、GVLは決して弱くないのだ。これはなぜなのか……。
「実は、臍帯血移植に限ってですが、移植して9日目ぐらいに突然、39度以上の高熱が出て、皮疹や下痢といった症状が起きます。移植して9日目なので、私たちは〝デイ・ナイン・フィーバー〟と呼んでいますが、9日目というと、まだ白血球が増え始めてもいないゼロの時期。白血球が全くないこの時期に、GVHDのような症状が起こるのです。しかも、そのとき、骨髄中の血液細胞を調べたら、なんとすでに100%、ドナーの細胞に置き換わっていることがわかりました」と内田さん。
白血球はゼロのまま、まだ増え始めてもいないのに、である。これまでの理論上ではあり得ないことだった。そして、「仮説段階ですが」と前置きして、内田さんは続けた。
「臍帯血移植で入ってきた白血球、つまりまっさらな白血球は、ものすごく反応が早いのではないかと思うのです。少なくとも、骨髄移植ではこんなことはあり得ない。理論通り、白血球が増えてきて生着したころに骨髄中の血液細胞も置き換わります。ところが臍帯血は、まだ白血球を作り始めてもいない時期に、すでに骨髄の中は9日目にして新しい血液細胞が占領している。あっという間に臍帯血の新しい細胞に入れ替わっているのです。これは紛れもなく、臍帯血の血液細胞の力強さ、反応の早さを示しています。言い換えると、臍帯血移植は慢性GVHDが弱いけれど、移植後9日目の、まだ白血球ゼロの時期に起こる高熱と様々な症状、このときに悪い細胞をかなり叩いてくれていて、その後のGVHDと同じ働きをしているのではないか、という仮説が立つわけです。少なくとも、9日目の高熱は臍帯血移植特有の現象で、骨髄移植には見られない反応であることは確かです」
臍帯血は、生まれたばかりの赤ちゃんのへその緒の血液。つまり、何の病原菌にも晒(さら)されたことのない、まっさらな造血幹細胞だ。それゆえ、大人の造血幹細胞に比べて力が弱いと考えられていた10年前の予想は、見事に外れた。どこか、人間の大人と子どもの在り方が投影されているようにも思えるのは気のせいだろうか。
臍帯血移植が日本で開始されて約20年。当初の10数年は骨髄移植が不可能な場合の「代替」治療法だった臍帯血移植が、少しずつ実績を積み重ね、いまや総括的に考えると、血縁ドナーによる骨髄移植に迫る成績を出している(図4)。
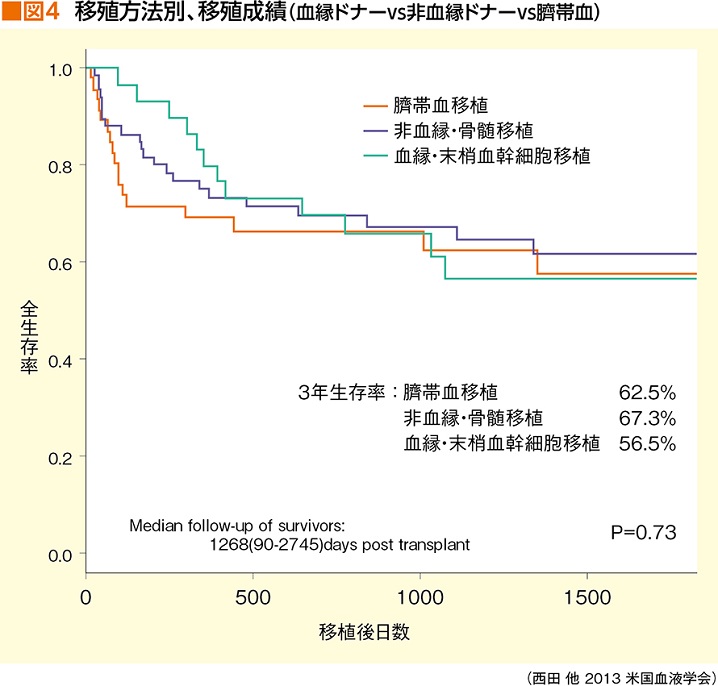
それでもなお、移植治療の第1選択が血縁ドナーの骨髄移植なのはなぜだろう。
「誤解を恐れずに言うなら、現場にいる私たちとしては、総合的に考えると、臍帯血移植のほうが血縁ドナーの骨髄移植よりよいのではないか、と思うところもあります。でも、そこは心情的に難しい背景があるのです」と内田さん。
骨髄移植にせよ、臍帯血移植にせよ、100%成功するわけではない。ある確率で、治療中の合併症で命を落とすこともあれば、生着不全も0%ではない。不幸にしてそのような状況に陥ったとき、もし血縁のドナーがいたにもかかわらず、臍帯血移植を選んでしまったことに、後悔や家族の軋轢が生じてしまうとしたら……。血縁ドナーによる移植を優先する背景には、そんな心情も働いているのかもしれない。
現在、臍帯血移植は、血縁ドナーによる骨髄移植に優るとも劣らない、と明言できるそうだ。しかし、「劣らない」とは言えるけれど、「優る」と言い切れるデータはないのが実情。もし今後、「臍帯血移植が血縁ドナーによる骨髄移植に優る」という明確なデータが出てくれば、移植事情は変わるかもしれない、と内田さんは付け加えた。
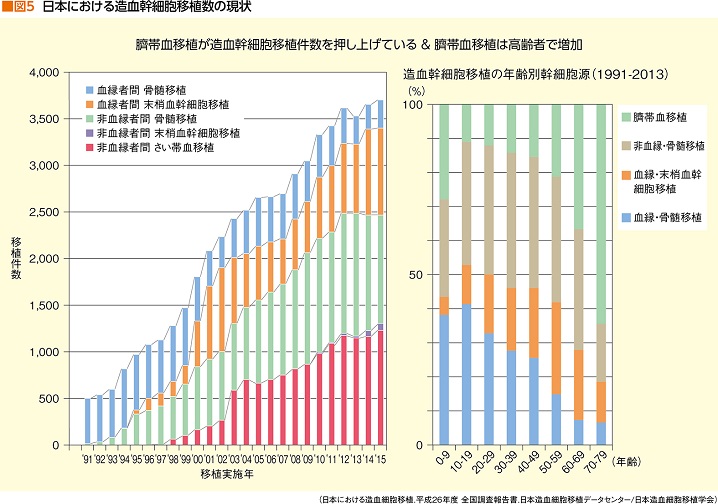
実際、ここ10年の造血幹細胞移植数の推移を見ると、増加の一途。その内訳を見ると、臍帯血移植の増加が移植数全体を押し上げていることがわかる。少なくとも、非血縁(骨髄バンクによる)の骨髄移植は2013年を境に減少している。
その背景には、高齢患者による臍帯血移植の増加が挙げられる。患者が高齢になるほど、ドナー候補の兄弟姉妹も高齢になる。ドナーには年齢制限があり、骨髄バンク登録は54歳まで。血縁であっても、ドナーになれるのはおよそ60歳までだそうだ。
臍帯血移植が行われる以前は、血縁ドナーを得られず、骨髄バンクに登録して回答が来るまでの約半年を体力的に待てない高齢患者には、打つ手がなかった。そこをすくい取ったのも臍帯血移植だったと言えるだろう(図5)。
ただ、臍帯血移植は、医療施設によっては苦手意識を持っているところもあって、その考え方はまださまざまなのが実情。
移植を見据えた治療を考えるならば、まずは、造血幹細胞移植、中でも臍帯血移植を多く手がける病院の門戸を叩いてみることをお勧めしたい。
同じカテゴリーの最新記事
- ドナー不足を一気に解消したHLA半合致移植と移植後GVHDの新薬 白血病に対する造血幹細胞移植の最新情報
- 日本血液学会が『造血器腫瘍ゲノム検査ガイドライン』を作成 「遺伝子パネル検査」によりゲノム情報は、血液がんの正確な診断・治療に必須
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 血液がんの上手な日常での副作用管理 感染症対策が最重要。骨髄移植した患者はとくに注意を!
- 治療が長引く可能性も 血液がん患者の口腔ケアはセルフケアと専門医とのタッグが重要
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- “不治の病”とされていた血液がん。治療法の進歩で、治癒が目指せるがんへ これだけは知っておきたい! 血液がんの基礎知識 白血病編
- 「不治の病」から「治癒可能な病」になったが、まだまだあなどれない これだけは知っておきたい白血病の基礎知識


