“不治の病”とされていた血液がん。治療法の進歩で、治癒が目指せるがんへ これだけは知っておきたい! 血液がんの基礎知識 白血病編
慢性骨髄性白血病は外来で治療する病気
白血病は急性白血病と慢性白血病に分類される。急性白血病は、治療しないと急速に進行し、診断から数カ月で命を落とすような病気だ。慢性白血病は、白血病細胞が急速に増殖することはないが、寿命が尽きたはずの細胞が生き残り、だんだんと増えていくのが特徴である。
急性白血病
急性骨髄性白血病(AML)と急性リンパ性白血病(ALL)がある。日本では白血病の中で最も多いのが急性骨髄性白血病で、約4割を占めている。
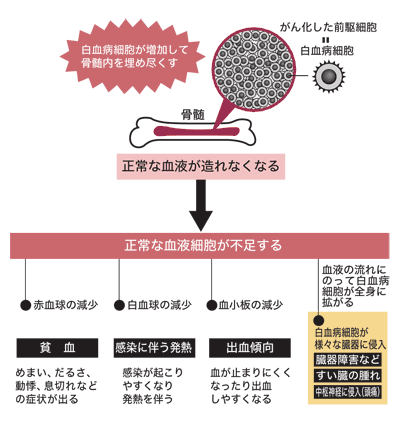
骨髄で未熟な造血幹細胞ががん化し、白血病細胞が急速に増殖するため、正常な血球ができなくなるのが急性白血病の特徴。赤血球不足で貧血が起こり、白血球不足で感染症が起きやすくなり、血小板不足で血液が固まりにくくなる、といった症状が現れる。
「白血病細胞が急速に増殖して10の12乗個(1兆個)ほどになると、重さは1キログラム以上になります。こういう状態の患者さんは、顔を見ただけで白血病だとわかるときがあります。鉄欠乏性貧血の患者さんとヘモグロビンの数値が同じでも、目に力がなく、重症感が感じられるのです」
治療としてはまず化学療法が行われる。寛解導入療法で白血病細胞を減らし、寛解したら、治癒に持ち込むために地固め療法を行う。寛解とは、白血病細胞が顕微鏡レベルで検出できない状態のことだ。化学療法のみで治癒が見込めない場合、患者さんが55歳未満なら、造血幹細胞移植も行われる。
「かつて非常に治りにくいと言われていた急性白血病が2つあります。フィラデルフィア染色体陽性の急性リンパ性白血病と、M3というタイプの急性骨髄性白血病(急性前骨髄球性白血病)です。この2つは、分子標的薬がよく効くため、現在では最も治りやすい急性白血病になっています」
フィラデルフィア染色体陽性の急性リンパ性白血病に対してはグリベック(一般名イマチニブ)が、急性前骨髄球性白血病にはビタミンA誘導体のベサノイド(一般名トレチノイン)が使われる。最近の20年間で大きく変わったのがこの治療で、それ以外の急性白血病の治療は、あまり進歩していないという。
慢性白血病
慢性骨髄性白血病(CML)と慢性リンパ性白血病(CLL)がある。ただし、日本には慢性リンパ性白血病は少なく、欧米の10分の1程度だ。
慢性白血病は、病気の進行も、症状の現れ方もゆっくりしている。初期は無症状のことが多いが、進行すると、脾臓や肝臓の腫れ、腹部膨満感、食欲低下などの症状が現れることがある。
「慢性骨髄性白血病は、かつてはよく移植が行われていましたが、現在はグリベックによる治療が中心。グリベックの登場によって、外来で治療できる病気になり、今では移植を行うことは少なくなっています」
グリベックが効かなくなったら、タシグナ(一般名ニロチニブ)やスプリセル(一般名ダサチニブ)といった分子標的薬が使われる。これらの薬物療法で、10年生存率が90パーセント以上を達成しているので、移植の適応が少なくなっているのだ。
慢性リンパ性白血病に対しては、フルダラ(一般名フルダラビン)を併用する化学療法が行われている。現在ではこれが標準的な治療である。
多発性骨髄腫の症状コントロール

多発性骨髄腫は、骨髄の中にある形質細胞ががん化することで起こる。がん化した細胞が、特殊なたんぱく質を放出し、その影響で骨が溶け出すなどの症状が現れるのだ。
「患者さんはほとんどが50歳以上で、高齢者に多いのが特徴です。多くの場合、腰痛や骨折などの症状があって発見されます。腰痛や骨折は高齢者にはよく見られますが、貧血、たんぱく尿、高カルシウム血症などを伴う場合には、多発性骨髄腫の可能性が高くなります」
治療の基本は化学療法。分子標的薬のベルケイド(一般名ボルテゾミブ)が登場して、アルケラン(一般名メルファラン)、サレドカプセル(一般名サリドマイド)などとの併用で効果をあげている。
「ベルケイドは、日本では再発難治の多発性骨髄腫だけに使用が認められています。現在、治験が進行中なので、いずれ適応が拡大され、初期から使えるようになるでしょう」
移植も行われている。自分の血液中の造血幹細胞を利用する自家末梢血幹細胞移植は、比較的若い患者さんの治療成績を向上させるのに役立ってきた。
また、症状をコントロールする薬が登場してきたのも大きな進歩だ。従来は骨折による痛みが患者さんを苦しめていたというが、ゾメタ(一般名ゾレドロネート)などのビスホスホネート製剤で、骨の症状をコントロールできるようになっている。
血液がんの治療は進歩し続けている
この20年ほどで血液がんの治療は大きく進歩した。その中心となっていたのが分子標的薬である。最初に登場した分子標的薬は、急性前骨髄球性白血病の治療に使われるベサノイドだった。
「多くの物質の中からビタミンA誘導体が効果的であることが突き止められました。この物質は、がん化の原因となっている染色体の異常な働きを正常化させる構造を持っていたのです」
次に登場したのはグリベック。この薬は、原因となる染色体異常にぴったりはまる構造を、コンピュータで計算して作り出された。この研究の中から、同じターゲットを持つタシグナ、スプリセルといった分子標的薬も誕生している。
また、悪性リンパ腫の治療ではリツキサンが、多発性骨髄腫の治療ではベルケイドが、時代を画する薬として治療成績の向上に大きく貢献した。
「分子標的薬は、ある標的を持つ患者さんに効果を発揮する薬なので、すべての血液がんに恩恵がもたらされたわけではありません。したがって、分子標的薬が登場した分野では治療は大きく進歩しましたが、それ以外の分野では、あまり変わっていないのが実情です」

ただし、分子標的薬の開発は現在も急ピッチで進められている。新しい標的を持つ薬が登場することで、これからも治療成績は向上していくに違いない。 また、治療を取り巻く周辺の進歩も、治療成績に大きく影響していると鈴木さんは言う。
「かつては血液がんの患者さんが感染症で亡くなることがよくありました。現在では、無菌室など設備の充実、抗生物質、抗真菌薬、抗ウイルス薬の進歩、白血球を増やすG-CSF(顆粒球コロニー刺激因子)などの普及で、感染症の危険性はかなり低下しています」
キードラッグの登場は治療を大きく変えるが、こうした支持療法の進歩も、実際の治療では大きな役割を果たしている。
日赤医療センター血液内科の無菌室病棟を見学させてもらった(写真参照)。何の変哲もない病棟に見えるが、天井から常に高性能のHEPAフィルターで除菌された空気が出ており、病室、廊下、ナースステーションを含め、病棟全体が無菌状態に保たれているのだ。こういった部分の進歩も、血液がん治療を大きく変えてきている。
闘病意欲を持つことが免疫の働きを高める
血液がんの治療に長く携わってきた鈴木さんは、患者さんが闘病意欲を持っていないと、治療はなかなかうまくいかないと指摘する。
「前向きな気持ちで治療に取り組むことが大切です。そういった精神面が、治療結果に反映するという印象を持っています。血液がんが治癒するときには、薬の力だけに頼るのではなく、免疫力も動員してがん細胞を攻撃しています。そこで、免疫を十分に働かせるためにも、治療に対して意欲的になっていてほしいのです」
鈴木さんがもう1つ指摘するのは、薬に対する考え方だ。薬物療法の説明をすると、副作用のことばかり気にする人がいるが、こういうタイプの患者さんは、治療があまりうまくいかないことが多いというのだ。
「副作用ばかり気にしていないで、この薬はどう効くのか、どのくらい効くのか、ということにもっと関心を持ってほしいですね」 明るく前向きな気持ちで治療に取り組む。それが治療効果を上手に引き出すコツなのかもしれない。
同じカテゴリーの最新記事
- ドナー不足を一気に解消したHLA半合致移植と移植後GVHDの新薬 白血病に対する造血幹細胞移植の最新情報
- 日本血液学会が『造血器腫瘍ゲノム検査ガイドライン』を作成 「遺伝子パネル検査」によりゲノム情報は、血液がんの正確な診断・治療に必須
- 血縁ドナーによる骨髄移植の成果に迫る 臍帯血移植は、難治性血液がんを救う切り札になり得るか
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 血液がんの上手な日常での副作用管理 感染症対策が最重要。骨髄移植した患者はとくに注意を!
- 治療が長引く可能性も 血液がん患者の口腔ケアはセルフケアと専門医とのタッグが重要
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- 「不治の病」から「治癒可能な病」になったが、まだまだあなどれない これだけは知っておきたい白血病の基礎知識


