「不治の病」から「治癒可能な病」になったが、まだまだあなどれない これだけは知っておきたい白血病の基礎知識
造血幹細胞移植にはマイナス面も多い
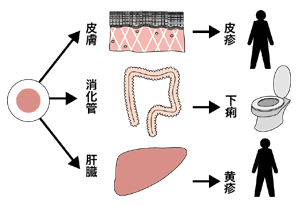
移植後に起こる移植片対宿主反応病はさまざまな症状が現れる
移植を行うためには、患者さんとドナーの白血球のHLA(ヒト白血球抗原)を合わせる必要がある。HLAが合っていないと、移植しても生着しにくく、生着しても今度は体内で増加したドナーの血液が、患者さんの体を異物と認識し、攻撃してくるようになってしまうのだ。このような反応を、GVHD(移植片対宿主反応病)という。
「通常の臓器移植の場合、患者さんの体の免疫が、移植したドナーの臓器を攻撃するという形で起こります。ところが、造血幹細胞移植では、攻撃するのはドナーの血液で、攻撃されるのは患者さんの体です。したがって、どこか特定の臓器だけが攻撃されるのではなく、皮膚が攻撃されて皮疹が出る、消化管が攻撃されて下痢をする、肝臓が攻撃されて黄疸が出るというように、さまざまな症状が現れてきます」
この現象は、トロイの木馬を思い浮かべると理解しやすいという。骨髄移植であれば、移植する骨髄が木馬、患者の体がトロイの町である。木馬が城壁の中に引き入れられると、つまり骨髄が移植されると、木馬の中から兵隊が出てきてトロイの町を攻撃する。骨髄の造血幹細胞から生み出されるドナーの血液(特に攻撃を受け持つリンパ球)が、木馬から出てきた兵隊たちに相当するわけだ。
「こうしたマイナス面はあるものの、造血幹細胞移植が非常にパワーのある治療であることは間違いありません。移植を行った場合、60~70パーセントは治癒するというデータがあります」
化学療法の場合、治癒するのは30~40パーセント。造血幹細胞移植で60~70パーセントが治癒するなら、移植を選んだほうがいい、と考えたくなる。しかし、治療法の選択はそう簡単ではない。さまざまな条件を考慮し、その人の最もふさわしい治療法を選択することが求められている。
| 幹細胞の採取法 | メリット | デメリット | |
|---|---|---|---|
| 末梢血幹 細胞移植 | 腕の静脈から血液(末梢血)を採り、血液中の幹細胞だけを抜き取って、血液は再び体内に戻す | 腕の静脈に管を入れて採血するだけ。麻酔などが必要なく、ドナーの身体的負担が軽い | 採血前にドナーに注射するG-CSFによる合併症があり、長期的な影響がまだ不明 |
| さい帯血幹 細胞移植 | 妊婦の、へその緒の中の血液に含まれる造血幹細胞を採取して、保存しておく | 移植後に、免疫反応を起こさず、移植片対宿主病を避けられる | 採取できる造血幹細胞が少ない |
| 同種造血幹 細胞移植 | 全身麻酔のうえ、ドナーの腰骨に注射針を刺して、骨髄液を約800mlほど採取する | G-CSFなどの前処置がなくてすみ、確実にたくさんの造血幹細胞を確保できる | 全身麻酔のうえ、注射を何度も刺すなど、採取の際、ドナーの身体的な負担が重い |
| 自家造血幹 細胞移植 | 治療前に、患者さん自身の造血幹細胞を採っておく方法。末梢血から採る場合と、骨髄から採る場合がある | 自分の造血幹細胞なので、治療後、体内に戻しても免疫反応が起こらず、移植片対宿主病の心配がない | 病気の再発率が高い |
治療法の選択で考慮すべきこと
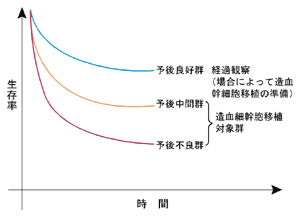
治療法を選択する際には、治療に伴うリスクも考慮する必要がある。造血幹細胞移植は優れた成績を示す治療法だが、リスクも高いことを忘れないようにしたい。移植に伴う合併症で死亡することすらある治療法なのだ。
「治療したために死亡することもあるという点は、十分考慮されるべきです。本人にとっても、家族にとっても、何のための移植だったのか、ということになりますからね」
造血幹細胞移植と化学療法の治癒率を単純に比較すると、確かに造血幹細胞移植のほうが優れているが、それがすべての患者さんに当てはまるわけではないという。
たとえば、急性骨髄性白血病は「予後良好群」「予後中間群」「予後不良群」の3つに分類することができる。化学療法を行った場合の治癒率は、急性骨髄性白血病全体で30~40パーセントだが、予後良好群に限ると、60~70パーセントは治癒することがわかっている。移植と遜色ない治療成績なのだ。
「化学療法で60~70パーセントが治癒するなら、最初から移植することはありません。まず化学療法をやってみるべきでしょう。それで治癒すれば、移植というリスクの高い治療を受けずにすみます。ただ、30~40パーセントは治癒しないので、移植の準備だけはしておき、再発したら移植に踏み切るという順番で治療を選択していけばいいでしょう」
これに対し、予後中間群と予後不良群であれば、なるべく早い時期に移植を受けることが勧められる。 ただ、造血幹細胞移植を受けるのには条件がある。一般的な移植の場合、受けられる年齢は55歳まで。これ以上高齢だと、過酷な前処置に体が耐えられない可能性があるからだ。前処置を軽くしたミニ移植だと、もう少し高齢でも受けられるが、やはり年齢の制限は存在する。
年齢的に問題がなくても、ドナーが見つからなければ移植はできない。望ましいのは兄弟からの移植だが、兄弟でドナーが見つかる確率は約30パーセントだという。兄弟で見つからなければ骨髄バンクに登録することになるが、骨髄バンクに登録して移植を受けられる可能性は約60パーセント。骨髄移植が無理な場合には、さい帯血移植を選択することができる。
このように、移植を望んでいる患者さんでも、すべての人が、望み通りの移植を速やかに受けられる環境にはなっていない。それが現状なのである。
新しい分子標的薬に期待がかけられている
白血病の治療は、急速に進歩してきた。
1975年に放映された山口百恵主演のテレビドラマ『赤い疑惑』は、白血病の少女が主人公。病名は本人には伏せられ、当時の医学は主人公の命を救えなかった。
「現在は『赤い疑惑』の時代と違って、治癒を目指した治療が行えるようになっています。化学療法にしても、移植にしても、患者さんに病名を告げずに治療することは考えられませんね」
白血病の治療は、30年余り前の状況とは大きく変わっている。そして、この進歩は、どうやらまだ止まりそうもない。
「これからの白血病治療を考えたとき、最も期待できるのは分子標的薬でしょう。現在も、白血病がどうして起こるのかという研究が進められ、それに合わせるように分子標的薬の研究も進められています。海外でも、そろそろ治験に入ろうという段階の薬がありますし、日本発の分子標的薬の研究も進行中です」 将来の白血病治療は、分子標的薬が中心となっていく可能性が高いようだ。
同じカテゴリーの最新記事
- ドナー不足を一気に解消したHLA半合致移植と移植後GVHDの新薬 白血病に対する造血幹細胞移植の最新情報
- 日本血液学会が『造血器腫瘍ゲノム検査ガイドライン』を作成 「遺伝子パネル検査」によりゲノム情報は、血液がんの正確な診断・治療に必須
- 血縁ドナーによる骨髄移植の成果に迫る 臍帯血移植は、難治性血液がんを救う切り札になり得るか
- 白血病に対する新しい薬物・免疫細胞療法 がん治療の画期的な治療法として注目を集めるCAR-T細胞療法
- 血液がんの上手な日常での副作用管理 感染症対策が最重要。骨髄移植した患者はとくに注意を!
- 治療が長引く可能性も 血液がん患者の口腔ケアはセルフケアと専門医とのタッグが重要
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- “不治の病”とされていた血液がん。治療法の進歩で、治癒が目指せるがんへ これだけは知っておきたい! 血液がんの基礎知識 白血病編


