骨髄異形成症候群の最新治療 2つの顔を持つやっかいな病気。分子標的薬やサリドマイドの出現で希望も
患者個々でもっとも適切な治療法を
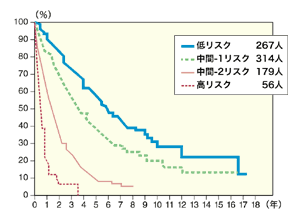
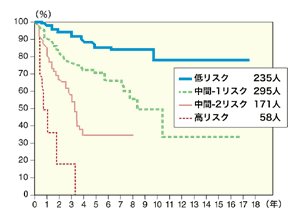
[急性骨髄性白血病移行までの期間]
現在、骨髄異形成症候群を治癒させることができるのは、唯一、骨髄移植などの同種造血幹細胞移植しかない。他人の健康な造血幹細胞を丸ごと患者に移植してしまう治療法だが、55歳以上の高齢患者が多い骨髄異形成症候群の場合、副作用で死亡する可能性も大きい同種造血幹細胞移植が選択されることは稀といえる。
「重要なのは、骨髄異形成症候群はそのタイプ(病型)によって経過や症状などが大きく異なり、急性骨髄性白血病へ移行するリスクや生存期間中央値も大きな差異が認められるため、標準的な治療法が確立されていないのです」(坂巻さん)
いまのところ骨髄異形成症候群の治療法には、(1)症状を緩和する対症療法、(2)骨髄における造血幹細胞を正常な血球に分化させる分化誘導療法などマイルドな治療法、(3)抗がん剤による強力な化学療法や骨髄移植等の同種造血幹細胞移植などがある。
「FAB分類やWHO分類などの病型分類やIPSSによるリスクなどを踏まえ、患者の年齢や健康状態を考慮し、考え方や希望を十分に聞いたうえで、患者さん個々にもっとも適切と思われる治療法を選択します」(坂巻さん)
たとえば、低リスク群に該当することが多いRAやRARSの場合、症状がなければ無治療のまま経過観察に終始する患者さんも少なくない。貧血や出血傾向などの症状がある患者に対しては、赤血球や血小板などの輸血等の対症療法で生活の質(QOL)を維持する。感染による発熱などに悩む患者には、「グラン」や「ノイトロジン」などのG-CSF製剤を投与する。
「低リスク群に該当する場合、いくら骨髄異形成症候群を治癒させることができるとしても、副作用で治療死する可能性もある同種造血幹細胞移植は、治療の選択肢の中に含まれないのです」(坂巻さん)
強力な化学療法よりもマイルドなCAG療法
キロサイドの少量投与に使用される薬
一方、高リスク群に該当することが多いRAEBやRAEB-tの場合、55歳までの患者ならば同種造血幹細胞移植が選択肢の1つとなる。55歳以上の患者の場合、移植する前の抗がん剤治療を軽いものにとどめ、副作用や毒性を弱めたミニ移植が試みられることもある。
移植ができ���い場合は、急性骨髄性白血病に準じた強力な化学療法を行うこともありますが、治療関連死も多いうえに、骨髄異形成症候群を治癒させることは難しい。
「最近は強力な化学療法よりも、副作用や毒性の少ないマイルドな化学療法が行われています。その代表が『キロサイド(またはサイトサール。一般名シタラビン)』の少量投与に『アクラシノン(一般名アクラルビシン)』と『ノイトロジン』を加えたCAG療法です」(坂巻さん)
「キロサイド」は抗がん剤だが、骨髄における造血幹細胞を正常な血球に分化させる分化誘導作用も併せ持つ薬だ。「ノイトロジン/グラン」に「キロサイド」と「アクラルビシン」を少量投与すると、強い骨髄抑制を起こさずに寛解が得られることもある。
「CAG療法で血球減少が改善されたり、白血病細胞が減少したりすることもありますが、その効果が長期にわたって持続することはあまりありません。完全寛解に持ちこめて移植が可能になればいいのですが……」(坂巻さん)
サリドマイドが有効な5番染色体長腕欠失の疾患
骨髄異形成症候群でも有望視されているサリドマイド
急性骨髄性白血病の分子標的治療薬「マイロターグ(一般名ゲムツズマブオゾガマイシン)」は、骨髄異形成症候群の治療薬としても期待されている。白血病細胞の表面に発現しているCD33という抗原に結合する抗体医薬で、副作用が最小限にとどめられると同時に治療効果は高い。
ただし、「マイロターグ」は急性骨髄性白血病の再発難治症例のみに保険適用が限られ、いまのところ骨髄異形成症候群に使用できない。
ほかに免疫抑制剤の「サンディミュン(一般名シクロスポリン)」やステロイドの一種である「プレドニゾロン」などを用いた治療法も試みられている。
「最近、大きな注目を集めているのはサリドマイドです。5番染色体長腕欠失の染色体異常を持つ骨髄異形成症候群に効果を発揮し、血球減少による貧血などの症状の改善に大いに役立つと期待されています」(坂巻さん)
2005年のASCOでは、サリドマイドの誘導体である「レナリドミド(商品名レブラミド)」が、5番染色体長腕欠失の骨髄異形成症候群の貧血を改善し、輸血の回数を減らしたと発表され大きな注目を浴びた。すでにアメリカでは昨年12月に食品医薬品局(FDA)からの承認も得られ、医療現場で使われている。
骨髄異形成症候群は個々の患者ごとに経過や症状が異なり、年齢や健康状態などによって治療法の選択も違ってくる。
「患者さんとその家族は治療法の選択に迷うことも多いと思います。しかし、主治医と話し合い、十分に納得しながら治療を受けることがもっとも大切なことです」(坂巻さん)
骨髄異形成症候群の標準的治療法が1日も早く確立されることを願わずにはいられない。
同じカテゴリーの最新記事
- 日本での新薬承認が待たれる 骨髄異形成症候群の最新薬物療法
- 骨髄異形成症候群(MDS)の正体を知ろう 高リスクの骨髄異形成症候群にはビダーザが決定打。今後の新薬承認に期待
- 造血幹細胞移植患者のリハビリは「継続する」ことが大切
- リスクに応じた治療戦略がカギ 骨髄異形成症候群の最新治療
- レブラミドやビダーザなどの新薬で治療成績は向上 新薬で白血病への移行をストップ!骨髄異形成症候群の最新治療
- 治療法がなかなかなかった難治性の病気に、延命への希望が生まれた 2種類の薬の登場により骨髄異形成症候群の治療は新時代へ!
- 大型新薬の登場で、薬物療法の選択肢が広がっている 完治も期待できるレブラミド。高リスクに有効な新薬も承認間近
- 早期に見つけるには年1回以上の血液検査を 「貧血」「出血傾向」「抗がん剤経験者」に要注意!
- あなたの骨髄、血液細胞は大丈夫ですか? 要注意は高齢、抗がん剤、放射線被曝


