再発・難治性の悪性リンパ腫のCAR-T細胞療法 キムリアに続き新薬が次々と登場!
びまん性大細胞型B細胞リンパ腫(DLBCL)のケース
ここでは、下山さんが担当するDLBCLについて説明していこう。
「一般的にCAR-T細胞療法の情報が不足しているため、患者さんにとっても紹介くださる先生にとっても紹介受診の壁はかなり高いです。そこで、当院では壁を下げるためCAR-T専門外来を立ち上げ、まず患者さんを紹介していただき、治療の適応かどうかはこちらで判断しています。CAR-Tの治療を行うためには、リンパ腫の病勢がコントロールされている必要があるのですが、その治療を含めて引き受けています」
一般的に、治療適応となる患者さんは、紹介されてくる時点で、かなり化学療法を行っているため、良い状態のリンパ球が取れないような場合も多く、一筋縄ではいかないという。
「CAR-T細胞療法の場合は、病勢のコントロールはもちろん、抗がん薬治療を長く行っている患者さんの骨髄の疲弊をいかに防ぐかということがとても重要です。そのために、放射線治療や外科的切除を検討する場合もあります。これは従来のリンパ腫治療における発想とは異なると思います」
下山さんらは、日本ではまだ報告のない、DLBCLの中枢神経浸潤再発症例(リンパ腫脳転移)に対してのCAR-T細胞療法も行った。
「脳転移に対するCAR-T療法が有効であるならば、放射線治療を行わず治せる可能性がでてきます。これは大きなメリットです。放射線治療では、認知力低下など少なからず脳にダメージが出るため、治ったとしても患者さんのQOLを損ねるからです」
駒込病院で報告されている悪性リンパ腫に対する治療成績は、2021年1月までに治療をした12人のうち、退院した11名のうち7名に寛解(かんかい)を認めている。
「これは現在までのわずか12例での結果ですから、もっと症例数を蓄積してからでないと、信頼性のあるデータになりません。また、治療を始めてから半年程しか経っていませんので、再発する患者さんのことも考えなくてはなりません。少なくとも数年間経過を観察しなければ、効果については判断できません。しかし、今までの印象では、これまでいわれているより成績がよさそうですし、幸いなことに命にかかわるような重篤(じゅうとく)な副作用もでていません」
下山さんはそう慎重に述べるが、治療の現場に携わる医師として「非常に手応えがある」と話す。
「印象に残った例では、患者さんが暇をもてあましてしまうぐらい治療後全く何の副作用も起こらなかった治療経験がありました。後から免疫の副作用が出てくる場合もあるので、念のため3週間ほど入院してもらいましたが、あまりにも何も起こらなかったので、治療は成功しなかったのだろうと思いました。というのも、この患者さんは1度CAR-T製造に失敗していて、2度目には成功したもののリンパ球の質が悪い可能性があったからです。ところが、退院後に画像評価をしたら、腹腔の病巣がきれいに消えていたのです。こんな副作用がない治療は初めてでした」
しかし、これに対しても、過度な期待は禁物だと、下山さんは重ねて強調した。
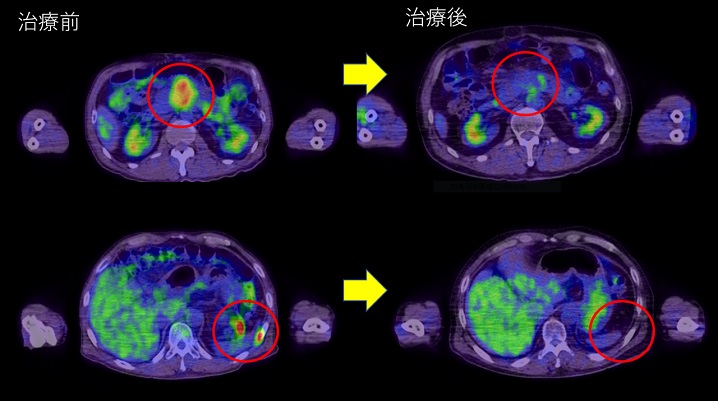
「CAR-T細胞療法についてはまだわかっていないことがいっぱいありますし、実際、ほとんどの方に免疫の副作用がおきていますので、安全な治療とは言えません。投与後重篤な副作用や重度の意識障害を起こした報告もあります。現状CAR-T製造が出来る数は限られており、治療は効果が見込める患者さんに限定されています。それでもこの治療で完治する見込みは半分以下であると患者さんには説明しています。現時点ではとにかく経験を蓄積して、適切な患者さんを選んで、安全に治療にあたることが重要だと思っています。そのうえで、当院の現在の成績が維持できるよう努力していきたいと思っています」(図3)
CAR-T細胞療法の今後への大きな期待
CAR-T細胞療法のポイントは2つあると下山さんは話す。
「1つは『CAR-T細胞の質』です。もともとの患者さんのリンパ球が疲弊していると、製造も上手くいきません。これは、化学療法を減らすことで回避できるかもしれません。また、CAR-Tの製造方法においても多くの研究が行われており、より免疫効果の出るCAR-Tの開発が進められています。最近の報告では、培養している過程でCAR-Tの免疫疲労がおきていることがわかっていて、それが治療効果と関係しているかもしれません。これについては将来コントロールできるようになれば、治療効果はもっと上がると思います」
CAR-T細胞療法の有効性、安全性を検証するには、CAR-T投与後、体にどんな免疫反応が起きているかのデータを出していくことも必要だと下山さんは話す。
「患者さんにご協力をいただいて、投与したCAR-T細胞は実際に増えているのか、増えていなくても効いている場合があるのか、増えているのに効いていない場合があるのか、そしてどんなサイトカインが体内に出ているのかといった研究を行っています。こうした臨床情報を基に、治療開発を進めていくことが大切です」
「もう1つは、『時間』です。この治療の情報はまだ十分行き届いておらず、患者さんを紹介いただくまでの間、長い期間を要しています。その間、がんをコントロールできず治療にたどり着かない患者さんも大勢いると考えられます。また、紹介いただいた患者さんも、半分はCAR-T製造までの間病気がコントロールできず、残念ながら治療を断念されています。そして、病気がコントロール出来ている方でも、多くの抗がん薬治療を行われてきたため、リンパ球の疲弊がおきていて、リンパ球採取を断念した方もいます。これらに対応するためには、早期に患者さんを紹介いただく必要があるため、CAR-Tの紹介ネットワークを作るとともに、患者さんがアクセスしやすいようCAR-Tセンター(仮称)の設立にむけて準備している所です」
病院間の連携によるネットワーク作りにより、情報交換を密に行い、CAR-T細胞療法に適応できる患者さんをより早く、よい状態で病院に来てもらうことが今後の課題だという。
「そのためにも、リンパ腫診療を行っている病院とCAR-T施行施設とのネットワーク作りが、治療の成功の秘訣だと考えています」と下山さん。
高額な医療費の問題も課題だ。現在、CAR-T細胞療法薬のキムリアは、薬価だけで約3,350万円だ。高額医療制度で自己負担額は低く抑えられているが、非常に高価な治療である。日本で「イエスカルタ」という2つめのCAR-T療法細胞製品が承認された。適応は「再発または難治性のB細胞リンパ腫」、現在3つ目の「ブレヤンジ」が審議されている。承認されれば、濾胞(ろほう)性リンパ腫が適用になる。
ほかに、日本では名古屋大学が信州大学との協力で、ウイルスを用いずに遺伝子を細胞にはめ込む方法でコストダウンを狙い、CAR-T細胞療法の開発を目指している。また、T細胞ではなくNK細胞を用いたCAR-NKや、自分の免疫細胞ではなく臍帯血(さいたいけつ)を用いたCAR-NK細胞の臨床開発が始まっている。
「製造方法が改良されれば、いずれはコストダウンしていくと思われます。また、1度の治療で奏功するのであれば、長い期間投与しなければならない薬と比較してリーズナブルということにもなります。現時点では、費用対効果で社会的に認められる使い方をする必要はあるでしょう」
いずれにせよ、今後、CAR-T細胞療法が、該当する患者さんの福音となることは間違いない。
「将来的には、今までの抗がん薬による治療は野蛮な時代だったと言われるぐらい、免疫療法が発展すればいいなと思っています。その時代の入口にきたのではないか、私はそう感じています」
下山さんは、そう明るい未来予想で締めくくってくれた。


