最初に移植をしなくても、さまざまな薬を使いながら多発性骨髄腫をコントロールしていく 3つの新薬により「15年生存」も可能になった多発性骨髄腫の治療
初発に対するベルケイドでも手ごたえ
これまでベルケイドは再発難治の症例でも、他の薬物治療を4~5つ試してみて無効だった場合に初めて導入してきた。その結果、ベルケイドの治療を始める時には、他の治療の副作用でダメージを受けていたり、合併症が現われるという場合も少なくなかった。これに対して、鈴木さんは、ベルケイドをもっと早めに導入しようという考え方を持っている。
「1~2の治療法を行って完全寛解に入らないようだったらベルケイドの使用を考えています。そのほうが骨病変による痛い思いをしたり、骨障害を受ける可能性も少ないので患者さんにとっていいのではないかと考えています」
厚労省の班会議では、ベルケイドが効くかどうかを予め識別できないかを探る研究が進められている。効く人には早めに導入してその有効性をできるだけ利用しようというわけだ。
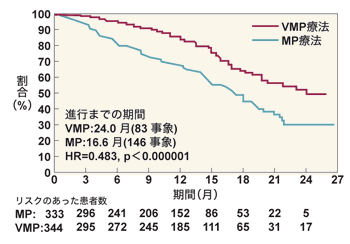
一方、ベルケイドは再発だけではなく、初回治療に使っても有用なことが知られている。鈴木さんは現在、初発の症例に対して、MP療法にベルケイドを入れたVMP療法という治療法を用いた臨床試験を行っている。まだ5例程度しか行っていないが、「ものの見事に異常タンパクが下がってくるなど、明らかな効果を認めている」とのことだ。
問題になる副作用は末梢神経障害
ベルケイドの副作用で問題になりやすいのが末梢神経障害によるしびれだ。おおむね3割に現われ、中にはかなり重症のケースもある。
「末梢神経障害が出たら、薬を減量したり、投与間隔を伸ばしたり、場合によっては治療を中止しなければなりません。ガバペン(一般名ガバペンチン)という薬を使うと治まることがありますが、重症なら医療用麻薬を使うケースもあります。しびれ��一般には可逆的(投与を中止すればもとに戻る)で、平均して120日ほどで治るといわれますが、なかには1年以上も続き、治療を終えてもしびれだけ残るケースもあるようです」
そのほか、ベルケイドの合併症としてよく知られているのが間質性肺炎(*)だ。発生率は2~3パーセント程度。ステロイド剤を早い段階で用いると、全身状態の良い人ならあまり問題にならない。
また、帯状疱疹が3割くらいの人に起こる。ヘルペスウイルスが原因で起こる皮膚症状であり、抗ヘルペス薬のゾビラックス(一般名アシクロビル)を使うこともある。
「よく効く薬剤だからこそ、副作用をしっかり管理して治療を続けていくことが大切です」
ベルケイドは注射薬なので、治療を受けるために通院が必要になる。1コースが週2回の投与で2週間の計4回行い、1週休薬する。これを8コース繰り返すのが標準的といわれる。
*間質性肺炎=肺の間質(肺胞と肺胞の間)組織で炎症を起こし、非常に致命的であり、治療も困難な難病
2008/01/22
2008/04/14
2008/04/18
サリドマイドとレブラミドは救援役
多発性骨髄腫に対するサリドマイドの奏効率はも50パーセントくらいで、PR(部分寛解)まで到達するのはおおむね4人に1人くらいといわれる。
「サリドマイドはむしろ将来病気が再発してきた時に、これを使って病気を安定させる薬という位置づけになると思います。また、自家末梢血幹細胞の治療をしたあととか、他の治療で完全寛解になったとき、地固め療法(*)で使うようなサルベージ(救援)的な性格の治療とされてきました。そうした中で、ほかの薬剤とのうまい組み合わせで何とか効果が上げられないかということで、国内では第1選択の治療法として、MP療法と組み合わせたMPT療法についての臨床試験がこれから始まろうとしているところです」
一方、レブラミドは国内では承認申請が行われたばかり。
「レブラミドも承認されればまずは、再発難治例からということになるでしょう。この薬はサリドマイドより副作用が少なくてサリドマイドより効くといわれているけれど、どのくらいまで治療を維持できるかというデータはまだ出ていません。レブラミドとデカドロンを併用するRD療法という治療がありますが、どうもサリドマイドより良さそうで、ベルケイドの単独療法に匹敵するくらいの効果があるといわれています」
サリドマイドとレブラミドは基本的に同じ性格の薬剤であり、ともに催奇性の副作用がある。自宅で服薬する薬剤なので、他人が間違えて服用しないよう、家庭でも厳重な管理が必要だ。 さらにサリドマイドも足のしびれをもたらす副作用がある。半年~1年間継続して使ううちに、半数の患者さんにしびれなどの症状があらわれる。レブラミドのほうがしびれは弱いと言われている。
*地固め療法=完全寛解後も、隠れている腫瘍細胞をやっつけるため、引き続き治療を継続すること
コントロールか治癒か
ベルケイド単剤での効果が突出したものであることが知られるにつれ、これにサリドマイドやレブラミドを組み合わせればもっと成績が向上するという考え方が出てきた。海外でも様々な試みがなされるようになっている。だが鈴木さんはこう言う。
「もしMP療法などで完全寛解に持っていけるようなら、将来また病気が出てきた時のためにサリドマイドやレブラミドをとっておくという考え方もあるでしょう。ベルケイドは効かなくても、サリドマイドは効くということも起こりうるわけです。病状によって、どういう人がどういう状態のとき効くかを考えて資源として賢く使ったほうがいいはずです。もっともどのような組み合わせ、順番でやっていくのがいいかはまだ結論が出ていないのが現状です」
研究が進歩するにつれ、従来の化学療法と比較して「大量化学療法+自家造血幹細胞移植」が生存期間を延長することがわかってきた。そのため、多発性骨髄腫の診断がつくと半年以内くらいの早い時期に自家末梢血幹細胞の移植をするのが当たり前とされていた。ところが、ベルケイドが登場した現在、移植時期を、先延ばしにすることができるようになった。
「移植しなくても完全寛解に入ることができるなら、何も最初から移植をやらなくてもいいのではないかという考え方も出てきています。また、プラトー(病態が安定)になったら治療を止めて、病態が悪くなるまでは積極的な治療をしないという『維持療法』の考え方も出てきました。一方、さらに進んで治癒に持っていくための組み合わせなども考えられるようになっています。どちらがいいのかまだ結論は出ていませんが、自分たちは少なくとも55歳、できれば65歳までの患者さんに関しては他人からの移植も含めて治癒を目指しています。65歳を過ぎていればある程度コントロールしていくことを主眼に置き、75歳を過ぎていればしびれなどの副作用が出ないようQOLを考えるなど、年代別に考えて行こうというコンセンサス(同意)を得ています」
骨髄腫治療は染色体や遺伝子の分析などから患者群を7つに層別化されている。たとえばある遺伝子に変異があると、非常に予後が悪く、自家幹細胞移植は効果が得られないけれど、ベルケイドは非常に効くといったタイプがある。あるいは逆に自家幹細胞移植のほうが有効なタイプもある。
「最近、マルチプル(多発性)ではなく、メニー(多種)の骨髄腫に分けることにより、個別にこの治療がいいという方向を導くことができるとわかってきました。みんな同じように絨毯爆撃するのではなく、層別化治療というものを視野に入れています」
新規薬剤を中心にした骨髄腫治療の進歩を背景に、09年2月アメリカのワシントンで行われたIMW(国際骨髄腫ワークショップ)では、「15年生存」とか、「骨髄腫は慢性疾患である」という話題に関心が集まった。すなわち、骨髄腫は糖尿病や高血圧症と同じように、上手にコントロールしながら共存できる病気に近づき始めている。
(構成/林義人)


