進行別 がん標準治療 劇的な生存率の向上を生んだ抗がん剤と手術併用の進歩
軟部肉腫の標準治療
手術が中心のがん
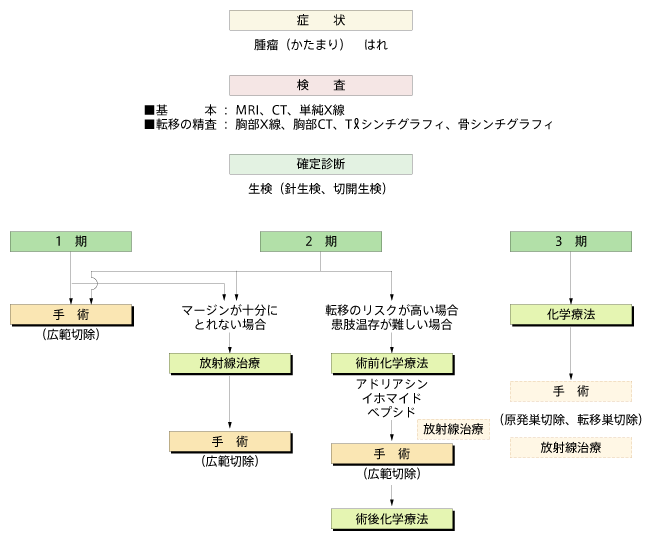
軟部肉腫は、悪性骨腫瘍と違って、がんの悪性度が比較的軽いのが特長です。悪性度の低いがん、中ぐらいのがん、高いがんがちょうど3分の1ずつぐらいです。骨肉腫ほど転移が起こりやすいわけではありません。したがって抗がん剤治療よりも手術が中心となります。
軟部肉腫で多いのは、(1)平滑筋肉腫、(2)脂肪肉腫、(3)MFH(悪性線維性組織球種)、(4)滑膜肉腫の順で、そのほか、線維肉腫、横紋筋肉腫、悪性末梢神経鞘腫瘍などがあります。このうち、術前から抗がん剤治療をしたほうがいいのは滑膜肉腫と悪性末梢神経鞘腫瘍と平滑筋肉腫の一部だけです。そのほかは、手術から行うのが標準です。骨肉腫に比べて治療成績も良好で、予後もいいです。
手術は、再発を防止するために、肉腫をまわりの健康な組織まで含めて切除するのが基本です。肉腫が重要な血管や神経に接していて、十分なマージンが取れない場合は、手術前に放射線をかけ、腫瘍を小さくしてから手術を行うこともあります。
術前に放射線を照射することもあれば、術後に放射線をあてることもあります。どちらがいいかは一長一短です。術前放射線治療では、組織的に将来問題を起こすような要因がなく、またこの治療で腫瘍が小さくなれば手術もやりやすいというメリットがありますが、逆に、傷が治りにくいというデメリットもあります。放射線でも、最近前立腺がんで注目を集めている、より負担の軽い小線源療法を行っている病院もあります。ただ、これもまた、外部照射とどちらがいいかはまだ判断がついていません。
また、切除部分がかなり大きな場合は、皮膚をカバーするために、患者の背部や腹部から皮膚や筋肉、あるいは神経や血管まで切り取って移植する必要があります。軟部肉腫の場合、全症例の2割弱がこのような皮膚移植を行っています。腫瘍が骨に接していたり、四肢の関節に近ければ骨や関節を切除しなければならず、その場合、骨を移植したり、人工関節による再建を行うこともあります。
手術で治療が終わらないケースもあります。手術で腫瘍組織を採取し検査をした結果、がんの悪性度が高かった場合です。この場合は、術後に抗がん剤治療を行う必要があります。
| 病期 | グレード (悪性度) | T | N | M |
|---|---|---|---|---|
| 1A期 | 低 | 1a | 0 | 0 |
| 低 | 1b | 0 | 0 | |
| 1B期 | 低 | 2a | 0 | 0 |
| 低 | 2b | 0 | 0 | |
| 2A期 | 高 | 1a | 0 | 0 |
| 高 | 1b | 0 | 0 | |
| 2B期 | 高 | 2a | 0 | 0 |
| 3期 | 高 | 2b | 0 | 0 |
| 4期 | どちらでも | どの大きさでも | 1 | 0 |
| どちらでも | どの大きさでも | どちらでも | 1 |
| 悪性骨腫瘍 | 原発組織 | 好発年代 | 好発部位 |
|---|---|---|---|
| 骨肉腫 | 類骨組織 | 10代の若い人に多い | 膝を中心に、大腿骨、頸骨、上腕骨によくできる。 |
| 軟骨肉腫 | 軟骨 | 中高年に多い | 軟骨の細胞ががん化。大腿骨、骨盤、上腕骨などによく発生。 |
| ユーイング肉腫 | 骨髄腔の結合組織 | 10代の若い人に多い | 大腿骨、頸骨、上腕骨、骨盤など、体の中心部にある骨に起こりやすい。 |
| 線維肉腫 | 骨髄腔の結合組織 | 若い人に多い | 大腿骨、頸骨、上腕骨によくできる。 |
| MFH(悪性線維性組織球腫) | 線維組織 | 40、50代に多い | 大腿骨下端、頸骨上端、上腕骨上端などに起こりやすい。 |
| 脊索腫 | 胎児期脊椎の 遺存細胞 | 40歳以上に多い | 頭蓋内、仙骨、脊椎に好発。成長は遅い。 |
| 軟部肉腫 | 原発組織 | 好発年代 | 好発部位 |
|---|---|---|---|
| 平滑筋肉腫 | 平滑筋肉腫 | 中高年に多い | 血管壁などの平滑筋の細胞ががん化し、後腹膜や腸間膜に発生。 |
| 線維肉腫 | 線維状の結合組織 | 中高年に多い | 線維組織ががん化。腕や足に多く発生。 |
| 脂肪肉腫 | 脂肪細胞 | 中高年に多い | 大腿部に発生しやすい。 |
| MFH(悪性線維性組織球腫) | 線維組織 | 高齢者に多い | 大腿部に発生しやすい。 |
| 横紋筋肉腫 | 骨格筋 | 10代以下の子供に多い | 眼球や鼻腔などの頭頸部や泌尿器に発生。 |
| 悪性抹消神経鞘腫瘍 | 神経線維鞘 | 20~40代に多い | 神経から発生し、全身にできる。神経線維腫ががん化することも。 |
| 滑膜肉腫 | 関節や腱の内側の膜 | 若い人に多い | 関節近くに発生。膝やひじなどの大きな関節の近く。 |
| 血管肉腫 | 血管 | 中高年に多い | 皮膚や皮下組織の血管壁に発生。皮膚に潰瘍ができやすい。 |
軟部肉腫の術前化学療法
さて、先述した平滑筋肉腫など、3種類の肉腫の場合、再発・転移防止のために、術前から抗がん剤治療をするのが標準です。使用する抗がん剤は、骨肉腫でも使用されたアドリアシンとイホマイドです。
これらは単剤で使う場合と、併用で使う場合があります。臨床試験の結果によれば、どちらも差がありません。アドリアシン単剤の奏効率(腫瘍が半分以下になる割合)は30~40パーセント。アドリアシンとイホマイド併用療法の奏効率も30~40パーセントです。エビデンス(科学的根拠)がたくさんあるのはアドリアシン単剤療法のほうで、ヨーロッパで普及しています。ただし、滑膜肉腫という腫瘍に限っては、イホマイドが非常によく効くそうです。
もう一つ、アメリカハーバード大学のダナファーバー研究所で開発された治療法があります。MAIDと呼ばれる4種類の薬剤の頭文字からとった治療法です。アドリアシン、イホマイド、それにアメリカで70年代に軟部肉腫によく効いたといわれるダカルバジン(一般名も同じ)の3種類の抗がん剤に、イホマイドの毒性を緩和する薬剤のメスナを加えた4剤併用療法です。日本ではまだ承認されていませんが、この奏効率もやはり40パーセントで、とくに効果があるわけではありません。
軟部肉腫の3期の場合も、やはり肺への転移が見られます。当然ながら抗がん剤治療が行われますが、ただ、原発巣が大きい場合、たとえ肺転移があっても、原発巣を切除する手術が優先されます。大きな腫瘍のために機能障害が起こる恐れがあるからです。
そうでない場合は、術前か術後のどちらかの方法で抗がん剤治療を試みるのがいいでしょう。そしてもし治癒が期待できる場合なら、原発巣に加えて転移巣も切除し、加えて抗がん剤治療を行います。
ただ、軟部肉腫で問題なのは、40~60代の患者が多く、前に挙げたような強力な抗がん剤治療が使えないことです。まだ40、50代の人なら、3回ぐらいの治療なら体力的に耐えられるかもしれませんが、これを1年も2年も続けるのはきわめて困難といっていいでしょう。
さらにこれ以上の高齢者になれば、状況はもっと厳しいといわざるを得ません。そこが難しいところです。したがって、そういう高齢者に対しては、抗がん剤の量を下げたり、投与間隔をあけたりしながら、できるだけ長期にわたって病勢をコントロールし、QOL(生活の質)の向上を図る治療をしていく必要があります。


