病変部と周辺組織の立体的位置を正確に表示 脳腫瘍手術の安全性を高めた画像支援ナビゲーション手術
誤差を0.8ミリ以内に補正することができる
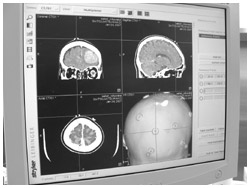
ニューロナビゲーターは入力されたデータから画像を描き出すが、この画像と現実が完全に重なっているとは限らない。どうしても微妙なずれが生じてしまうものなのだ。この誤差が大きかった場合には、ニューロナビゲーターを使うことで、かえって危険な状態を招いてしまうことも考えられる。そこで、誤差を小さくするために、さまざまな工夫がこらされている。
その1つとして、東邦大学医療センター大森病院の場合、マーカーを頭に貼るのは手術当日の朝にしている。マーカーを貼ってからCTかMRIの撮影を行い、そのデータをニューロナビゲーターに入力して手術が始まるのだ。
「前日にマーカーを貼ってCTなどを撮っておく施設もあると思いますが、1晩寝ている間にマーカーがずれることがあります。手術当日の朝に貼って検査すれば、そうした心配はありません」
ただ、手術当日に撮影した画像データを使ったとしても、患者さんが手術台に乗ると、頭の角度などが変わることによって、画像と現実の頭部との間にずれが生じてしまう。このままでは手術できないので、ニューロナビゲーターには、誤差を補正する機能が備わっている。感知したマーカーの現在位置から、画像のほうを修正してしまうのだ。この作業をイメージマッチングという。
さらに、手術のために頭部を固定するときにも誤差が生まれる。
脳神経外科の手術は、3点固定器で患者の頭をしっかり固定して行われる。頭部を3本もピンで固定するのだが、このときに皮膚がずれて、マーカーが動いてしまうことがあるのだ。
こうして生じる誤差の大きさは最大でも1.5ミリ。決して大きな誤差ではないが、このままでは安心して手術を行うことはできない。そこで、皮膚のずれによって生じた誤差を、現実に合わせて補正するサーフェスマッチングが行われる。ここでも、ニューロナビゲーターの補正機能が使われる。
「イメージマッチングをした後にサーフェスマッチングを行うと、誤差は0.8ミリ以内になります。ここまで補正できれば、安全性の点でも安心���す」
ドライブでも、カーナビに表示される道路と実際の道路にずれがあったら、危なくて運転できない。表示される画像と現実との誤差を可能な限りなくすことが、安全なドライブにつながるのだ。
問題となるのは、脳の表面や脳室のなかにできた腫瘍
このように画像と現実の頭部をマッチングさせても、手術中に脳が動いてしまうことがある。動いてしまえば、手術前に入力した画像データは役に立たない。脳は頭蓋骨に囲まれているので、胃や大腸などに比べれば、はるかに動きにくい臓器といえるだろう。だからこそ画像支援ナビゲーション手術の対象になるのだが、まったく動かないわけではないのだ。
「脳は髄液に浮いた状態になっているので、髄液が流れ出ると動いてしまいます。わずかなずれなら補正できますが、2センチも3センチも動いてしまうと、どうしようもありません。これがこの手術の最大の弱点ですね」
とくに問題となるのが、脳の表面にできた腫瘍や、脳室の中の腫瘍だという。これらの腫瘍は、頭蓋骨に穴を開けた時点ではまだ動かない。硬膜を切開し、髄液が流れ出たときに動いてしまうことが多いのだ。
「病変部が動きそうなときには、硬膜を切開する前に、画像を参考にしながら、医療用の細いチューブを数方向から刺しておきます。腫瘍の位置がわかるように、杭打ちをしておくわけですね。
腫瘍の下までチューブを刺しておけば、そこまで切除すればいいという目印にもなります。動きやすい腫瘍に対しては、このような工夫をしています」
動かない腫瘍の治療に本領を発揮する
画像支援ナビゲーション手術が本領を発揮するのは、動きにくい腫瘍が治療対象となる場合だ。たとえば、下垂体は頭蓋底の骨に囲まれていてほとんど動かないため、下垂体腫瘍はこの手術に適しているという。
頭蓋底にある腫瘍は、鼻腔から頭蓋底の骨を開けて切除する。
下垂体の近くには、脳に血液を送っている内頸動脈が通っているのだが、この血管を避けるのにも、ニューロナビゲーターの画像が役立っている。
聴神経腫瘍は、内耳道という骨に囲まれた狭い部位にできる。隣り合っている顔面神経を傷つけないためには、細かい作業が必要になる。このような場合も、画像支援ナビゲーション手術がきわめて有用だという。
また、この手術の登場によって、脳幹の手術も行われるようになってきた。脳幹は生命に直結するデリケートな部位で、神の領域とも呼ばれている。従来は、たとえ良性腫瘍でも切除できないことが多かった。しかし、ニューロナビゲーションを使うことで安全性が高まり、脳幹の腫瘍を切除する手術などが行われるようになっている。神の領域にも立ち入ることができるようになったのだ。
切除できない範囲があると力を発揮できない
画像支援ナビゲーション手術は、病変部を切除する際の精度を高めるのに役立っている。しかし、神経膠腫(グリオーマ)のような悪性脳腫瘍の場合、腫瘍の位置が立体画像として正確に表示されたとしても、それを完全に切除できない場合が多いという。神経膠腫は進行の速い浸潤型の腫瘍で、発見されたときには、正常組織の間に浸潤しており、完全に切除することが難しいのだ。
「造影剤を入れてどこまで浸潤しているのかを調べ、そこまでは切除するという手術になります。ところが、その範囲に運動や言語をつかさどる部位が入っていたら、切除できません。切除すべき範囲がわかっても、そこを正確に表示するナビゲーション技術が開発されても、切除できない部位に浸潤していたら、そこは残すしかないわけです。現実には、神経膠腫のような悪性腫瘍のほとんどは、そういう状態で発見されます」
手術で病変部を取り切れなかった場合には、放射線治療や化学療法が加えられることになる。
「画像支援ナビゲーション手術は優れた手術法だが、それが行われるようになってからも、悪性腫瘍の生存期間はほとんど変わっていない」と清木さんは言う。いくら切除する精度が高まっても、切除できない部分がある段階で発見されたのでは、この技術の本当の力を発揮することはできないわけだ。
同じカテゴリーの最新記事
- 手術技術、化学療法、遺伝子診断、そしてチーム医療が重要 治療成績が向上する小児脳腫瘍
- ウイルス療法が脳腫瘍で最も悪性の膠芽腫で高い治療効果! 一刻も早いウイルス製薬の量産化技術確立を
- 悪性脳腫瘍に対する緩和ケアの現状とACP 国内での変化と海外比較から考える
- 脳腫瘍グレードⅣの膠芽腫治療に光射す 標準治療に自家腫瘍ワクチン療法を加えて生存期間延長を目指す
- 他のがん種よりも早期介入が必要 目を逸らさずに知っておきたい悪性脳腫瘍の緩和・終末期ケア
- 新たにウイルス療法や免疫チェックポイント阻害薬など 悪性度の高い膠芽腫などの脳腫瘍治療に見えてきた可能性
- 光の力でがん細胞を叩く治療 悪性脳腫瘍に光線力学的療法(PDT)併用の実力
- 標準治療では治癒が難しい悪性脳腫瘍の治療に光明が ホウ素中性子捕捉療法「BNCT」の実用化が見えてきた
- 脳転移治療にはガンマナイフが効果的 さらに患者にやさしい新型登場


