最新放射線治療:ザンクトガレン国際乳がん会議2013で発表 患者さんの負担軽減を考えた、短期放射線治療が有望
日本でも短期放射線治療が臨床試験中

鹿間さん自身、短期部分照射の臨床試験に取り組む。埼玉医科大学国際医療センターが音頭を取り、都立駒込病院、昭和大学、がん研有明病院などと共同で行っている臨床試験で、1回6グレイの放射線を1日おきに全5回(全部で30グレイ)かける方法だ。この方法なら2週間で治療が終了し、患者さんの通院負担は大きく軽減される(図4)。
アメリカのような1日2回方式を選択しなかったのは、人員やインフラが日本では整っていないため。また、2年後には保険で受けられるようにしたいと考え、多くの病院で行える治療法を設計した。ニューヨーク大学やイタリアのグループが先んじて同様の試験を行っているとのことだが、「55例で試験を計画し、現時点で41名の患者さんの治療を終了しました。あと半年~1年で患者さんへの治療が終わると思いますが、放射線治療では副作用があとに出ることがあるので、副作用を見てから結果をまとめたいと考えています」
臨床試験に参加する患者さんの条件は、米国放射線腫瘍学会(ASTRO)の基準に基づき、日本の現状にあわせて少し変更した。50歳以上、閉経後で、2cm以下の腫瘍ひとつに限定され、乳房切除の断端にがん細胞が見られず、リンパ節や脈管への転移が見られない、など。
もうひとつ、厚生労働省研究班による短期部分照射の臨床試験も進められている。こちらはカテーテル刺入方式で、現在40例の結果待ちという。 これらの試験のデータがそろえば、日本でも治療が変わる可能性があると鹿間さんは語る。
リンパ節転移1~3個でも放射線治療?
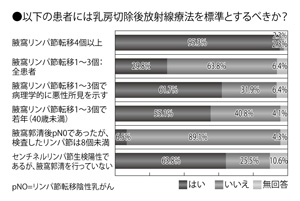
腋窩リンパ節転移の数と乳房切除後放射線治療については、「腋窩リンパ節転移4個以上」では95.3%がイエスと答え、「腋窩リンパ節転移1~3個:全患者」ではイエス29.8%、ノーが63.8%を占めた(図5)。
「日本のガイドラインも���ぼこの通り。『腋窩リンパ節に4個以上転移があったら、放射線治療をしましょう』と言っています。ただ、転移が1~3個だったらどう考えるか、ザンクトガレンでも意見が割れています。全体としては、転移しているリンパ節の数に、その他の条件を加えて検討しようという方向ではないかと思います。
日本で最も多く乳がん治療のデータをもっているがん研有明病院では、『がんがリンパ管の中に入り込んでいる(リンパ管侵襲)タイプは再発率が高い』との報告を行いました。リンパ管侵襲があってリンパ節転移の多いタイプは、胸壁転移の可能性が高いと考えられる。そうしたケースでは、リンパ節転移が1~3個でも放射線治療を行うこともあるということです」
転移のあったリンパ節の数ではなく、リンパ節郭清でとったリンパ節の中に、転移リンパ節がどれだけの割合を占めているかが大事、という考え方もあるそうだ。リスク分類もされており、20%以下=低リスク、20~64%=中程度、65%以上=高リスクとなっている。
患者の立場で考えると、「1個でもあったら、やってほしい」と思うが、リンパ節転移が少ないときに放射線治療を行わない第1の理由は、胸部には肺や心臓などの重要な臓器が多く、臓器に影響を与えずに放射線を照射することが技術的に難しいため。そのこともあり、放射線治療にはリンパ浮腫などの副作用が出る可能性がある。それが、できるだけ放射線治療を少なくする第2の理由だ。
サブタイプ別は、明確な方針出ず
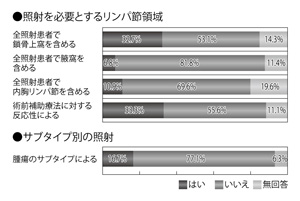
照射を必要とするリンパ節の領域については、「全照射患者で鎖骨上窩を含める」と答えた人は32.7%、「含めない」と答えた人は53.1%を占め、「腋窩を含める」は6.8%、「含めない」は81.8%と回答が得られた(図6)。
「鎖骨上窩や鎖骨下、さらに、胸骨の裏側(傍胸骨)のリンパ節に放射線をかけることについて、日本では『あまり意味がない』という評価が中心だと思います。JCOG(日本臨床腫瘍研究グループ)にも国際臨床試験への参加要請が来ています」
最近は、「こういうタイプのがんにはこの治療」など、いわゆるサブタイプ別治療に関心が高まっている。
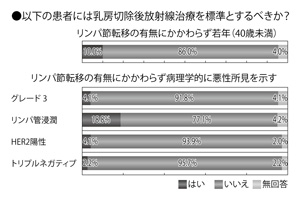
年齢については、リンパ節転移の有無にかかわらず40歳未満の若年には「するべきでない」が86%を占めた。
「リンパ節転移の有無にかかわらず、病理学的に悪性所見を示す患者」では、グレード3の人、HER2陽性、トリプルネガティブのいずれについても、「放射線治療を標準とするべきではない」が90%を超えた。
また、リンパ管に浸潤している人に対しても、77.1%が「するべきではない」を選択した(図7)。
これについて、鹿間さんは
「『するべきではない』と考えているというより、データがなくて判断できないということだと思います。たとえば、HER2陽性の人やトリプルネガティブの人は再発率が少し高いと言われているので、温存手術後、乳房に多めにかけるなど、個々の医師の判断で放射線の量を決めてはいると思う。しかし、サブタイプ別の放射線治療は、ここ数年で急に出てきたトピック。まだ臨床試験も始まっていないので、これからの研究になると思います」
今年のザンクトガレン会議では、放射線治療に関して、個々の治療につき地道な確認が行われた。
患者さんはすでに選択した(あるいはこれから選択する)治療について、会議の「評価」を参考に見直してみるといいかもしれない。
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に


