乳房内から腫瘍床周辺の限定した部位に放射線を照射
全体照射はどこまで再発を予防できるか?
乳房全体への放射線照射が治療にとって本当に必要なのかという議論もある。
佐伯さんによると、乳房内再発のほとんどは、腫瘍床と呼ばれる元々のがんのあった周辺に発生することがわかってきたという。逆に、腫瘍床から離れた場所での乳房内再発は、乳房全体へ放射線照射を行っても行わなくても約0.5~4.0%と、ほぼ同じ確率で発生することが明らかとなってきた。
ということは、腫瘍床周辺には効果が大きくても、そこから離れたところへの効果はあまり期待できないのが乳房全体への放射線照射ということになる。それだったら何も全体にかける必要はないのではないか、とは誰しもが思うことだろう。
佐伯さんはこうも語る。「仮に再発したとしても、乳房内の再発であるなら、見つかった時点でしっかりと治療すれば治ることがわかっており、予後に大きな影響を与えることはありません。それならば、予防的効果の期待できない全体照射にこだわる必要はないのではないか、腫瘍床周辺への照射で十分ではないか、と考えたわけです」
そこで登場したのが放射線を腫瘍床とその周辺のみに当てるAPBIである。
治療は3~4日で終了
APBIには、体の外から放射線を照射する外照射と、乳房内に小線源を入れて中から放射線を照射する組織内照射とがあり、佐伯さんらが取り組んでいるのが後者の小線源を用いたAPBI。
どんなやり方をするのだろうか。乳房温存の術中か術後に、アプリケータと呼ばれる直径2㎜ほどのプラスチックチューブを数本、がんを摘出した部位を中心に乳房に刺し、留置したままにする(図2)。
「手術中にチューブを留置する方法は、手術が1回で済む利点がありますが、術後にチューブを留置する場合は、後日麻酔をかけて行うので2回の入院が必要となります。しかし、術後の詳しい病理検査で、APBIの適応外と判定されてチューブを抜去しなければならない場合もあるので、術中より術後の留置のほうがリスクは少ないでしょう」
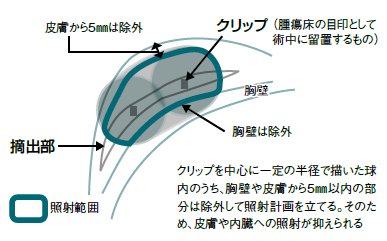
全体照射の場合は正常な組織にまで放射線が当たってしまうため、1回に照射する線量は低く抑えている。このため毎日照射しても1カ月ぐらいかかるのだが、APBIでは放射線が腫瘍床付近の限られた部位にのみ当たる(図3)。そのため、1度に多めに線量を照射しても問題とはならないし、再発予防の効果も大きいはずだ。
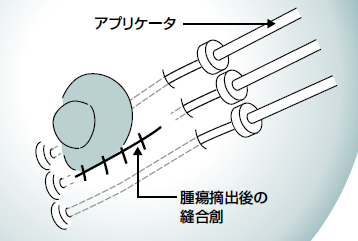
APBIの場合、留置したチューブの中に放射線を出す小線源(直径0.9㎜ほどの放射線源イリジウム)を一定時間、といっても数分から15分程度という短時間とどめておくことにより、腫瘍床とその周辺に集中的に放射線治療を行うが、このときの1回の線量は6Gyほど。これを1日2回行い、治療は3~4日の合計6回で済んでしまう(図4)。
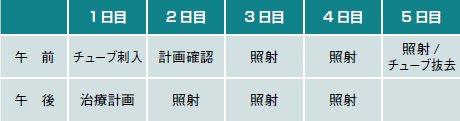
その間チューブを留置するので入院が必要だが、治療終了とともにチューブは抜去され、入院期間も1週間ほど。治療に1カ月もかかる全体照射とは大きな差がある。
気になるのは、チューブを抜去したあとに皮膚表面に何本もの刺入跡が残ることだが、チューブの直径は2㎜ほどなので、時間が経つうちに刺入跡は消えていき、問題なくなることが多いという。
皮膚障害を抑えるのが最大のメリット
「この治療の最大のメリットは、皮膚障害を最大限抑えられることです」と佐伯さん。
放射線照射を受けた皮膚はやけどを負ってダメージを受けた状態となる。治療が長引けば皮膚が赤くなったりして、人によっては皮がむけることがあるし、毛穴が損傷して汗や脂が出なくなって乾燥し、硬くなったりもする。
しかし、内部から限られた部分にしか放射線が届かない小線源によるAPBIならば、その心配は極力抑えられる。また、外照射は呼吸などの体動により、肺や心臓にまで放射線が及ぶことがあり、肺障害などを起こす危険性があるのに対して、小線源によるAPBIはこの点でも安心だという。
もう1つの利点として、化学療法が行いやすくなることも挙げられる。
「放射線は局所治療として非常に有効ですが、予後をよくするためには抗がん薬などによる全身治療も大切です。APBIによって短期間で放射線治療を終えられれば、化学療法に早く入ることができます」
保険が効くので経済的負担は少ない
なお、APBIは臨床試験でまだ有用性が確かめられていないため標準治療とはなっていないが、小線源を用いた治療はすでに前立腺がんや子宮頸がんなどで行われており、乳がんへのAPBIも保険適用となっているので、高額の負担は避けられる。今後、乳房温存療法の選択肢の1つとしてAPBIがクローズアップされるのは間違いないだろう。
「しっかりしたトレーニングシステムを作り、技術レベルを統一して実施すれば、どこででもできる治療だと思います。これからのがん治療は、治ることが一番の目的ですが、なるべく後遺症が残らないように治すべきだし、治らない場合も、症状をいかにコントロールできるかが重要です。治療開始の時点から、それらを意識して取り組む必要があります。その意味でも、短期間で治療ができ、安全性や整容性も高いと思われるこの治療法は大きな意義があると思います」
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に


