乳がん治療の新時代を開いたホルモン療法薬の真の実力と新たな可能性を探る 乳がんホルモン療法の誤解を解く
臨床試験で証明されたアリミデックスの効果
ノルバデックスは、閉経前の人にも、閉経後の人にも使うことができる。そのため、アリミデックスが登場する以前は、閉経後乳がんの治療にも、ノルバデックスが使われていた。
しかし、アリミデックスが開発されたことで、閉経後の乳がんにはどちらが効果的なのか、比べる必要が生じてきた。理屈からいえば、女性ホルモンをゼロにしてしまうアリミデックスのほうが効果的だろうと考えられていた。しかし、臨床試験をしてみなければわからない。こうして大規模な臨床試験(ATAC試験)が実施された。
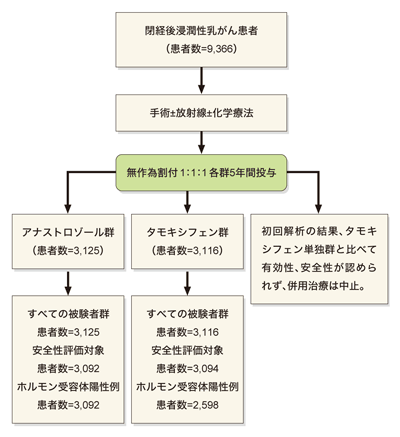
対象となったのは、ホルモン受容体陽性の乳がん患者で、手術後に再発を防ぐためのホルモン療法を行った。そのホルモン療法が、〈アリミデックス群〉と〈ノルバデックス群〉と〈アリミデックス+ノルバデックス群〉、それぞれ服用期間5年での比較になっていた。
「併用すればより効果的ではないかということで、併用群も加え、3群を比較する形でスタートしました。各群が3000人をこえる大規模な試験でした。中間解析で明らかになったのは、併用しても利益がないということ。理由はよくわかっていません。そこで併用治療は中止になり、以後はアリミデックス群とノルバデックス群の比較試験になりました」
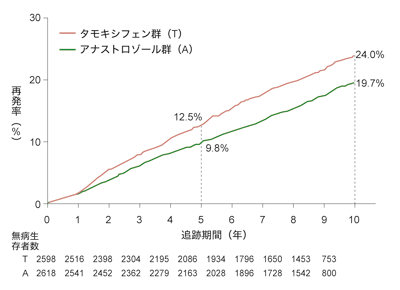
図5のグラフを見ればわかるとおり、勝者はアリミデックスだった。
この数値をもう少しわかりやすく補足すれば、ノルバデックスを内服して10年間で100人中約24人が再発していたが、アリミデックスでは治療開始後10年間に再発したり死亡したりする人が約19.7人に減少したということである。
もともと、ノルバデックスは再発を防ぐ効果が高い薬だったのだが、アリミデックスのほうがさらに高い効果を達成したこの臨床試験の結果によって、アリミデックスは閉経後乳がんの標準的な治療薬として評価されるようになったのである(図4~5)。
[図5 無病生存期間(ホルモン受容体陽性例)]
アリミデックスの認可後には生存期間が延長した
生存期間中央値が、2年弱から4年半近くに伸長
アリミデックスが登場することで、実際にどのような効果があったのだろうか。
「アリミデックスを最初に認可したのはイギリスで、1995年のことですが、これ以前とこれ以後では、乳がんの治療成績は明らかに変化しています。つまり、アリミデックスの登場以後、生存期間が大幅に延びているのです」
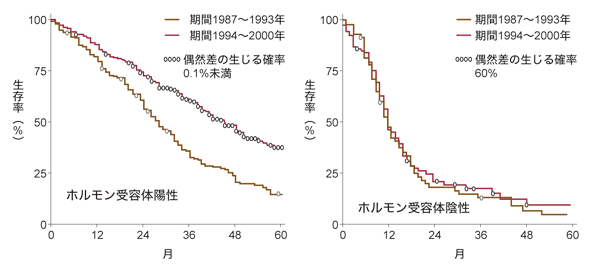
図6は、ステージ4(遠隔臓器への転移がある段階)の乳がんの治療成績を、87~93年と94~00年で比較したフランスの研究だ。これによると、ホルモン受容体陽性の患者さんでは、生存期間が大きく改善している。ところが、ホルモン受容体陰性の人の治療成績は、どちらの時期もまったく変わっていない。つまり、ホルモン受容体陽性の人だけが、アリミデックスという新しい薬の恩恵を得られたのである。
「九州がんセンターでも、同じようなデータを出しています。日本でアリミデックスが承認されたのは01年。そこで、92~00年に再発した人と、01~08年に再発した人で、その後の治療成績を比較したのです。その結果、生存期間が大幅に延びていることがわかりました」(図7)
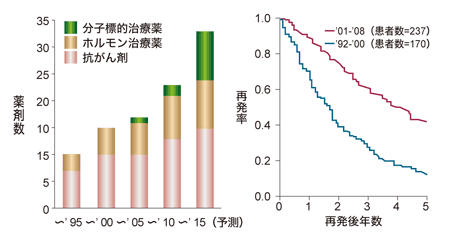
生存期間中央値(生存者が半数になるまでの期間)は、2年弱から4年半くらいに延びていた。日本ではアリミデックスをはじめとしたアロマターゼ阻害薬と同時期に、分子標的薬のハーセプチン(* )も登場しており、この両者が大きく影響しているらしい。その証拠に、ホルモン受容体陰性、HER2(*ハーセプチンが効くかどうかの指標)陰性の人は、アリミデックスもハーセプチンも使えないため、01年以降も治療成績は向上していないのだ。
*ハーセプチン=一般名トラスツズマブ
*HER2=たんぱく質の一種。細胞の増殖を促す受容体。乳がんの場合、HER2が多ければ、ハーセプチンによる治療が適応となる。
服用を続ける期間は5年より10年がいい
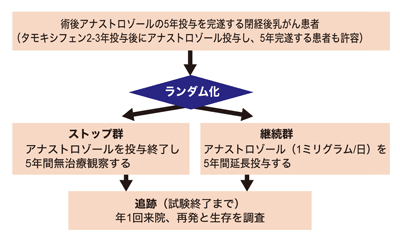
手術後の再発予防でアリミデックスを服用する場合、何年続けるのかという問題がある。歴史を振り返ると、最初は1年だった。その後の臨床試験で、2年のほうがいいことがわかり、5年だとさらに再発が抑えられることが明らかになった。診療ガイドラインでは、5年が標準治療とされている。
「再発が起こる時期ですが、ホルモン受容体陰性の場合、がんの成長が速いので、手術後2~3年がピーク。5年を過ぎて出てくることはあまりありません。ところが、ホルモン受容体陽性の場合、再発のピークは2~5年にかけてだらだら続き、5年を過ぎても起きるし、10年以降ということもあります」
こうしたことから、アリミデックスの服用期間は、5年より10年のほうがいいのではないか、とも言われている。現在、ほんとうにアリミデックスの服用期間が5年より10年のほうがいいのかを確認するための試験が日本で進められているので、その結果の出る日が、大きな期待とともに待ち望まれている(図8)。
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に


