効果は維持しつつ、負担軽減へ~ASCO 2010報告 次々に明らかになった乳がんの不要な検査と治療
ホルモン受容体陽性の高齢者放射線治療を行わない選択肢も
CALGB9343と呼ばれる試験では、病期1でエストロゲン受容体陽性の高齢者(70歳以上)において、手術後の治療として、タモキシフェン(一般名)+放射線治療と、タモキシフェン単独療法とを比較したところ、前者では局所再発が抑制されたものの、全生存率には差が認められなかった(図6)。
これまでの中間報告でも同様の結果だったが、追跡期間が短かったことから、実臨床への応用がためらわれていた。今回の報告で追跡期間は12年。「放射線治療には局所再発抑制効果があるが、生存期間延長にはつながらないため、低リスクのエストロゲン受容体陽性の高齢者では、合併症や健康状態などに応じて、放射線治療を行わないことも選択肢の1つである」ことが確認されたといっていいだろう。
「行わない」選択肢が増えることで局所療法もより個別化へ
ここで紹介した「実臨床のあり方を変える可能性のあるエビデンス」が得られた4試験についてウッドさんは、「いずれも検査や治療が“不要である”という仮説を検証したものだが、それが科学的に証明されたことは非常に重要です」と、述べている(表7)。ただし、ミラーさんが指摘したように、いずれのエビデンスも、試験の対象となった患者群について言えることであり、それ以外の高リスクの患者など、異なる条件の患者にはあてはまらない。
- センチネルリンパ節(-)において、腋窩リンパ節郭清は利益なし(NSABP B-32)
- センチネルリンパ節検査は一般的な検査で十分であり、免疫組織化学染色を行う必要はない(ACOSOG Z0010)
- センチネルリンパ節(+)でも腋窩リンパ節郭清は不要である(ただし低リスクで乳房温存療法+放射線治療を行う患者。必要に応じて術後補助療法を加える)(ACOSOG Z0011)
- ステージ1、エストロゲン受容体(+)の高齢患者(≧70歳)で切除部位にがん細胞なし、ホルモン療法5年を行う場合、放射線治療の利益は小さいため省略可能(CALGB 9343)
将来的には手術なしの乳がん治療も可能か?
日本からも乳がんに関する重要な臨床試験結果が発表されている。
国立がん研究センター東病院の向井博文さんは、腫瘍径2センチ以上、臨床病期1~3期の原発乳がんに対する術前化学療法とそれに続く放射線照射の有効性・安全性を検討したJCOG0306と呼ばれる試験の結果を発表した。
現在、早期の原発乳がんに対しては、手術を行うのが標準治療となっており、術前化学療法としてアンスラサイクリン系を含む薬剤の組み合わせとタキサン系薬剤を投与することによって、比較的良好な病理学的完全奏効率(*)を得ることが可能だ。
しかし、この術前化学療法に加えて、さらに術前での放射線療法を追加することによって、より高い病理学的完全奏効率を達成することができれば、将来的に手術を行わなくてすむのではないか、と向井さんらは考えた。その第1歩として行われたのが、この臨床試験である。
2004年6月~2005年4月、臨床病期1~3A期の浸潤性乳がんで、腫瘍径2~5センチの108例を登録。術前化学療法に続いて術前放射線療法を行い、その12~16週後に手術を行った。年齢中央値は50(23~69)歳で、60パーセントがホルモン受容体陽性、31パーセントがHER2陽性であった。
手術が行われた106例のうち、病理学的完全奏効を得たのは39例で、病理学的完全奏効率は36.1パーセント。ただし、ホルモン受容体とHER2の状態別に解析したところ、ホルモン受容体陰性/HER2陰性(トリプルネガティブ)症例の病理学的完全奏効率は52パーセント、ホルモン受容体陰性/HER2陽性症例では57パーセントと良好であった(表8)。
| 特徴 | 患者数 | 病理学的 完全奏効率 | 再発 症例数(率) |
|---|---|---|---|
| ホルモン受容体+/HER2- | 46 | 24% | 10(22%) |
| ホルモン受容体+/HER2+ | 20 | 40% | 3(15%) |
| ホルモン受容体-/HER2- | 25 | 52% | 6(24%) |
| ホルモン受容体-/HER2+ | 14 | 57% | 1(7%) |
術前に放射線治療を加えたことによる早期、晩期の有害事象の多くは軽度で、重篤な手術合併症もみられなかったという。この成績は、「手術」を省略できる可能性のある患者群の存在を示すものである。向井さんによれば、この試験を計画、開始した当時は、ホルモン受容体やHER2の状態によって患者をサブグループに分けるという発想はなかったが、対象を選び、化学療法についてもより最新の方法を用いれば、さらに高い病理学的完全奏効率を達成できる可能性があるという。
このように乳がん治療においては、効果は維持しながら、できるだけ体への負担の少ない治療法が国内外で模索されている。
「さらに研究が進めば、手術をすることなく乳がん治療が完結する時代が、すぐそこまで来ている」(向井さん)
*病理学的完全奏効率=がん治療で、手術などにより採取した病変部を顕微鏡で観察・判定する病理診断において、すべてのがんが死滅している率
新規薬剤エリブリンで生存期間を延長
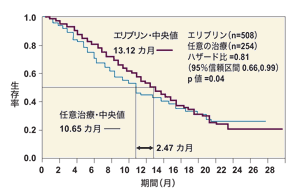
乳がん治療はすでに分子標的薬時代となっているが、昨年のPARP阻害剤に続き、今年大きな注目を浴びた治療薬もまた化学療法剤だった。エリブリン(一般名)と呼ばれる、微小管の伸長を阻害することによって細胞周期を停止させる新規薬剤だ。
アンスラサイクリン系やタキサン系の薬剤を含む、多剤併用療法の治療歴がある局所再発/転移性乳がん患者対象の第3相試験(EMBRACE試験)において、医師が選んだ任意の治療法と比較したところ、エリブリンは全生存期間を2.47カ月、明らかに延長した(図9)。
転移性乳がんに対する大規模臨床試験で、全生存期間の延長が示されたのは、10年以上前のタキソテール(一般名ドセタキセル)以来のこと。一般には緩和療法への移行が勧められる多剤併用治療歴のある患者に限れば、単剤による全生存期間延長が得られたのは初めてである。
2.47カ月生存が延びることがどのような意味を持つかは、個々の患者によって異なるだろう。しかし演者であるリード・インスティテュート・オブ・モレキュラー・メディスンのトゥエルベスさんが記者会見で指摘したように、人生の後期に重大なイベントを控えている患者も少なくない。2カ月後に、初孫の誕生を控えている患者がいたとしたら……と考えると、その重みが理解できる。エリブリンは、このような治療の手だてが少なくなった患者に対する新たな治療選択肢としての地位を確立する可能性があると、トゥエルベスさんは述べている。
エリブリンの局所進行性/転移性乳がんを適応とする承認の申請が行われたのは米国、欧州、日本ともに3月31日。日本では5月18日、米国では5月28日に優先審査品目に指定され、今秋の承認が期待されている。
不要な検査や治療を避ける時代に――
多様な特徴をもつ乳がんの治療においては、多角的なアプローチが必要だとされている。分子標的治療薬時代とされる今日においても、局所療法や化学療法など、さまざまなアプローチの1つひとつが着実に進歩し、患者のもとに届けられようとしている。
今年はとくに、局所療法における「避けるべき治療」のエビデンスがクローズアップされたが、「どのような患者にどのような治療を行うべきか」に加えて、「どのような患者で、デメリットの多い治療を避けるべきか」が明らかになることによって、乳がん治療の個別化は、より推進されていくことになるだろう。
臨床試験への参加
~専門医から患者へのメッセージ

国立病院機構大阪医療センターの
増田慎三さん
臨床試験。そのエビデンスがあってこそ、乳がん治療は進歩してきた。しかし、効果が証明されていない治療を受けることについて、患者には多少なりとも不安が伴うのではないか。ここでは、臨床試験を推進してきた医師の側から患者へのメッセージを紹介する。
国立病院機構大阪医療センターの増田慎三さんは、現在進行中の臨床試験について、治療計画や途中経過などを紹介するという、今回新たに設けられた「トライアル・イン・プログレス」セッションで、JBCRG10と呼ばれる試験について発表した。
手術可能なHER2陽性乳がん患者に対する、より安全で有効な術前化学療法について明らかにしようとする試験で、目標登録数は2009年9月からの2年間で180例。現在のところ順調に進行しており、2010年5月までに41例の登録を完了している。
増田さんは、「臨床試験というのは、標準治療を経験してきて、効果をさらに高める、あるいは副作用を減らすといった、よりよい治療法を目指して、多くの施設の先生方が考えて計画します。抵抗はあるかも知れませんが、十分な副作用管理も行われますし、むしろ今までの標準治療よりもいい治療法である可能性が高いということで、積極的に参加していただければと思います」と述べている。

国立がん研究センター東病院の
向井博文さん
また本文で紹介した、JCOG0306試験を実施した向井さんからは、「対象となる患者さんには全病院でほぼ共通の『患者さんへの説明文書』という試験の概略、意義、重要性を書いた文書を渡して、担当医が説明しています。ここには、いい点も悪い点も包み隠さずすべて説明されており、担当医間での説明の仕方が変わってしまうことを最小化するよう努力しました。試験への参加、不参加はあくまで患者さんの自由であること、試験に参加しなくても担当医との関係が悪くなるなどのデメリットは一切ないことなどをすべて網羅してありますし、担当医からも直接説明されています。
もちろんそれでも試験への参加を不安に思う患者さんもいらっしゃるでしょう。その場合はもう1度担当医とよくご相談いただくこと、それでも気がすすまなかったらご辞退いただいて構わないことを、医師同士の会議で何度も申し合わせました。
臨床試験は患者さんのご協力があって初めて成立するものです。その意味ではご参加くださった患者さんには心から感謝しています。そしてこの成果を必ず未来の患者さんたちに還元するようこれからも努力を続けようと思っています」との言葉をいただいた。
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に


