これだけは知っておきたい乳がんの基礎知識 乳がんは全身病。全身的な観点からの治療をするのが今日の常識
細胞診や組織診などで5つの主要な項目を調べる
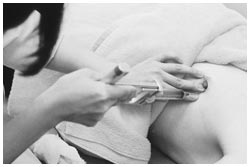
注射器で腫瘍の細胞を取り出す
[組織診]

太めの針で組織の塊をくり抜くように取る
乳がんかどうか確定するために最初に行われるのは、視診、触診、超音波検査、乳房X線検査(マンモグラフィ)などで、ここで乳がんが疑われる場合に、細胞診や組織診と呼ばれる精密検査を行います。
細胞診は注射器で腫瘍の細胞を取り出し、良性か悪性か調べる方法です。検診センターでこの検査まで行い、「クラス5」の診断を受けて来院される患者さんもいます。この場合、「クラス5」とは病気のステージ(病期)ではなく、「がん細胞が出ている」の意味なので、間違わないよう注意が必要です。
細胞診で診断がむずかしい場合、組織診を行います。これは太めの針をがんと思われる場所に刺し、組織の塊をくり抜くように取る検査です。局所麻酔を施しますが、検査は外来で受けられます。
さらに、CT(コンピュータ断層撮影)あるいはMRI(磁気共鳴画像法)なども行って最終的な診断を下し、年齢や閉経の状況、健康状態なども考慮して治療方法を提案していきますが、これらの検査でチェックするのは、主に次の5項目です。
●腫瘍の大きさ……乳がんの場合、がんが最初にできる乳管の中にとどまっているか(非浸潤がん)、外に組織に広がっているか(浸潤がん)に加え、大きさによっても治療の流れが大きく変わります。
●核異型度……がん細胞の核の形態によって、乳がんの性格を知ります。
●腋窩リンパ節への転移があるかどうか……乳がんが最も転移しやすい腋の下のリンパ節に転移がないかどうか、調べます。
●女性ホルモン受容体があるかどうか……乳がん細胞に、女性ホルモンの1つであるエストロゲンに反応する受容体があるかどうか調べます。ある場合は、エストロゲンの影響を受けて成長するタイプの乳がんなので、ホルモン療法が効く可能性があります。
●HER2受容体があるかどうか……HER2��容体とは、乳がん細胞の表面にある「鍵穴」で、これがある乳がんと、ない乳がんがあります。近年、開発された抗がん剤にハーセプチンという薬がありますが、これはHER2に取りついてがん細胞を攻撃するため、体そのものへのダメージがなく、副作用が少ないことで知られています。ハーセプチンは転移がんに対しては標準治療とされていますが、日本では術後の再発予防の薬物療法としては認可されていないので、保険が効かないという欠点があります。
センチネルリンパ節生検が可能か否かで病院を選ぶ
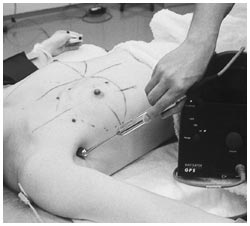
こうした検査によって乳がんが確定すると、すぐ手術を行うごく少数の人と、センチネルリンパ節生検という検査を行う大部分の人に分かれます。
すぐ手術を行うのは、非浸潤がんのごく早期、つまり、がんが発生した乳管の中にとどまっていて、リンパ節転移の可能性がないと考えられるケースです。しかも、ホルモン受容体があることが針生検でわかっているときは、術後にホルモン療法を行うだけで再発なく行けると判断し、手術を行うことがあります。
それ以外の人に対して、聖路加国際病院では外来でセンチネルリンパ節生検を行い、結果によって手術を行ったり、術前化学療法を行ってから手術を行ったりします。
具体的にどんな検査かというと、乳がんが最初に転移する可能性の高い腋の下のリンパ節(腋窩リンパ節)を1個だけ切除し、がんが転移しているかどうか調べる検査です。転移があればリンパ節郭清(まわりの脂肪と一緒に、リンパ節を切除すること)を行い、なければリンパ節に転移していないと判断して、リンパ節郭清は行いません。
長い間、乳がんの手術では、転移を防ぐためと、病期などについて確定をするために、腋窩リンパ節の郭清も同時に行われてきました。
けれども、腋窩リンパ節を郭清すると、リンパの流れが悪くなり、腕がぱんぱんに腫れることがあります。これをリンパ浮腫と呼びますが、1度出てしまうと完治がむずかしく、患者さんの術後のQOLを大きく損なってしまいます。また、腫瘍が小さい場合、せっかくリンパ節郭清を行っても、がん細胞が転移していなかったということもあります。
センチネルリンパ節生検はそうした不要なリンパ節郭清を減らしながら、リンパ節からの情報を確保することができる新しい検査方法です。したがって、これを行っているかどうかは、患者さんが病院を選ぶ大きなポイントにもなると思います。
通常は乳がんの手術中に行われますが、私たちの病院ではこれを外来で行えるようにすることで、がん治療がより確実で効率的に行えるようになったと考えています。わずか1センチの傷でリンパ節転移があるかどうか確定でき、その後の治療法がかなり確実に決められるわけですが、患者さんは自分の足でスタスタ歩いてお帰りになります。
温存できるかどうかの目安は、切除が乳房の4分の1
センチネルリンパ節生検の結果、リンパ節転移が認められない場合は、リンパ節にはふれずにがんを切除する手術が行われます。中には、センチネルリンパ節生検を外来で受け、手術も最少ですむため外来で受けたという患者さんも、少しずつ増えています。
一方、リンパ節転移があった場合は、多くは術前抗がん剤療法のあとに手術を行い、リンパ節郭清も行うことになります。
今日、手術はできるだけ乳房を温存する形で行います。これは間違いなく大きな流れで、日本乳癌学会の統計でも5割を超えていますし、病院によっては8~9割に達するところもあります。
温存できるかどうかの目安は、「乳房の4分の1」です。4分の1より大きいと、乳房がかなり変形してしまいます。そうした場合は無理に温存せず、乳房を切除したうえで、乳房再建術を検討されたほうがいいと思います。また、いくら温存が主流といっても、症状によってはできないこともあります。その場合は医師と話し合いをし、やっぱりきちんと切除することが必要だと思います。
さて、手術のあとですが、摘出した乳がん組織の検査を行うことで、さらに乳がんの広がりや性質を確定し、抗がん剤療法、放射線治療、ホルモン療法などを補助療法として行っていくことになります。
この場合も、最も大事なのは抗がん剤療法です。すでに書きましたが、どこかにがん細胞がひそんでいる可能性を考えると、がんは一種の全身病と考えることができます。
ですから、まず抗がん剤療法という全身療法で、体内に残っているかもしれないがん細胞を叩き、それと組み合わせる形で放射線治療やホルモン療法を行うのが、術後の治療の基本です。とくに、ホルモン療法は4~5年かかる長い治療になりますので、最初に抗がん剤治療を受けた上で行えば、より万全ということができます。
いかがでしょうか。こんなところが、いちばん新しい「乳がんの基礎知識」ではないかと思います。あなたが住んでいる地域で、新しい治療を受けることは、施設的にむずかしいかもしれません。けれども、こうした治療が現に行われていることを知っていただければ、突然のがん宣告で混乱した状態にあっても、「できるだけ大きく、できるだけ早く切る」といった選択は今日ありえないことがおわかりいただけると思います。
がんはできるだけ早く治療したほうがいい病気です。けれども、1日2日を争うものではなく、1カ月くらいは考える時間があります。その時間を活用し、納得のいく治療法を医師とともに選択されることを願っています。
同じカテゴリーの最新記事
- 高濃度乳房の多い日本人女性には マンモグラフィとエコーの「公正」な乳がん検診を!
- がん情報を理解できるパートナーを見つけて最良の治療選択を! がん・薬剤情報を得るためのリテラシー
- 〝切らない乳がん治療〟がついに現実! 早期乳がんのラジオ波焼灼療法が来春、保険適用へ
- 新規薬剤の登場でこれまでのサブタイプ別治療が劇的変化! 乳がん薬物療法の最新基礎知識
- 心臓を避ける照射DIBH、体表を光でスキャンし正確に照射SGRT 乳がんの放射線治療の最新技術!
- 術前、術後治療も転移・再発治療も新薬の登場で激変中! 新薬が起こす乳がん治療のパラダイムシフト
- 主な改訂ポイントを押さえておこう! 「乳癌診療ガイドライン」4年ぶりの改訂
- ステージⅣ乳がん原発巣を手術したほうがいい人としないほうがいい人 日本の臨床試験「JCOG1017試験」に世界が注目!
- 乳がん手術の最新情報 乳房温存手術、乳房再建手術から予防的切除手術まで
- もっとガイドラインを上手に使いこなそう! 『患者さんのための乳がん診療ガイドライン』はより患者目線に


