進行・再発乳がん治療 「タキソール+アバスチン併用療法」を効果的に使う方法 症状のない期間を長く 乳がんになる前と同じ生活を目指す
治療の対象となるのはHER2陰性の乳がん
| ホルモン 受容体陽性 | ホルモン 受容体陰性 | |
| HER2陽性 | 基本的に使用しない抗HER2療法を行う | |
| (約15%) | (約5%) | |
| HER2陰性 | ルミナルタイプ | トリプルネガティブ |
| (約65%) | (約15%) | |
乳がんの治療は、がん細胞を調べてタイプ分けし、そのタイプに応じた治療が行われるようになっている。タイプは、ホルモン受容体が陽性か陰性か、HER2*が陽性か陰性かで分類する(図5)。
「HER2陽性*の場合は、ハーセプチン*などによる抗HER2療法が行われるので、タキソール+アバスチン併用療法は基本的に行いません」
対象となるのは、HER2陰性でホルモン受容体陽性のルミナルタイプと、どちらも陰性のトリプルネガティブである。
「ホルモン受容体が陽性なら、ホルモン療法を先に行うのが基本です。それが効かなくなったら別のホルモン療法、それが効かなくなったら更に別のホルモン療法と続けますが、どこかの時点で抗がん薬に切り替えます。タキソール+アバスチン併用療法は、その選択肢の1つとなります」
トリプルネガティブには、抗がん薬治療が行われる。
「標準治療とされているのは、タキサン系抗がん薬(タキソール、タキソテールなど)とアンスラサイクリン系抗がん薬(アドリアシン、ファルモルビシンなど)���す。ただ、どちらも効かないことがよくあるので、タキソール+アバスチン併用療法は早めに使うべきだと思います」
*HER2=ヒト上皮成長因子受容体2 *HER2陽性=HER2遺伝子増幅/タンパク過剰再現 *ハーセプチン=一般名トラスツズマブ
使用するタイミングはがん由来の症状が現れる前
では、タキソール+アバスチン併用療法を使う時期の目安はどこにあるのか。奏効率が高い、つまりがんを小さくする作用が強いのがこの治療法の特徴だ。そのため、がん由来の症状が現れてから使用する医師もいるが、川口さんは異なる意見を持っている。
「乳がんの症状は、皮膚からがんが露出すること(自壊)による痛みや出血にしても、リンパの流れが停滞して起こる浮腫によるしびれにしても、患者さんを苦しめます。こうした症状が出るのを少しでも遅らせるためにも、症状が現れる前の段階で、タキソール+アバスチン併用療法を行うべきです」
がんが縮小すれば、症状が現れにくくなる。もちろん、いつまでも効果が持続するわけではなく、いずれ症状が現れるわけだが、その時期を遅らせることには大きな価値があるという。
「症状が現れる時期を見極めるのは簡単ではありませんが、見極めるのが我々医師の役目です。次に予定している治療が効かなかったら症状が出るだろう、というタイミングで使用します」
患者さんにしてみれば、できるだけ症状のない期間が長くなったほうがいい。そのためには、使うタイミングが大切なのである。
手術が可能になることもある
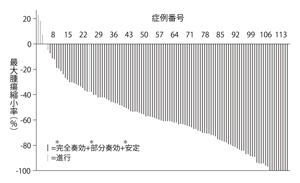 (Aogi K, et al: Breast Cancer Res Treal 129, 2011)
(Aogi K, et al: Breast Cancer Res Treal 129, 2011)1症例ずつ、がんの縮小率を線で示し、効果のなかった症例から大きかった症例を順番に並べたもの。マイナス(-)方向(下方)に線が長く伸びた症例ほど、がんが小さくなったことを示す。ほとんどの患者さんのがんが縮小している
乳がんが発見された時点で「進行していて手術できません」と診断されることがある。こうした手術不能の進行乳がんも、タキソール+アバスチン併用療法の対象となる。
日本の臨床試験で、この併用療法の奏効率が73.5%だったことは前述した。この試験における1人ひとりのがん縮小率を示したのが次のグラフである(図6)。効果のなかった人から、効果の大きかった人までを順に並べてある。
「奏効率は73.5%ですが、ほとんどの患者さんのがんが縮小しています。また、縮小率100%の人を含め、大幅に縮小している人も少なくありません。こうした結果から、がんが大きくて手術できない患者さんには、非常に適した治療だといえます。がんが縮小すれば、手術が可能になるかも知れないからです」
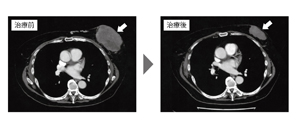 60代女性。10cmあったがんがタキソール+アバスチン併用療法2コース後に5cmに縮小した。その後、タキソール1コースを経て、乳房切除手術を行うことができた
60代女性。10cmあったがんがタキソール+アバスチン併用療法2コース後に5cmに縮小した。その後、タキソール1コースを経て、乳房切除手術を行うことができた実際に、次のような患者さんがいたという。
Aさん(60代)の左乳房のがんは、大きさが10cmあり、皮膚にも浸潤していた(図7)。手術はできないと判断し、タキソール+アバスチン併用療法を開始。2サイクル目に、アバスチンの副作用でタンパク尿が2+*となり、それ以上は続けられなかった。ところが、2サイクルの治療だけで、がんは5cmに縮小し、手術可能な状態になっていたのだ。その後、タキソールを単独で1サイクル追加し、手術が行われた。
これは、必ずしも特別な例というわけではない。松山赤十字病院では、手術ができないと診断されてタキソール+アバスチン併用療法を行った結果、腫瘍が縮小し手術が可能となり、手術を受けられた患者さんを実際に何人か経験している。
*完全奏効(CR)=がんが4週間以上にわたって完全に消失 *部分奏効(PR)=4週間以上にわたりがんの長径が30%以上縮小 *安定(SD)=完全奏効と部分奏効の基準を満たさず、明らかながんの増大のないもの *2+=尿タンパク濃度の検査数値による陽性度の指標。2+は、100~299mg/dl相当という基準がある
生存期間に差がなくても行う価値のある治療法
タキソール+アバスチン併用療法はタキソール単独療法との比較試験で、無増悪生存期間について有効だったことは前述した。しかし、患者さんが死亡するまでの期間である全生存期間(OS)では差が出なかった。そのため、この併用療法は行う価値がないという意見もあるが、川口さんはそれに反対する。
「薬が効かなくなってから死亡するまでの期間を示す増悪後生存期間は、がんの種類によって差があります。たとえば、胃がんなら約7カ月間です。乳がんだと4~5年間あり、その間に2次治療、3次治療、4次治療と、いろいろな治療が続けられていきます。多くの臨床試験は1次治療での効果を比較します。そうなると、その後2次3次と、さまざまな治療法が行われるために、1次治療の効果の差が、生存期間のデータに反映されないのは当然なのです」
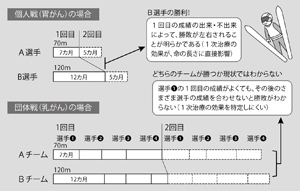
川口さんは、スキーのジャンプ競技を例にとり、次のように説明してくれた(図8)。
胃がんの治療は、ジャンプ競技の個人戦のようなもの。2回しか飛べないので、1回目の記録(1次治療の効果)が総合成績(生存期間)に影響する。
乳がんの治療は、団体戦のようなものだ。4人が2回ずつ計8回も飛ぶので、1回目に1人がどれだけ飛んでも、それが総合成績に直接影響することはない。
「乳がんはいろいろな薬剤を順に使っていく団体戦なので、優れた効果を発揮する薬があっても、生存期間に差が出にくいのです。そのデータだけで、効かないと判断してしまうのはもったいないですね。むしろ、前述の野球監督の例のように、どの段階でどの治療法(投手)を使うかという、主治医の分析力、経験的な力量にかかってくる面が大きくなります」
同じカテゴリーの最新記事
- 新薬の登場で選択肢が増える 乳がんの再発・転移の最新治療
- SONIA試験の結果でもCDK4/6阻害薬はやはり1次治療から ホルモン陽性HER2陰性の進行・再発乳がん
- 乳がんサバイバーの再発恐怖を軽減 スマホアプリの臨床試験で世界初の効果実証
- 術後のホルモン療法は10年ではなく7年 閉経後ホルモン受容体陽性乳がん試験結果
- より推奨の治療法が明確化した「ガイドライン」 HR陽性、HER2陰性の進行・再発乳がんの最新治療
- 原発巣切除による生存期間延長効果の比較試験が進行中 試験結果が待たれるステージIV乳がんの原発巣手術の是非
- 血管新生阻害薬アバスチンの位置づけと広がる可能性 アバスチンと免疫チェックポイント阻害薬の併用が未来を拓く
- ホルモン陽性HER2陰性の進行・再発乳がんに、イブランスに続きベージニオも承認間近
- 長期戦の覚悟と対策を持って生き抜くために ホルモン陽性HER2陰性の乳がんは、なぜ10年経っても再発するのか


