進行再発がんのみならず、術後の再発予防にも用い、薬のタイプも種々出現 乳がんの最新分子標的治療
懸念される副作用は心機能の低下
「単独で使っても効果はみられますが、転移性乳がんでは、抗がん剤と併用するケースが多いです。たとえば肝臓に転移のある人に単剤で使ってもそれほど大きな効果を期待できないからです」
併用する場合、タキサン系抗がん剤のタキソール(一般名パクリタキセル)、タキソテール(一般名ドセタキセル)が選択されることが多い。それまでタキサン系を使ったことがあれば、ナベルビン(一般名ビノレルビン)が選ばれることもある。海外ではパラプラチン(一般名カルボプラチン)など、プラチナ製剤が併用される傾向があるという。
「初発の乳がんでは単剤、再発・転移では併用で使うのが多いのは、効果が違うからです。再発・転移ではがんが量的に多いだけではなく、がんを取り巻く免疫系など、体内のシステムが変わり、単剤では効きにくくなっていると考えられます。それに対して、抗がん剤との併用では相乗効果により大きな効果が出ると考えられます」
| 高度 内分泌反応性 | 不完全 内分泌反応性 | 内分泌反応性 内分泌 | |
|---|---|---|---|
| HER2陰性 | 内分泌療法 (リスクに応じて 化学療法追加) | 内分泌療法 (リスクに応じて 化学療法追加) | 化学療法 |
| HER2陽性 | 内分泌療法 + ハーセプチン + 化学療法 | 内分泌療法 + ハーセプチン + 化学療法 | ハーセプチン + 化学療法 |
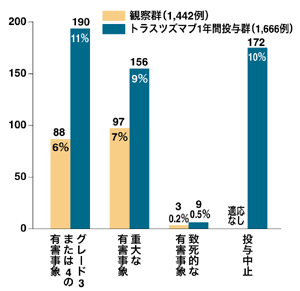
ハーセプチンが注目を集めている理由の1つに、抗がん剤と比べると「副作用が少ない」ことがあげられる。ハーセプチンで現れやすい副作用は悪寒と発熱だ。しかしこれらも最初の投与のときのみに見られ、その後はなくなることが多いという。ハーセプチン単独投与の場合は、骨髄抑制による白血球減少や脱毛などもほとんどないようだが、ほかの抗がん剤を併用すると、その抗がん剤の副作用は起こってくる。
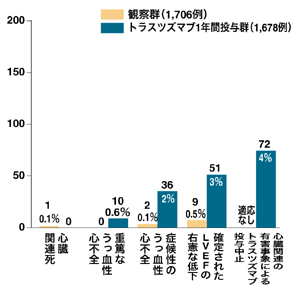
ハーセプチンで最も懸念されるのは、心機能の低下。頻度としては少ないが、投与中に心機能のチェ���クは欠かせない。当然だが心臓疾患をもつ人には使えない。また、心臓に副作用が出るかもしれないといわれるアントラサイクリン系の抗がん剤との併用はしない。
血管新生阻害剤のアバスチンも注目株
ハーセプチン以外で、注目されている分子標的薬にはアバスチン(一般名ベバシズマブ)がある。
アバスチンは「血管新生阻害剤」と呼ばれるタイプの薬だ。がん細胞は血管から栄養をとって成長する。その栄養をとるための血管をがん細胞自身が作り出す(血管新生)。アバスチンは、がんが血管を作り出すのを阻止して成長を妨げる。
「血管新生阻害剤であるアバスチンには、がんの縮小効果はないと考えられていましたが、抗がん剤と併用することによって、がんを小さくする効果があることもわかりました」と戸井さんは説明する。
がんが作り出した血管は、正常な血管とくらべると形が不揃いで、曲がっていたり、細くなったりしている。アバスチンはこの異常な血管を整えて正常化する働きも備えているので、抗がん剤を併用すると正常な状態になった血管から薬が入っていきやすくなり、がん細胞に届く。それでがんの縮小効果をもたらすと考えられているわけだ。
アバスチンは日本では大腸がんで手術ができない場合や再発治療に使われている。欧米では肺がんや乳がんに対しての臨床試験が行われ、効果が報告されている。日本国内でも乳がんに対する臨床試験が進行中だ。
「初発の乳がんではアバスチンを単剤で使うこともありますが、再発乳がんの場合、アバスチンとタキサン系抗がん剤のタキソール(一般名パクリタキセル)と併用することが多いようです。乳がんはタキサン系抗がん剤で効果が見られるので、併用することで効果を上乗せできることが考えられます」
ハーセプチンが効かなくなったら新たな分子標的薬
もう1つ、転移性乳がんの治療薬として有望視され、ハーセプチンが効かなくなっても望みをつなぐことのできるタイケルブ(一般名ラパチニブ)という薬がある。
日本で行われた臨床試験で、HER2が過剰発現している進行・転移性乳がんの患者にタイケルブを単独投与したところ、奏効率24パーセントというデータが示された。欧米の試験では7~8パーセント。それに比べて非常に高い数字である。
07年3月、HER2陽性の再発・転移乳がんに対するゼローダ(一般名カペシタビン)との併用投与、またはタイケルブ単独投与の承認申請が出されており、認可が待たれるところだ。
タイケルブと併用で使われるゼローダは、再発・転移した乳がん治療に使う経口薬(飲み薬)の抗がん剤。タイケルブも経口薬なので、併用しても飲みやすさという点で好都合だし、点滴注射のために通院するといった手間がかからないのも利点だ。
また、タイケルブは脳転移に効果がある可能性が指摘されている。ハーセプチンは血液脳関門という関所によって脳へ到達するのを制限され脳まで届かない。したがって脳転移には効かない。一方、タイケルブは小分子化合物であるため、血液脳関門を通過し、脳に届く。
「脳転移に対してはこれまで放射線治療が主でしたが、薬物治療による効果が出てきたことによって、今後は放射線治療と薬物治療の組み合わせなども検討されていくでしょう」
07年12月に米国で開催された第30回サンアントニオ乳がんシンポジウムでは、HER2陽性で脳転移があり、ハーセプチンによる治療を行った患者にタイケルブを投与した研究が発表された。
「この研究では、タイケルブを単独で投与した後に脳の転移が悪化した患者さんで、タイケルブとゼロータの併用に切り替えたところ、部分奏効20パーセント、安定状態39パーセントとなった。つまり併用によって、単独では効果がみられない患者さんに対しても効果が期待できるというわけです」
マルチターゲットの薬は毒性にも注意
今後期待される分子標的薬として、他にネクサバール(一般名ソラフェニブ)、スーテント(一般名スニチニブ)という、「マルチキナーゼ阻害剤」と呼ばれる薬もある。当面腎がんや肝がんの治療に使われる予定だが、乳がん治療薬としても期待されている。がん細胞の増殖を促す複数のタンパク(各種チロシンキナーゼ)を狙い打つ。血管新生を阻止する作用のほかに、がん細胞の増殖に関する信号の伝達にストップをかける。
「ハーセプチンはHER2だけを狙い撃ちします(シングルターゲット)が、その反対にあるのがスーテント。いろんなところに作用する、マルチターゲットの薬です。抗がん剤に近い。いろんなところに影響が及ぶということは、逆に毒性が強くなる欠点も出ます。マルチターゲットになればなるほどどんな副作用が現れるのか予想も難しくなります」
分子標的薬は「副作用が少ない」というイメージがあるが、想定していなかったような毒性が出現し、これまで抗がん剤ではなかったような副作用が出てくることもある。その点は十分に注意する必要がある。 「乳腺専門医といえども、ホルモン療法には詳しいが分子標的薬はわからないとか、ハーセプチンはわかるがタイケルブはわからないとか、薬物療法は分子標的薬の登場で高度に専門・細分化され、複雑で難しくなっています。
もはや1人のドクターでカバーしきれず、専門医たち、それも臨床家のみならず、基礎の医学者たちも含めて知恵を集めて医療をする、従来の集学的治療、チーム医療をさらに超えた形の『知の集合体』にならないと対応できない時代になっています」と戸井さんは語る。 分子標的治療は、その新しい時代の扉を開いたといえる。
同じカテゴリーの最新記事
- 新薬の登場で選択肢が増える 乳がんの再発・転移の最新治療
- SONIA試験の結果でもCDK4/6阻害薬はやはり1次治療から ホルモン陽性HER2陰性の進行・再発乳がん
- 乳がんサバイバーの再発恐怖を軽減 スマホアプリの臨床試験で世界初の効果実証
- 術後のホルモン療法は10年ではなく7年 閉経後ホルモン受容体陽性乳がん試験結果
- より推奨の治療法が明確化した「ガイドライン」 HR陽性、HER2陰性の進行・再発乳がんの最新治療
- 原発巣切除による生存期間延長効果の比較試験が進行中 試験結果が待たれるステージIV乳がんの原発巣手術の是非
- 血管新生阻害薬アバスチンの位置づけと広がる可能性 アバスチンと免疫チェックポイント阻害薬の併用が未来を拓く
- ホルモン陽性HER2陰性の進行・再発乳がんに、イブランスに続きベージニオも承認間近
- 長期戦の覚悟と対策を持って生き抜くために ホルモン陽性HER2陰性の乳がんは、なぜ10年経っても再発するのか


