進行別 がん標準治療 放射線治療をするには抗がん剤も同時に行うのが欧米の標準治療
小さながんも大きながんも同じ放射線量
しかし、紀川さんが最大の欠点と指摘するのは、「がんが大きくても小さくても、照射する放射線の量が同じ」という点です。
放射線治療の場合、照射する放射線の量はがんの大きさではなく、周辺の正常細胞が耐えられる限界の量、すなわち耐用線量によって決められています。たとえば、膀胱は放射線に弱い臓器のひとつで耐えられる放射線量は50グレイまでです。そこで、頸がんの場合、通常外照射を2グレイずつ25回、計50グレイ、さらに内照射を20~30グレイ行うのが標準的な放射線治療となっています。つまり、がんに効く量ではなく、周辺の臓器が回復不能なダメージを受けない量が治療の限界量となっているのです。
しかし、紀川さんは「極端な話、5ミリのがんと4センチのがんで同じ量の放射線をかけた場合、5ミリのがんは消失しても4センチのがんは本当に消失するのか。これは大きな疑問です。実際に私たちの調査でも大きながんになると、放射線治療で再発しやすいことがわかっています」。
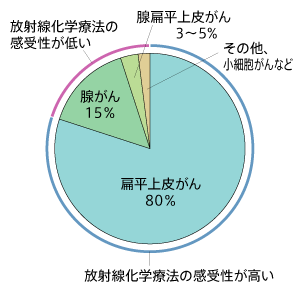
ここが、大きな問題だというのです。また、子宮頸がんの多くは扁平上皮がんですが、15パーセントぐらいは腺がんというタイプです。腺がんには放射線が効きにくいのです。
リンパ浮腫が起きる可能性が増える
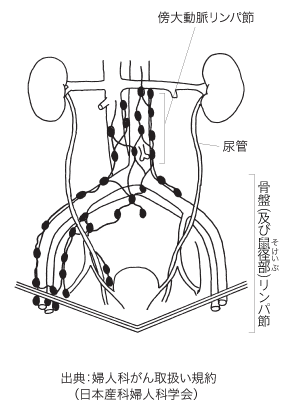
そして、もうひとつの問題点と紀川さんが指摘するのは、卵巣の働きです。卵巣は放射線に非常に敏感で、5~6グレイでその機能が廃絶してしまいます。つまり、放射線治療ではほぼ間違いなく卵巣の機能が失われてしまうのです。これは、とくに若い女性にとっては大きな問題です。しかし、後述のように手術ならば、卵巣を残して治療することも可能なのです。
加えて日本では、手術によってリンパ節転移が発見されると、*補助療法として手術後放射線を照射するのが一般的です。手術によるリンパ節郭清と放射線が重なるわけですから、下肢のむくみ、つまりリンパ浮腫の出る可能性はさらに大きくなるのです。リンパ浮腫は、脚がパンパンに腫れ上がり、靴も履けない、時には歩行も困難になるなどつらい後遺症です。
こうした放射線治療のデメリットを考え、紀川さん���「手術後の放射線治療をできるだけ減らし、さらに手術による治療成績の向上をはかりたい」と考えています。そこで、できるだけ無駄な術後の放射線照射は省こうという考えから、データを収拾。その結果、リンパ節転移のある人にのみ、手術後放射線を照射しているそうです。誰にでも手術後放射線を照射しているのではないのです。
さらに、手術による治療成績の向上をはかる手段として研究を進めているのが「術前化学療法」、すなわち手術前に抗がん剤治療を行う方法です。
*補助療法=がんの手術の後に、体内に残る微小ながん細胞をたたき、再発を予防する手術以外の治療法
メリットが多い、術前化学療法の進歩
術前化学療法は、大きながんを縮小させて手術可能な状態にできる、場合によっては卵巣を残せるといったメリットがあります。
欧米では、静脈から抗がん剤を投与する方法が一般的ですが、日本では子宮動脈に直接投与する動注療法が広く行われています。投与する抗がん剤は、ブリプラチン(もしくはランダ、一般名シスプラチン)を主体とした抗がん剤です。動物実験を行うと動注療法の場合は、パラプラチン(一般名カルボプラチン)など他の白金製剤より、明らかにシスプラチンのほうが効果が高いそうです。
ただ、静注と動注とどちらが本当に効果的か、その科学的評価はまだ行われていないのだそうです。紀川さんによると、「化学療法の効果がある人は、7割ぐらいです。動注療法を実施すると、その2週間後ぐらい後から腫瘍が縮小してきます」といいます。
放射線治療と化学療法の併用に関しては、すでに欧米で臨床試験が行われ、その評価がほぼ定まっています。従来は、放射線治療の前に化学療法を行っても、放射線単独でも成績に差はないという結果でした。
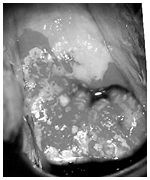
動注療法前。がんが大きく広がっている
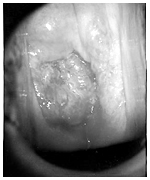
動注療法後。がんが縮小している
勧告・放射線治療と化学療法は同時に行え
ところが、最近になって放射線治療と化学療法を同時に平行して行うと、放射線治療単独に比べて死亡率が半減し、生存期間が大幅に延長することがわかったのです。
紀川さんは「放射線治療の前に化学療法を行うと放射線に対する*耐性を作るなど、逆に放射線に対する感受性を落とすことになっていたのです」と説明しています。
平行して行えば、こうした耐性を作らないばかりか、抗がん剤が放射線に対する感受性を上げるのではないかと推測されているそうです。
そのため、2000年にはアメリカの国立がん研究所が「放射線治療が必要な患者には、シスプラチンを含む化学療法を同時に行うべき」という勧告を出しています。
日本でも、今後放射線治療を行う場合には、同時に抗がん剤治療を行うことになっていくだろうと紀川さんは語っています。
ただし「日本では、放射線の照射方法も異なりますし、欧米のデータに含まれる1b期や2a期の患者さんは日本では手術の対象です。したがって、背景が異なる日本では、独自にデータをとる必要があると思います」と語っています。
*耐性=治療に対して抵抗する性質
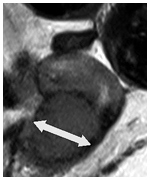
放射線化学療法前
(矢印ががんの大きさを示している)
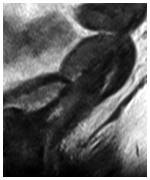
放射線化学療法後、がんが縮小
同じカテゴリーの最新記事
- 1次、2次治療ともに免疫チェックポイント阻害薬が登場 進行・再発子宮頸がんの最新薬物療法
- AI支援のコルポスコピ―検査が登場! 子宮頸がん2次検診の精度向上を目指す
- 第75回日本産科婦人科学会 報告 ~慈しみの心とすぐれた手技をもって診療に努める(慈心妙手)が今年のテーマ~
- HPV9価ワクチンが定期接種に! 子宮頸がんはワクチン接種で予防する
- 自己採取HPV検査とHPVワクチンの持続感染予防効果を検討 〝子宮頸がん撲滅〟を目指す2つの臨床研究~福井大学
- 定位放射線療法を併用した臨床試験も進行中 子宮頸がんの化学放射線療法
- 受診率アップのためには若い世代への意識付けが肝要 大学生に対する子宮頸がん検診啓発活動を実施~福井県
- 世界80カ国以上でHPVワクチンは定期接種に 子宮頸がんは、検診とワクチンで予防できる!
- 子宮体がん、子宮頸がんにおけるダヴィンチ手術の現状と今後 子宮体がんがダヴィンチ手術の保険適用に


