ポリープは病理検査で判断 がんになる危険性があっても早期治療が有効
腺腫の悪性化 遺伝子異常が関与
検査を受ける側にとって、最大の心配は、「この腫瘍が良性なのか、悪性なのか」ということだろう。先述したように、「良性は腺腫、悪性は早期がん」と分類されている。さらに、良性の腺腫と診断されても、それが悪性化することが心配になる。
腺腫は粘膜上皮を形成する腺細胞の病変だ。大きなものはがんの前段階である「前がん病変」とみなされてきた。しかし、現在ではがんに進展するのは腺腫の一部ということがわかってきた。がんになる腺腫は、遺伝子が変異を起こし、段階的に進展していくと考えられている。
大きさだけでなく 詳細に調べて切除へ
内視鏡検査の検査を経て、がんと診断されれば切除術へと進む。
では、腺腫(狭義の大腸ポリープ)と診断された場合はどうするか。腺腫がすべて前がん状態とみなされていたころは、すべてをがんのように摘出する方法がとられていたが、近年はがんになる危険性の高いものを選別して摘出するようになった。
「大きさでポリープを切除する考えもありますが、がんになりやすい腺腫か、なりそうもない腺腫かどうかを、特殊な内視鏡検査や病理検査などで見極めて選択するケースが増えています。腫瘍の大きさだけで判断する時代ではなくなっています」
がんになる可能性が高いと判断された場合は、患者さんに内視鏡による切除を勧める。「お腹を切らなくても済むので、内視鏡による処置を受けることを勧めます。大腸がんは進行の速度が違うので、中長期的な観点からも、がんになる可能性があるならその芽を取っておいたほうがよいからです」
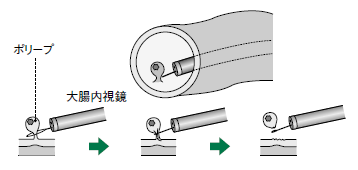
内視鏡切除術は、1泊2日の日程で行われることが多い。検査と同じく肛門から内視鏡を挿入し、ポリープをスネアという金属製の輪で焼き切るポリペクトミー(図4)や、病変の状態によってはEMR(内視鏡的粘膜切除術)やESD(内視鏡的粘膜下層剥離術)が用いられる。
できやすい体質もあり 切除後も定期的な検診を
吉田さんは、患者さんに呼び掛ける。「大腸ポリープと言われても、患者さんは慌てないでいただきたい。進行がんならポリープという言い方はしません。『ポリープだからがんではない』とは言えませんが、命にかかわる可能性は低い。そして、大切なのは、経過観察という考え方です。ポリープが出来やすい体質の方もいるので、一度切��しても、1年から2年に1回でよいので大腸内視鏡検査を受けていただきたいと思います」
『大腸ポリープ診療ガイドライン2014』の概要
日本消化器病学会では、これまで胃食道逆流症、消化性潰瘍などの医師向けガイドラインを刊行してきたが、「日常的によく遭遇するいわゆるCommon Diseaseに関するきちんとしたガイドラインの必要性と重要性を鑑み」(「刊行にあたって」より)、大腸ポリープについても作成した。
多くの診療ガイドラインが、解説とそれに関するクリニカルクエスチョン(臨床における疑問:CQ)から構成されるのに対し、このガイドラインは全編でCQ形式になっているのが特徴。
また各項目ごとに「ステートメント」「推奨の強さ(合意率)」「エビデンスレベル(A~Dで評価)」が明記されている(※下記紹介例では省略)。
全体で8章(疫学、スクリーニング、病態・定義・分類、診断、治療・取扱い、治療の実際、偶発症と治療後のサーベイランス、その他)から構成されており、CQは全部で91項目に及ぶ。その中からいくつかを紹介する。(一部、言葉を平易化)
CQ. 腺腫の担がん(がんを持っている)率は?
腺腫のがん化は一般に、大きさ、組織学的異型度などに関連しているとされるが、特に大きさが重要視される。異型度も腺腫の大きさに依存していることが知られている。
腺腫のがん化率を報告した論文は少ないが、管状腺腫、管状絨毛腺腫のがん化率は径10㎜未満で15%、10~20㎜で39%、20㎜以上で65.9%との報告もあった。
CQ. 大腸腺腫のがん化に関与する遺伝子は?
正常粘膜から腺腫になる際にはAPC変異が、腺腫の異型度が高くなる際にはKRAS変異が、がんになる段階ではp53変異もしくはDPC4変異が関与すると考えられている。
CQ. adenoma-carcinoma sequence説とは?
「大腸がんは腺腫を介して発がんする」という仮説である。大腸がんが腺腫を経る例があることは明らかで一方、腺腫を介さずに正常粘膜から直接にがんが発生するという「de novo仮説」も有力であるが、実際の症例から「de novoがん」と確定的に診断することは困難である。
CQ. 内視鏡検査による大腸上皮性腫瘍の質的診断は可能か?
過形成ポリープと腺腫の鑑別は径5㎜以下の病変では75~88%可能である。腺腫とがんの質的判断はMがん(粘膜内がん、上皮内がん)では困難だが、より進行したSMがん(粘膜下層浸潤がん)では75%可能である。
CQ. 内視鏡的切除の適応となる腺腫の大きさは?
径6㎜以上の病変は実施を提案する。
ただし、5㎜以下でもほかの腫瘍やがんとの鑑別が難しい場合は切除を提案する。英国での研究では、径6~10㎜の病変におけるがんの相対危険率は径5㎜未満を1として7.2とされている。
CQ. 5㎜以下の腺腫の取り扱いは?
経過観察も容認される(経過観察を提案する)。
CQ. 過形成ポリープの取り扱いは?
直腸、S状結腸にしばしば発生する径5㎜以下の過形成ポリープは放置することを提案する。右側結腸に好発する径10㎜以上でSSA/Pという病変との鑑別が難しいときは内視鏡的切除を提案する。
同じカテゴリーの最新記事
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法


