3次元で大腸内を見る 患者負担軽減と手術シミュレーションにも
視点を体の中に 体の外にバーチャルの強み
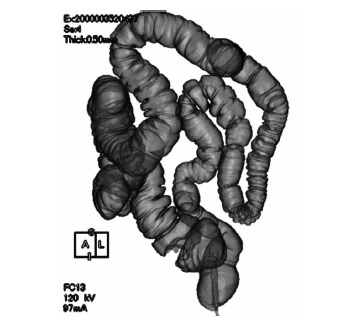
では、CT撮影で得られたデータをどのように活用するのか。コンピュータを使い、腸管の鋳型として画像を再構成し、再構成した画像をみる視点を大腸内において、大腸の走行に沿って視点を動かしていく。内視鏡を挿入しているかのように、腸内の様子がよく見える。体の外側に視点を置いて見ることも可能だ。「腫瘍の大きさや形態がよくわかります。CTデータから作りだしたバーチャル(仮想)画像ですから、360°どの方向から見た画像でも作れます。再現性・検証性が高いことが大きな特徴です」と遠藤さんは説明する(図2)。
一方、内視鏡検査の場合は、医師が肛門から挿入した内視鏡を操りながら、1枚ずつ画像を撮影していく。「1.5mほどの大腸ではどうしても見逃しの出てくる危険性がありますが、CTCでは、死角がほとんどありません」
肝臓や胆道などほかの臓器の様子も分かり、大動脈瘤が分ることもあるという。また、インターネットなどを使ってデータを遠方にいる画像読影の専門家に送信して、診断結果をレポートで回答してもらうことも可能になる。
そして、遠藤さんは外科手術前の術前シミュレーションに使えることが大きいと強調する。「今までは大腸のX線検査を行い、腸のこの辺にがんがあるというだけの情報でしたが、造影剤を使うと血管が分かります。血管像と腸の形を重ね、腫瘍に行っている血管、それに沿っているリンパ節を見ながら、どの血管をどう切ろうかということがシミュレーションできます。むしろ、CTCは最初にその目的で大腸がん治療に導入されました。そして、検診に応用できないかという研究が始まったという流れです」
平坦型の腫瘍は見つかりにくい
◦検査時間が短い ◦苦痛が少ない
◦偶発症が極めて少ない ◦麻酔が不要
◦周辺の臓器との関係や診断が可能
◦客観性、再現性が高い
欠点
◦5mm以下の病変を見つける能力は内視鏡より劣る
◦細胞の検査、あるいは悪い所を切り取ることができない
◦ある程度の腸管をきれいにする前処置が必��。
内視鏡検査よりは楽
デメリットもある(図3)。内視鏡検査では検査をしながら生検のための組織標本を採ったり、小さなポリープならそのまま切除してしまうこともできるが、それができない。CTCでがんが見つかった場合、そのあとに内視鏡を挿入して組織を採取することもある。
精度を比べると、5㎜以下の腫瘍は内視鏡のほうが発見しやすいという。
「しかし、5㎜以下の場合はがんである可能性はとても低い。6㎜以上なら80%後半、1㎝を超える場合は90%台の精度で発見できます。内視鏡と同じ程度の数字です」
ただし、5㎜以下の場合はその時点では問題はないとはいえ、遠藤さんは、「大腸がんは高齢者にも多い病気なので、継続的に検査を受け続けてほしい」と呼びかけている。
また、平坦型の腫瘍もわかりにくい。凹凸の差を検出しているので、平坦型は見えていないという。「内視鏡なら見つけられるかというと、そちらでも見落としの多い病変です。内視鏡でも見落とされてしまう可能性があります」
次に、CTを撮るときの放射線被曝も問題とされる。しかし、そこにも改善がなされており、放射線量を抑えて、それに伴い生じるノイズをなくす技術が出てきた。「放射線の量は、大腸のX線検査を行っていたころの半分以下になっています」
全国で行われたJANCT試験
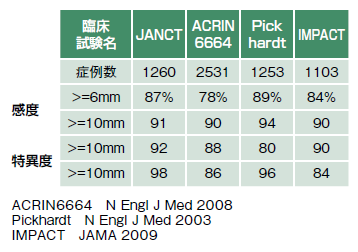
遠藤さんらが行った多施設共同臨床試験(JANCT)は2009年に全国の14施設が参加して始められた。欧米より遅い開始時期だったが、登録症例数は1,260例で、規模的には世界で2番目の大きな試験となった。試験は2011年に終了し、結果は日本消化器内視鏡学会(2012年)で公表された(図4)。
6㎜以上のポリープの*感度は87%、*特異度は92%、10㎜以上ではそれぞれ91%と98%の結果であった。この成績から、「日本で大腸がん検診にCTCを使うことに目処がついたのではないか」と遠藤さん。
また、日本では胃バリウム検査や注腸X線検査を消化器医が行ってきた土壌があり、「JANCTでは放射線科医だけではなく、消化器医も読影に参加したことが今までの試験にない特徴」と語っている。
*感度=検査において、陽性のものを正しく陽性と判定する確率
*特異度=検査において、陰性のものを正しく陰性と判定する確率
CTC普及への期待 検診率向上に向けて
CTCを導入している施設は少なく、普及には今後も取り組みが必要だ。「普及の素地はあります。内視鏡は機材や医師の数によりどの病院でもできるわけではありませんが、CTはどこの病院でも入っています。機器の更新期に少し高いスペックのものに替えれば、CTCができるようになります」
遠藤さんらのグループは普及に向けて、演習を含んだ研究会を開催している。対象は医師と実際にCTを撮る放射線技師だ。「先般、東北で開いた研究会では、参加した200人中、医師は40~50人であとは放射線技師でした。有効性などを講義した後、これから導入したいという施設にスタンダードな使用法を教えます」
ほかの部位のがんに対しては、肺がんなど内視鏡の挿入が難しいがん腫に有効だが、胃などは検査する臓器を膨らませておくのが難しいため、向かないという。「内視鏡検査のほうが患者さんの負担にならなければ内視鏡検査をします。メリットに合わせて使い分けます」
今後も検診の大切さ訴えていくという。「まずは検診を受けていただきたい。もしがんが見つかり、内視鏡で取れない場合、私の病院では90%以上腹腔鏡で手術をします。体への負担を極力抑えた手術法です。そのような低侵襲な手術を行うためにも、綿密なシミュレーションを可能にするCTCが大きく貢献しています」
同じカテゴリーの最新記事
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法


