人工肛門にしない直腸がんの放射線治療 排尿障害、排便障害、性機能障害を回避する新しい治療の手
リンパ節郭清の恩恵が得られるのは数パーセント
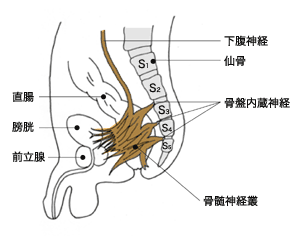
これに対して、従来、日本で広く行われてきた(側方)リンパ節郭清を伴う直腸がん手術は、大きな問題を抱えてきた。
「直腸の近くには、排尿機能や性機能を司る自律神経が含まれた骨盤神経叢が存在します。リンパ節を郭清する際、これを切除したり傷つけたりすることがあり、排尿障害、排便障害、性機能障害が起こる可能性があるのです」(渡邉さん)
にもかかわらず、なぜリンパ節を郭清する必要があるのだろうか。
それは、がんがリンパ節に転移している可能性があり、リンパ節を郭清することによって生存率の向上がはかれると考えられてきたからだ。
しかし、実は、このリンパ節郭清の恩恵にあずかれるのは、実際にがんがリンパ節に転移している患者だけだという点に注意を払う必要がある。
「側方リンパ節にがんが転移している確率は、直腸S状部のがんで19パーセント、上部直腸がんで74パーセント、下部直腸がんで16.4パーセントにすぎません。しかも、下部直腸がんに限ると、側方リンパ節郭清を行い、実際に側方リンパ節にリンパ節転移があった場合には、5年以上生存するのは40パーセント前後だから、リンパ節郭清によって予後の改善(生存期間の延長)が得られるのは6~7パーセントにとどまります」(渡邉さん)
つまり、100人リンパ節郭清を行うと、予後が改善されるのは6~7人だけ。ほかの90人余りの患者は不要な術後障害を被るということだ。
1980年代に入ると、この反省から、無用な術後障害を解消するために、リンパ節郭清と同時に、骨盤神経叢を含めた神経の温存をはかる手術が始められた。しかし、神経温存手術といっても、実は完全に神経を温存できるわけではないのだ。
「可能な限り神経を温存しようとするとリンパ節の郭清が甘くなります。その一方、リンパ節郭清を完璧にしようとすると神経の温存が十分にははかれない。そういうジレンマに陥っているのが現状です」(渡邉さん)
神経温存手術といっても、執刀医によってその程度や術後障害の回避具合は異なる。「神業」「名人芸」と高く評価される外科医もいるが、全国のどこの病院で受けても同じ効果が得られる治療法で���ない。渡邉さんが積極的に進めてきた術前放射線治療は、そうした限界を打破するものでもある。
無作為比較試験でも証明された治療効果
(Dis. Colon Rectum , 44:1274~1280, 2001)
[直腸がんの術後の生存率]
(N. Engl. J,Med., 336 : 980~987, 1997)
渡邉さんの東大病院腫瘍外科では、20年以上前からこの術前放射線治療による治療が始まっている。すでに200人以上の下部直腸がん患者が治療を受けている。しかもこの治療の効果は、エビデンス(科学的根拠)の高い無作為比較試験でも証明されている。
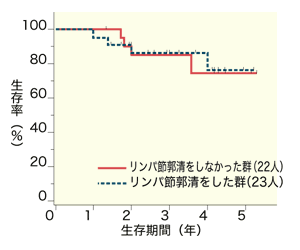
「術前放射線治療を受けた45人の患者を、(1)リンパ節郭清をしなかったグループ(22人)と、(2)それをしたグループ(23人)の二つに分けて長期間経過を観察したところ、両グループの局所再発率と生存率に差がなかったのです」(渡邉さん)
しかも術後合併症の発症率は両グループの間に差がなかったものの、術後の排尿や性機能についてはリンパ節郭清を受けなかったグループのほうが良好だったことも明らかにされた。つまり、患者にとっては、術前放射線治療を行ったほうがメリットが大きいというわけだ。
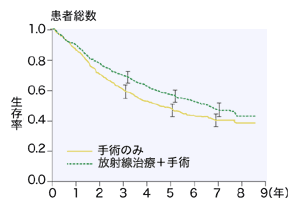
実は、この術前放射線治療の優れた点は、国際的には7年前(1997年)にスウェーデンで行われた無作為比較試験で報告されている。
「手術で直腸がんを切除した1110人の患者を、(1)術前放射線治療を受けたグループと、(2)受けなかったグループの二つに分けて長期間経過を観察したところ、術後5年間の局所再発率では放射線治療を受けたほうが受けなかったものより16パーセントも低かった。しかも術後5年の生存率でも放射線治療を受けたほうが10パーセントも高かったのです」
と東大病院放射線科助教授の中川恵一さんも指摘する。
直腸がんに対する治療法は、手術による切除を基本とするが、それのみに頼りすぎると無用な術後の障害が増大する。欧米では、放射線や抗がん剤など、さまざまな工夫を加えることによって術後の障害を減らし、生存率の向上をはかってきた。ヨーロッパでは術前放射線治療が普及しており、アメリカでは術後の放射線化学療法が広く行われている。このように患者に障害をもたらさない患者サイドに立った医療が日本でも普及されなくてはならない。
放射線治療と抗がん剤を併用した治療へ
東大病院では、昨年からこの術前放射線治療に内容的に少し変更があった。1回に照射する放射線の線量が2グレイから1.8グレイに下げられ、放射線の照射と併行させながら、同時に抗がん剤の5-FUを持続点滴投与するという方法になっている。術前放射線化学療法と呼ばれ、これまでの術前放射線治療を発展させたものだ。1回に照射する線量が少ないほど放射線障害や副作用を抑えられるということがわかったことから、このような治療になっている。
ただ、残念なことに、直腸がんの術前放射線治療を行っている病院や医師は、まだ非常に少ない。東大病院や千葉大病院などに限られている。術前放射線治療の治療を受けるときは、これまでの実績を尋ねたうえで判断する必要があるだろう。
リンパ節郭清の対象となる下部直腸がんは、直腸がんの中ではもっとも多い。人工肛門や排尿障害、性機能障害などを回避できる術前放射線治療+手術による治療法の早急な普及が望まれる。
同じカテゴリーの最新記事
- 切除可能な直腸がん試験結果に世界が注目も 日本の標準治療は「手術」で変わりなし
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 世界最大規模の画期的研究の一部解析結果が発表 大腸がんの術後補助療法の必要性をctDNAで判断する
- 初めての前向き試験で抗EGFR抗体薬の信頼性が確実に! 進化を続ける切除不能・進行再発大腸がんの薬物療法
- 遺伝子変異と左右どちら側にがんがあるかが、薬剤選択の鍵を握る! 大腸がん薬物療法最前線
- 化学放射線と全身化学療法を術前に行うTNT療法が話題 進行下部直腸がん 手術しないで完治の可能性も!
- 肛門温存の期待高まる最新手術 下部直腸がんTaTME(経肛門的直腸間膜切除術)とは
- 大腸のAI内視鏡画像診断が進化中! 大腸がん診断がより確実に
- 患者さんによりやさしいロボット手術も登場 新しくなった大腸がんの手術と薬物療法


