大がかりで困難といわれる食道がん手術に、胸腔鏡が登場! 開胸よりも厳密な手術を――食道がんの胸腔鏡下食道切除術
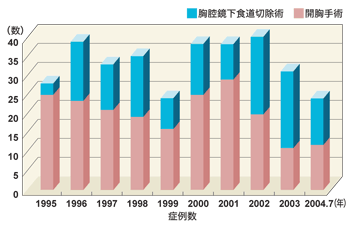
約半数を胸腔鏡手術で
実際には、食道がん手術は胸部から開始されます。
まず、手術台の上で左を下にして横向きになり、右側胸部に4箇所の切開と長さ5センチほどの小切開を入れます。ここから、胸腔鏡と手術器具を挿入し、モニターを見ながら食道を切断、周囲の組織から剥離し、リンパ節をかきとります。次に、仰向けになって腹部をあけ、胃の一部とリンパ節の切除を行います。さらに首もあけて、リンパ節を郭清、最後に残った胃をつり上げたり、小腸や大腸を利用して失われた食道の再建が行われます。
最近では、腹部の手術にも腹腔鏡を利用する施設もありますが、これに関しては、まだ議論があるようです。「私自身は、胃を温存して再建に利用する場合は腹腔鏡を使わないほうがいいと思います。腹腔鏡の場合、手が使えないので、手術の時に鉗子で胃をつかむことになります。金属で軟らかい内臓をつかめば、どうしても胃壁が損傷されるので、やはり開腹して素手でつかみたいのです」と大杉さんは話します。
胸腔鏡下食道切除術の対象になるのは、基本的に手術ができる食道がんで、放射線治療を受けていない人です。放射線照射を受けると、組織が繊維化して癒着が起こり、胸腔鏡下では手術が難しくなるのです。抗がん剤にはこうした問題がないので、化学療法を受けた人は胸腔鏡手術が可能だそうです。
これまで、大杉さんは600人ほどの食道がんの患者さんを手術していますが、胸腔鏡で手術をした人はそのうち270人ほどです。がんが大きすぎて、大動脈に接しているなど、少しでも危険があれば開胸手術になりますが、最近では食道がん手術の半数ぐらいが胸腔鏡で行われているそうです。
合併症減少、治療成績向上
では、胸腔鏡で厳密な手術を行うことで、どのような変化があるのでしょうか。
まず、手術による出血量が減ったといいます。「胸腔鏡手術での出血量は、平均すると100~150㏄ぐらいです。条件がよければ50㏄ほどのこともあります。通常、開胸手術ではその3倍ぐらい出血があるのではないでしょうか」と大杉さん。もっとも、今では大杉さんたちは、開胸手術でも胸腔鏡を使った場合と同じ程度の出血しかないとのこと。
「胸腔鏡手術は、視界が命。出血があったのでは前に進めないのです」。その意識が、開胸手術にも生かされているといえます。出血があれば、視野が悪くなり、ますます細い血管を傷つけて出血させる危険が大きくなります。これは、開胸手術でも同じなのです。言い換えると、胸腔鏡を導入したことで、手術する側の意識も変わってきた、ということでしょうか。
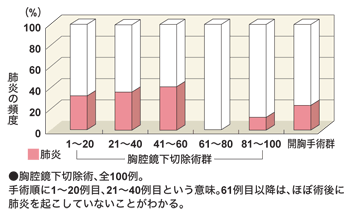
さらに、食道がんの手術では術後、肺炎の合併が多いことが知られています。大杉さんによると、開胸手術では通常18パーセントに肺炎が起きたといいます。それが、今では5パーセントに減少しています。術後、肺炎になるかどうかは、痰を吐き出せるかどうかで、大きく左右されるといいます。痰を排出できないと、肺の細い気管に痰が詰まって無気肺(一部の肺胞がつぶれた状態)を起こし、そこから肺炎を起こすことが多いのです。
しかし、胸腔鏡下食道切除術の場合、開胸手術に比べて肺活量の低下が少なくてすみます。つまり、肺の機能が温存されて、淡を吐き出す力があるので、肺炎になりにくいわけです。
終わりのない技術を
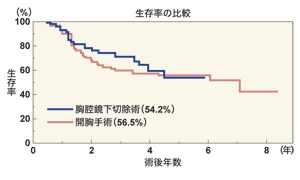
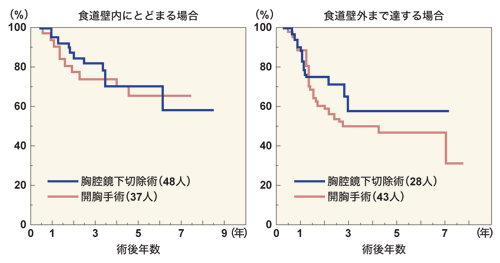
では、治癒率はどうなのでしょうか。大杉さんは、最初は「傷を小さくして、開胸手術と同等の治療成績が得られれば」と考えていました。現在、少なくともその目的は達成されています。下のグラフのように、リンパ節転移の有無やがんの深さ別に治療成績をみても、開胸手術と同等の成績が出ています。最近では、さらに、治療成績は向上しているとのこと。つまり、開胸手術を上回る成績も出ているのです。
大杉さんは、「いろいろな要因が考えられますが、予後は向上しています。これまで開胸手術ではリンパ節転移があるとあまりいい治療成績ではなかったのですが、胸腔鏡下食道切除術によってそれが改善されつつあるのです」と語ります。まだ、その数値の意味について検討する必要はありますが、期待できる成績が示唆されていることは確かです。
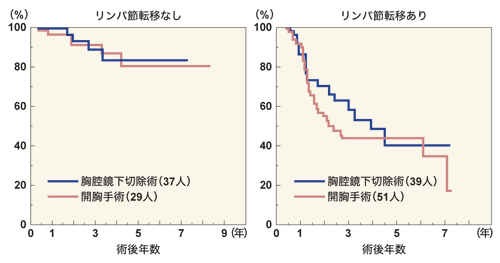
[がんの深さによる術後生存率]
胸腔鏡下手術は、「私もまだ技術向上の途上です」と大杉さんが言うように、ここで終わり、これが最高到達点ということがない手術だといいます。大杉さんたちは、胸腔鏡手術のために、小さくて細かい動きができる鉗子や、臓器を傷つけにくいヘラなど、専用の器具も開発してきました。胸腔鏡下食道切除術を開始したことで、詳細な解剖もわかり、医師たちの意識も変わってきたのです。
こうしたいくつもの要因が重なって、食道がん手術の治療成績向上につながっているのではないかと考えられるのです。今後、大杉さんは胸腔鏡下食道切除術の普及に努めると同時に、「学会でも認定医制度を開始しましたが、将来的には専門医制にして、食道がん手術の質を担保して行きたい」と語っています。

胸腔鏡手術で使う気管鈎

腹腔鏡手術で使う鉗子
同じカテゴリーの最新記事
- グラス1杯のビールで赤くなる人はとくに注意を! アルコールはがんの強力なリスクファクター
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 食道がんの薬物療法が大きく動いた! 『食道癌診療ガイドライン2022』の注目ポイント
- 放置せずに検査し、適切な治療を! 食道腺がんの要因になる逆流性食道炎
- 免疫チェックポイント阻害薬が薬物療法に変革をもたらした! 食道がん、キイトルーダが1次治療に加わる見込み
- 5年生存率を約2倍に改善! 食道がんの術後ペプチドワクチン療法
- 若手術者の養成が重要課題に 保険適用になった食道がんに対するダヴィンチ手術の現状
- ステージⅡとⅢの食道がんに放射線減量の化学放射線治療 食道がん治療に切らずに食道温存への期待
- 進行・再発食道がんに対する化学治療の最新知見 免疫チェックポイント阻害薬登場により前途が拓けてきた食道がんの化学療法


