渡辺亨チームが医療サポートする:食道がん編
食道を残そうと化学放射線治療を選んだのが奏効した
| 藤野憲一さんの経過 | |
| 2002年 5月20日 | のどのつかえを自覚する。 |
| 5月21日 | 近医での内視鏡検査で「食道がんの疑い」と指摘される。 |
| 5月27日 | 組織検査の結果、「食道がん」と診断 |
| 6月6日 | がん専門病院で「手術適応」といわれる |
| 6月17日 | E病院でセカンドオピニオンを受ける |
| 7月7日 | 化学放射線治療を開始 |
| 9月30日 | 完全寛解になる |
| 2003年 7月 | 再発見つかる 内視鏡的粘膜切除術(=EMR)で再発巣を切除 |
ステージ1の食道がんにかかりながら、「なんとか食道を残したい」と考えた藤野憲一さん(56歳)が選んだ治療法は、化学放射線治療だった。
治療の結果、1度はがんが消え、「完全寛解」を告げられる。
しかし、1年後に局所に再発が発見される。果たして藤野さんの治療選択は正しかったのだろうか。
なんとしても食道を残したい
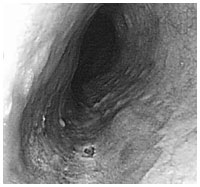
早期食道がんの内視鏡写真
「いくら命が助かっても、外科手術は後遺症の心配が大きいし、食事などで生涯苦労することになる。なんとか食道を残したい」
ステージ1の食道がんにかかった藤野憲一さん(56歳)はこう考え、外科手術ではなく、放射線と抗がん剤の併用療法を希望して、セカンドオピニオンを求めることにした。前医が、藤野さんの自宅に比較的近いK医科大学付属病院で、食道がんの化学放射線治療を実施していることを教えてくれたので、すぐに電話で初診の予約をしている。
6月17日の朝8時、藤野さんは前医が書いた紹介状とX線写真、内視鏡写真などを持ってK医科大学付属病院の初診窓口を訪れた。30分ほどで受付手続きを終えると、「消化器内科へ行ってください」と言われる。
消化器内科の待合室にはすでに10数人の患者が待っていた。藤野さんは受付で初診問診票を渡され、その中に食道がんの治療として化学放射線治療を希望していることを書きこみ、「K医科大学付属病院消化器内科御中」と表書きされた前医の紹介状も併せて提出する。
ちょうど1時間ほど待ったところで、「藤野憲一さん、中へどうぞ」と呼ばれた。
「初めまして。講師の坂本と申します」
藤野さんより5、6歳年下と思われる医師は簡単に自己紹介すると、藤野さんの問診票を見ながら「化学放射線治療をご希望なのですね?」と確認した。続いて、藤野さんが懸念していたような話が坂本講師から持ち出される。
「I先生からもらった紹介状を読む限り、藤野さんのように粘膜下層に達している状態では、リンパ節転移の心配もあるので、食道がんの治療は手術が標準です」
そこで、藤野さんは自分の考えを述べた。
「前の先生も、手術のほうが治療の確実性が高いとおっしゃいました。でも、食道をなくすと不都合なことが多いので、なんとか手術を避けられないかと考えまして。もしリンパ節に転移しているなら、食道がんとは長い戦いになるわけですね。すると、食道をなくして体を弱めるより、できるだけ先まで体力を保つことができるようにしていたほうがいいと考えているのです」
「わかりました。それでは藤野さんは化学放射線治療が適応かどうか検討しましょう。そのためにもう少し検査が必要です。今日はこれからレントゲンとCT検査、血液検査、心電図などの検査を受けていただきます。私は内科医ですが、食道がんの治療は外科や放射線科などいろいろな専門医と協力して治療を進めます。ですから、他の診療科の先生とカンファレンスを行い、『化学放射線治療がいいだろう』ということになれば治療を始めることにしましょう(*1食道がんの集学的治療)。おそらく1~2週間以内に病室が空きますので、先に入院予約をしておきたいと思います」
坂本講師が化学放射線治療に前向きな様子を見せるので、藤野さんはほっとした。が、同医師も釘を刺すところはちゃんと刺している。
「前の先生からもご説明があったと思いますが、化学放射線治療にも問題点があります。そのことをもう1度ご検討されて、本当にこの治療を受けるかどうかをご判断ください」
こういって坂本医師は、自分で作ったらしい「化学放射線治療の長所と短所」というワープロ文書を渡してくれた。そしてこう忠告もした。
「たばこはやめたほうがいいですよ。治療が始まるととても苦しいですから(*2食道がんの治療とたばこ)」
化学放射線治療の実施が妥当
7月1日、藤野さんはK医科大学付属病院消化器内科のカンファレンスルームで、食道がんの化学放射線治療について、妻の美智子さんを伴って治療の説明を受けていた。ここには坂本講師のほか、放射線科の米谷医師、それに2人の研修医、1人の看護師が同席している。
「藤野さんの食道がんは、胸の真ん中あたりにあって約15ミリの大きさ、深さは粘膜下層の中間のところに達していますが、CTではリンパ節転移は見つかっていません。一方、藤野さんの体調面からみると、全身状態は良好ですし、肝臓や腎臓、心臓などの臓器の機能も保たれています(*3化学放射線治療の患者条件)。
こうしたことから、カンファレンスの結果、化学放射線治療を進めることが妥当と判断しました。治療すれば手術とほぼ同じ成績が期待できます。がんが消える率は95パーセント以上、3年生存率も90パーセント以上です(*4化学放射線治療の治療成績)」
藤野さんは心の中で「やった!」と叫んでいた。藤野さんの隣にいた美智子さんも、「あなた、よかったわね」とささやく。藤野さんの頭の中でこんな思いが頭を巡った。
「食道がんは予後が悪いがんといわれるのに、自分はこうして希望通り体への負担の少ない治療を受けることができる。おまけにかなり治療が成功する可能性が高いことも示された。酒やたばこでけっこう体を痛めつけてきたはずなのに、自分はむしろラッキーだったのかもしれない……」
ここで坂本講師は化学放射線治療のスケジュール(*5)について話をした。治療は3週間を1クールとし、2週間の休みをはさんで2クール行う。すなわち延べ6週間の入院ということになる。
「化学放射線治療は入院で行う必要があります。比較的安全性が高いとはいえ、抗がん剤も放射線も副作用があって、医療者の目の届く範囲で管理することが求められるからです。7月7日から入院されることはできますか?」
もちろん藤野さんは、その場で「大丈夫です」と答えた。入院を予想して会社には7月、8月の長期休暇の届けをあらかじめ出してある。
がんが消えた。完全寛解です
放射線治療の準備をしているところ
2002年7月7日、藤野さんはK大学付属病院消化器内科に入院する。あまり入院には慣れていないので、抗がん剤治療を受ける最初の2週間だけ個室を希望していた。入院するとまず放射線治療室に呼ばれ、翌日からの放射線照射のためにがんのある部分を正確に測定しながら、お腹側と背中側のそれぞれにマジックインクでマークをつけられる。
翌8日から化学放射線治療による治療が始まった。あらかじめ抗がん剤についても、放射線についても副作用が起こりうるという説明は受けている(*6化学放射線治療の副作用)。
これまで大きな病気をしたことのない藤野さんにとっては点滴も初めての経験で、とくにシスプラチンの点滴をする最初の日は、頻繁に補液されるので閉口した。
「どうしてこんなにたくさん点滴するのかな? トイレが近くてかなわないよ」
看護師にぼやいてみせると、こう教えてくれた。
「シスプラチンは腎臓に負担になるお薬なので、悪さをしないようにおしっこをたくさん出して流すようにしているんですよ」
「ふうん、なるほどねえ。でも、いきなり点滴はつらいものだね。こう寝たきりだと、腰痛を起こすかもしれないな」 すると、付き添いで訪れている妻の美智子さんがたしなめる。
「何を言っているのよ。胸を開く手術をすることに比べればどんなに楽か、考えてごらんなさいよ」
続いて放射線照射を受けるために放射線科へ歩いて行く。治療台に横になると、マジックインクのマークを外から狙って照射される。1日2グレイで、表から1グレイ、裏から1グレイの照射が行われるのだ。1グレイの照射は、およそ20秒と説明を受けている。そこで、照射が始まると、藤野さんは頭の中で、「20、19、18……」とカウントダウンしながら終了を待つことにした。
治療の副作用は思ったほどでもなかったようだ。多少車酔いのような感覚を覚えるのは、放射線のせいかもしれないと思った。また、最初は少々食欲が落ちたようで、病院食を全部食べることはできなかったが、2週目には食べられるようになっている。
第1コースの2週間が終わり、放射線照射だけの治療になると、藤野さんは6人の相部屋に移った。そして、放射線照射が終わったあとの2週間は、いったん退院して、通院しながら第2コースを待つことになった。
こうして第2コースも大きな問題がなく終了した9月30日、治療後のCT検査に訪れた藤野さんに、検査後坂本講師は「画像上がんが消えました。完全寛解(*7)です。よかったですね」と話した。藤野さんは、以前あった胸の食べ物のつかえ感がなくなっているのにあらためて気づく。この時点で、元気なとき65キロあった体重は、59キロまで落ちていた。
寛解後も藤野さんは1カ月に1回K医科大学付属病院へ定期的に通院し、坂本講師から診察を受けている(*8がん治療後の通院)。体重も回復し、62キロに戻っていた。
局所再発がんを内視鏡で切除
2003年7月、化学放射線治療の治療開始からちょうど1年を迎えた診察日、藤野さんは坂本講師に「内視鏡をやってみましょう」と言われる。藤野さんにはこの時点でまったく自覚症状はなかったのである。
ところが、ファイバースコープを呑み込んだ藤野さんが、自分の食道内をモニターで坂本講師と一緒に見ていると、何か赤っぽい部分が見えた。いぶかしそうに見ていると、初めて食道がんが見つかったときのように、黒っぽい染色剤が食道壁にかけられ、何か白い光るものが浮かび上がるのがモニターに映し出される。
「確かルゴール液とか言ったな……」
藤野さんは1年前のことを思い出していた。検査のあと、医師が「1カ所気になるところがあったので、標本を採取しました」と言ったのも、最初の食道がん発見のときと同じである。
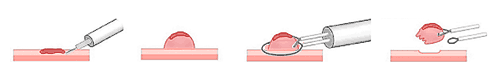
標本の検査結果から、初発のがんが見つかった場所の斜め向かい側あたりから食道がんの再発が確認された(*9食道がんの再発)。そこで内視鏡の専門医により、内視鏡下切除が行われたのである。
さらに2年が過ぎた。最初の治療から3年近く経つ2005年7月現在、藤野さんの食道がんに再々発がんは見つかっていない。藤野さんは食事をしながらしみじみ考えることが多い。
「ああ、こんなにご飯がおいしく食べられるのも、自分の食道が残っているおかげだ。本当に化学放射線治療で治療してもらってよかったなあ」
同じカテゴリーの最新記事
- グラス1杯のビールで赤くなる人はとくに注意を! アルコールはがんの強力なリスクファクター
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 食道がんの薬物療法が大きく動いた! 『食道癌診療ガイドライン2022』の注目ポイント
- 放置せずに検査し、適切な治療を! 食道腺がんの要因になる逆流性食道炎
- 免疫チェックポイント阻害薬が薬物療法に変革をもたらした! 食道がん、キイトルーダが1次治療に加わる見込み
- 5年生存率を約2倍に改善! 食道がんの術後ペプチドワクチン療法
- 若手術者の養成が重要課題に 保険適用になった食道がんに対するダヴィンチ手術の現状
- ステージⅡとⅢの食道がんに放射線減量の化学放射線治療 食道がん治療に切らずに食道温存への期待
- 進行・再発食道がんに対する化学治療の最新知見 免疫チェックポイント阻害薬登場により前途が拓けてきた食道がんの化学療法


