進行別 がん標準治療 放射線と抗がん剤の同時併用療法と外科手術を適材適所に
手術と化学放射線治療
長く日本では、食道がんの治療は手術を中心に行われてきました。とくに、日本では80年代後半に「3領域郭清」という手術方法が確立し、より根治性が高まりました。頸部、胸、腹と三つの部位を開き、それぞれのリンパ節をていねいに郭清することによって食道がんの治療成績を向上させてきました。がんの進行度や部位によって多少の違いはありますが、基本的には胸部を開いて食道を切除すると同時にリンパ節をとり、腹部を開いて胃の一部とともにリンパ節の郭清を行います。さらに、頸部も開いて頸のリンパ節を郭清し、最後に胃をつり上げたり、小腸や大腸を利用して失われた食道の再建が行われます。
東京歯科大学市川総合病院外科教授の安藤暢敏さんによると、切除するリンパ節は多ければ100個、平均でも60~70個に及ぶといいます。手術時間でいえば「6~8時間、一般的には7~8時間かかる」大手術です。
しかし、それだけに手術に伴うリスクも大きくなります。手術による身体的負担が大きく、他のがんよりも手術関連死が多く、術後に肺炎、心不全、縫合不全、肝・胃障害などが多く見られます。それだけではなく、食道を再建しても術前と同じように食事をすることは難しくなります。安藤さんによると「胃で食物が貯まる能力が低下するので、手術後、食べ物の摂取量が減少し、とくに高齢者で影響が大きい」と語っています。そのため、安藤さんは「こうした負担があっても、なおメリットが得られる人が手術の適応になるべき」と語っています。
リンパ節切除に積極的でない欧米
一方、欧米では一般にリンパ節を系統的に切除することは意味がないとして行われていません。手術といっても、腹部だけを開いてここから食道を切除する方法(非開胸食道抜去術)がスタンダードです。
ところが、90年代に入ると欧米では抗がん剤と放射線治療を組み合わせた化学放射線治療が本格的に行われるようになります。そこから、放射線単独に比べて化学放射線治療のほうが明らかに治療成績が高いことが判明したのです。
アメリカでは、1期から3期の食道がんの患者を対象に放射線単独と化学放射線治療を実施。その結果、放射線単独の5年生存率は0であったのが、化学放��線治療では27パーセントと大きな違いが出たのです。これは、欧米の手術成績とほぼ匹敵する成績でした。この頃、つまり92年頃から日本でも大津さんらが本格的に化学放射線治療を開始。化学放射線治療を実施した205名の患者を長期に追跡調査した結果でも日本の平均的な手術成績にほぼ匹敵する成績が得られています。
これを検証するために、現在複数の病院で一定の治療計画の元に化学放射線治療の臨床試験が行われています。大津さんによると「最終的な結果はまだですが、既に1期では、短期的には手術とあまり変わらないという成績が出てきている」といいます。
さらに、手術と化学放射線治療を直接比較する臨床試験が現在計画されています。この結果が出れば、手術と化学放射線治療の適応は、よりはっきりすると考えられます。
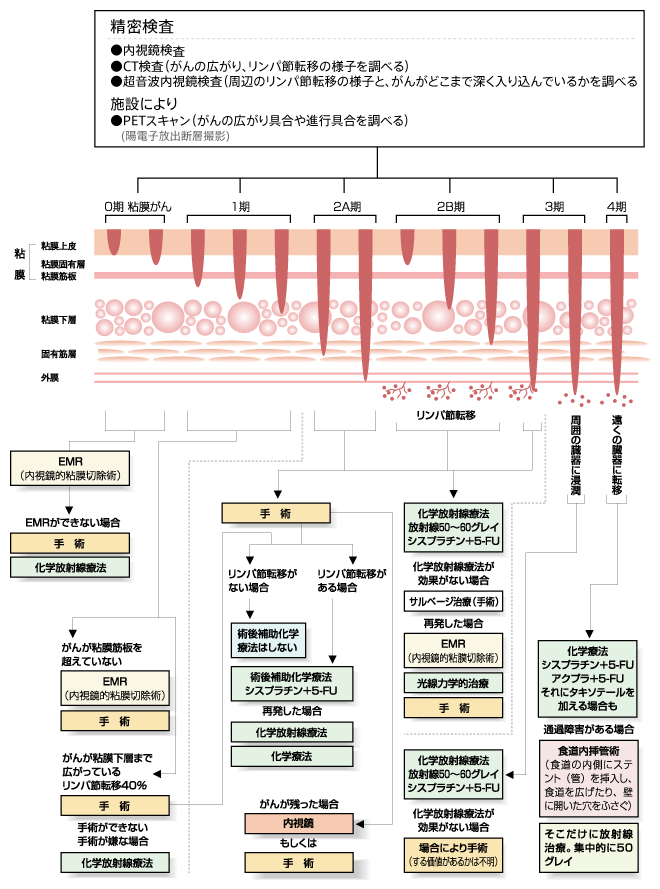
食道がんの検査
食道がんの診断では、内視鏡とCTが必須の検査となっています。内視鏡検査では、ヨウ素液を食道に散布して、これによって食道粘膜の染まり方を見ます。正常粘膜は茶褐色に染まりますが、がんの場合は染まらずに白く抜けて見えます。小さながんも発見できる検査です。疑わしい部分の組織をつまみとって、がんか否かを診断する生検も行われます。CTでは、周囲の臓器への広がりやリンパ節転移などを見ます。
加えてがんの深さやリンパ節転移の状態をみるために、超音波内視鏡検査を行うことが多くなっています。施設によっては、PETスキャン(陽電子放射断層撮影)によってがんの広がり方を見ることもあります。レントゲン検査は、おもに放射線照射を行うための部位の確認などに用いられています。
進行期別の治療法
食道は、内側から粘膜上皮、粘膜筋板、粘膜下層、固有筋層、外膜という五つの層から成り立っています。このうちがんが粘膜上皮にとどまる0期と周囲の他臓器に食い込んだ3期の後半(T4)は、標準治療がほぼ決まっています。
しかし、その他の段階、とくに2期から3期では現在の標準治療は手術ですが、今後は手術と化学放射線治療のどちらが標準治療になるか、まだ結論は得られていません。
| 病期分類 | 腫瘍の深さ | 所属リンパ節転移 | 他臓器への転移 |
|---|---|---|---|
| 0期 | がんが粘膜上皮にとどまっている | なし | なし |
| 1期 | がんが粘膜固有層、粘膜下層におよんでいる | なし | なし |
| 2A期 | がんが固有筋層、外膜にまでおよんでいる | なし | なし |
| 2B期 | がんが粘膜固有層、粘膜下層、固有筋層におよんでいる | あり | なし |
| 3期 | がんが食道壁の外に出ている | あり | なし |
| がんが食道周囲の組織に浸潤している | これに関係なく | なし | |
| 4A期 | これに関係なく | 頸部リンパ節や動脈周囲の リンパ節に転移 | |
| 4B期 | これに関係なく | 遠くの臓器へ転移 | |
シスプラチンは一般名。商品名はブリプラチン、ランダなど。5-FU=一般名フルオロウラシル
同じカテゴリーの最新記事
- グラス1杯のビールで赤くなる人はとくに注意を! アルコールはがんの強力なリスクファクター
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 食道がんの薬物療法が大きく動いた! 『食道癌診療ガイドライン2022』の注目ポイント
- 放置せずに検査し、適切な治療を! 食道腺がんの要因になる逆流性食道炎
- 免疫チェックポイント阻害薬が薬物療法に変革をもたらした! 食道がん、キイトルーダが1次治療に加わる見込み
- 5年生存率を約2倍に改善! 食道がんの術後ペプチドワクチン療法
- 若手術者の養成が重要課題に 保険適用になった食道がんに対するダヴィンチ手術の現状
- ステージⅡとⅢの食道がんに放射線減量の化学放射線治療 食道がん治療に切らずに食道温存への期待
- 進行・再発食道がんに対する化学治療の最新知見 免疫チェックポイント阻害薬登場により前途が拓けてきた食道がんの化学療法


