進行別 がん標準治療 放射線と抗がん剤の同時併用療法と外科手術を適材適所に
0期から1期の食道がん
浅ければ内視鏡、深ければ手術か化学放射線治療
粘膜上皮にがんがとどまり、リンパ節転移のない状態を0期(深達度分類ではTis)と呼んでいます。この段階ならば、内視鏡的粘膜切除術が標準治療です。つまり口から挿入した内視鏡によって、食道を切除することなく、がんを摘出することができます。
大津さんによると「最近はこの段階で発見される人も多くなり、内視鏡治療によってほとんどの人が治っています。入院期間も短く、国立がん研究センターの場合は2~3日です」と語っています。
ただし、がんが粘膜表面に広範囲に広がり、内視鏡で摘出できない場合は、手術か化学放射線治療になります。
現在、どの段階まで内視鏡治療が可能なのか、その適応拡大が研究されている段階です。そこで、問題になるのがリンパ節転移の有無です。内視鏡治療は、食道の内側からがんを摘出する方法なので、食道周囲のリンパ節までとることはできないからです。
粘膜上皮を越えて粘膜下層までがんが入ると1期(T1)になります。1期になると、約50パーセントにリンパ節転移があると言われています。そのため、基本的には手術か化学放射線治療が選択されます。
しかし、これまでの研究から、粘膜下層に食い込んだがんでも、浅いもの(sm1)であれば手術に匹敵する成績が得られることがわかり、患者の希望によって内視鏡的粘膜切除術が行われています。
つまり、1期の場合はがんの深さが浅ければ内視鏡、それ以外は手術か化学放射線治療になります。化学放射線治療に関しては、日本で臨床試験(安全性と効果をみる第2相臨床試験)が行われています。この結果をみると、72人中69人でがんが消滅していました。2年生存率は93パーセントで手術と同等の成績が得られています。化学放射線治療では食道からの再発が問題になりますが、これは多くの場合内視鏡によって切除可能とされています。
2期から3期の前半
術後に補助化学療法をするのが標準治療
がんが、食道の外壁までにとどまり、他臓器に食い込んでいない状態(T3)までが、3期の前半です。この段階では、手術か化学放射線治療が適応になります。現在、その選択に一番迷うのもこの段階です。
世界では、手術単独、化学放射線治療単独、化学放射線治療を術前に行ってから手術を行うという三つの方法が考えられていますが、大津さんによると「いずれも3年生存率は30パーセント前後であまり差はない」そうです。日本では、この段階の手術による5年生存率は全国平均で30~40パーセント、専門施設では50パーセントぐらいといったところです。化学放射線治療でも全国平均とほぼ同等の治療成績があがっています。
日本では、手術単独と、手術後抗がん剤による補助化学療法の成績を比較した結果、リンパ節転移がある場合は、抗がん剤を術後投与したほうが10パーセントほど5年生存率が高まることが判明。手術によってリンパ節郭清を行い、病理検査によってリンパ節転移が認められた場合は、術後に補助化学療法を行うのが標準になっています。
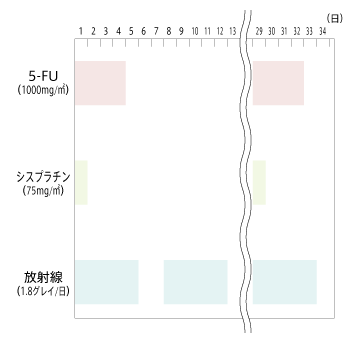
最初の4日間、5-FUを投与するとともに、5日間放射線をかける。シスプラチンは1日目のみ投与。
その後週5日のペースで50グレイになるまで放射線をかけ、5週目に最初の週と同じ化学療法を行う
化学放射線治療の問題点は再発
化学放射線治療の場合は、再発時の治療がひとつの問題になっています。大津さんによると「2期から3期前半の場合、大半の人はCR(肉眼的にがんが消えた状態)に近いところまで持っていけます。これをどこで見切って*サルベージ(救済)治療に持っていくかが問題」と語っています。
手術でも再発はありますが、化学放射線治療の場合、残った食道からの再発という問題があります。がんが残ったり、再発した場合、国立がん研究センター東病院では、可能ならばまず内視鏡的粘膜切除術が行われます。この場合は、粘膜下層までのがんが適応で6割ぐらいの人は治ります。
筋層に入った場合は、光線力学的治療という方法があります。これは、レーザー療法です。レーザーに反応して毒性を発揮する特殊な薬剤を投与したのち、がんにレーザーを照射。がんの病巣を集中的に壊死させる方法です。ここまでは、比較的体に負担が少ない方法で治療が行えるわけです。
しかし、それ以上深い部位にがんが進むと、残る方法は手術になります。しかし、すでに大量の放射線で組織が固くなっているため、手術は一層大変になり、それに伴うリスクも大きくなります。
一般的に化学放射線治療後の食道がんの手術関連死は5パーセント程度とされていますが、これを越えることもあるのです。それで治る人は2~3割といいます。
*サルベージ(救済)治療=化学療法や放射線治療などが効を奏しなかった場合に、手術を行って臓器を摘出する治療法
同じカテゴリーの最新記事
- グラス1杯のビールで赤くなる人はとくに注意を! アルコールはがんの強力なリスクファクター
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 食道がんの薬物療法が大きく動いた! 『食道癌診療ガイドライン2022』の注目ポイント
- 放置せずに検査し、適切な治療を! 食道腺がんの要因になる逆流性食道炎
- 免疫チェックポイント阻害薬が薬物療法に変革をもたらした! 食道がん、キイトルーダが1次治療に加わる見込み
- 5年生存率を約2倍に改善! 食道がんの術後ペプチドワクチン療法
- 若手術者の養成が重要課題に 保険適用になった食道がんに対するダヴィンチ手術の現状
- ステージⅡとⅢの食道がんに放射線減量の化学放射線治療 食道がん治療に切らずに食道温存への期待
- 進行・再発食道がんに対する化学治療の最新知見 免疫チェックポイント阻害薬登場により前途が拓けてきた食道がんの化学療法


