放射線治療で舌を温存し、治療後も味覚を損ねない生活を QOLを考えた選択肢、舌がんの小線源治療
手術と放射線治療、治療成績はほぼ同等
渋谷さんによる小線源治療風景
小線源治療の入院期間はだいたい3週間ほどです。線源を舌に刺して放射線を照射する期間は1週間ですが、放射線治療による影響が出てくるのは、その後になるからです。
急性の放射線障害として現れるのが口内炎。「放射線による口内炎が最もひどくなるのは、線源を入れて10日から2週間後」といいます。これは、放射線が、がんに効くしくみと関係しています。
放射線は、細胞にアポトーシス(あらかじめプログラムされた細胞死)を起こすほか、細胞の遺伝子(DNA)を破壊して細胞分裂を阻止します。そのため、次の分裂周期になったとき、細胞が分裂できずに死んでしまいます。そのとき口内炎という症状が起こるわけです。したがって、放射線を照射したあと、10日から2週間を経過した頃に、がんの病巣がゆっくりと小さくなり、口内炎を経て治っていくのです。
セシウム針は、針の周囲5ミリが放射線治療の有効範囲になります。基本的には、ターゲットとする舌がんの縁から1センチ外側まで放射線を照射するので、がんより2倍くらい大きい口内炎ができるそうです。
「口内炎が治るまでに、1カ月から1カ月半ほどかかります。その間は刺激物はしみるので、味の薄いおかゆで頑張ってもらいます」と渋谷さん。実際には、小線源治療を受ける患者さんは早期の人が多く、元気なので、線源を外すと、とくにすることもないため帰宅したいという人が多いそうです。しかし、「社会に出てたくさんしゃべると口内炎がひどくなって治りにくくなるので、入院して安静にしていたほうがいいのです」と渋谷さんは指摘しています。
スペーサを装着するようになったので、口内炎はありますが、以前のような大きな放射線障害は少なくなっています。しかし、それでも糖尿病、栄養状態が悪い、喫煙をやめない、強い香辛料を好む、などの合併症や日常の不注意があると、骨の露出や潰瘍の発生を完全に防ぐことは難しいといいます。放射線障害を防ぐには、日常生活を含め、きちんと注意点を守ることが大切といえるでしょう。
では、治療成績は���うなのでしょうか。
結論からいうと、手術とほとんど変わらない成績があがっています。
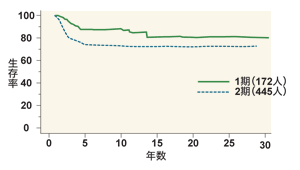
[舌がん1、2期の線源による1次治癒率]
| 線状線源 | 点線源 | 計 | |
|---|---|---|---|
| 1期 | 105/120 (88%) | 44/52 (85%) | 149/172 (87%) |
| 2期 | 316/362 (87%) | 53/83 (64%) | 369/445 (83%) |
| 計 | 421/482 (87%) | 97/135 (72%) | 518/617 (84%) |
[舌がん1、2期における小線源治療後の再発と2次治療による救済]
| 再発 | 手術 | 放射線治療 | 最終局所制御 | |
|---|---|---|---|---|
| 1期 | 23/172 (13%) | 13/18 (72%) | 1/3 (33%) | 163/172 (94%) |
| 2期 | 76/445 (17%) | 38/45 (84%) | 13/22 (59%) | 420/445 (94%) |
| 計 | 99/617 (16%) | 51/63 (80%) | 14/25 (56%) | 538/617 (94%) |
これまで45年間に、東京医科歯科大学では約1300人の舌がんの患者さんに小線源治療を行ってきました。そのうち1971年から1998年までに治療を受けた1期と2期の患者617人での成績をみると、1期では舌がんが治った率(局所制御率)が87パーセント、2期が83パーセントです。「最近数年間の治療成績は、さらに3~5パーセント向上しているはずです」と渋谷さん。国立がん研究センター東病院での1期、2期の舌がんの手術治療成績が、ともに87パーセントですから、ほぼ似た成績といえるのです。
「小線源治療を行った後、がんの残存が見つかって、放射線や手術を追加した人を含めると、舌局所の治療成績は94パーセントに上る」といいます。ところが、10年生存率となると、2期は73パーセント。舌局所のがんが9割以上治るのに比べると、生存率はかなり落ちるのです。この原因は「頸のリンパ節転移」にあります。手術か小線源治療かに関係なく、舌がんは1期でも2期でも3割前後が頸のリンパ節に転移を起こします。つまり、治療の時点ではないと診断されたリンパ節転移が、治療終了後に出てくることが少なくないのです。
そこで、舌がんの治療が終わったあとも、リンパ節転移を起こしやすい顎の下や頸の上方などは、1~2年はとくに念入りに経過をみます。この時期に、リンパ節転移が現れてくる率が高いからです。腫れてくる様子があれば、すぐに画像診断をして精密検査を行います。それで、リンパ節転移が見つかった場合、「早期に手術でリンパ節郭清を行えば6~7割ぐらいは治っている」そうです。
つまり、小線源治療か手術かに限らず、舌がんは早期からリンパ節転移を起こす率が高く、これに対しては早期に発見して手術でとるというのが、現在の標準的な治療法です。あらかじめ頸のリンパ節転移がわかっているがんに関しては、舌を残したい場合には、舌がんは小線源治療で治療し、頸のリンパ節転移は手術で郭清するという方法も行われているそうです。
口腔がん小線源治療を行う病院が減少の一途
このように、小線源治療は手術と同等の成績をあげながら機能を温存できるという意味で、舌がん治療の大きな選択肢です。渋谷さんたちは、口腔底や頬の粘膜、上下の顎など、他の口腔がんでもさまざまな工夫をして手術に匹敵する治療成績をあげています。
「最近は自分で調べたり、他の病院からの紹介で小線源治療を受けに来る患者さんが増えています。高齢化社会を迎えて、合併症などの問題で手術を受けられない人も増えています」と渋谷さん。機能温存、体への負担が少ないという意味でも、小線源治療は時代のニーズに答える治療法といえます。
ところが、実際には口腔がんを対象に小線源治療をよく行う病院は世界的に減少しており、日本では3~5カ所ほど。患者数が少ないことと、最先端の治療機器を使うわけではなく手間がかかることが、その一因とも言われています。「患者さんの希望に答えるためにも、きちんと治療できる施設がせめて1つや2つは残ってほしい」と渋谷さん。患者としても、ぜひ、存続を願いたいものです。
同じカテゴリーの最新記事
- 上顎洞がんに手術回避できる「RADPLAT」動注放射線療法 がんの痛みにも高い効果のIVR
- 光免疫療法が踏み出した第一歩、膨らむ期待値 世界初、頭頸部がんにアキャルックス承認!
- 世界で初めての画期的なBNCT治療が間近に! 頭頸部がんに対する適応承認は今後の大きな発展契機に
- 前がん病変の白板症に注意を! 自分で気づくことができる舌がんは早期発見を
- 臨床試験以上に治療効果が上がっているオプジーボ 再発・転移の頭頸部がんにキイトルーダが承認間近!
- 性の多様化によって中咽頭がんが急増中 HPVが原因の中咽頭がんに気をつけよう!
- 頭頸部がんに対する「光免疫療法」の第Ⅲ相試験開始 第Ⅱ相試験の好結果を受け、早期承認への期待高まる!
- 咽喉頭がんに ダヴィンチの特徴が発揮される微細な作業による治療法
- 訓練を習慣化し、退院後の継続したトレーニングが重要 患者に適した細やかなリハビリテーション 頭頸部がん・食道がん治療後の嚥下障害
- 頭頸部がんの 化学療法と放射線同時併用療法の副作用対策


