手術する場合には腹腔鏡手術、手術のリスクの高い人や高齢者にはラジオ波焼灼治療がメインに 選択肢が増えてきた腎がんの低侵襲療法はこうやって選ぶ
初期の患者が対象の経皮的局所療法
- 2000年11月~2008年9月に手術・麻酔リスクのある患者40例に対し経皮的ラジオ波焼灼術を施行した
- 年齢 : 中央値 73歳(36~86歳)
- 性別 : 男性 27例、 女性 13例
- 患側 : 右腎 21例、 左腎 19例
- 腫瘍径 : 中央値 24mm(11~53mm)
- ラジオ波療法選択の理由:
- 活動性重複がん8例 ・ 両側腎腫瘍7例 ・ 腎機能障害6例 ・ 心機能障害7例 ・ 呼吸機能障害4例 ・ 高齢3例 ・ その他5例
| 治療結果 | 完全奏効 85.0%(34/40例) |
|---|---|
| 治療1回での効果 | 完全奏効 65.0%(26/40例) |
| 合併症(76回中) | 一過性肉眼的血尿 1例 腎周囲血腫 2例 ※3例とも保存的に治療可能であった |
| 観察期間 (完全奏効症例) | 中央値 16カ月(1~63カ月) 再発 1例(腫瘍径35mm) ※ラジオ波療法で再度完全奏効 |
一方、経皮的局所療法は、進行度の低いT1a(最大径4センチ以下の腎がん)などの患者を対象にして行われ、「ほぼ“少し太い針を刺すだけ”ですむ治療法です」と河内さんは言う。
経皮的局所療法の代表的なものには、「ラジオ波焼灼治療」と「凍結療法」がある。
ラジオ波焼灼治療は、がん細胞をラジオ波の高熱で凝固壊死させる治療法である。現在、各種のがんに対して用いられているが、とくに肝がんに対する臨床的有用性が認められていた。しかし、最近になって腎がんに対しても有効であることがわかってきたことから、京都府立医科大学では、河内さんを中心にラジオ波焼灼治療を多数行い、高い治療実績をあげている。
「『腎癌診療ガイドライン』でも、ラジオ波焼灼治療は手術が不可能な場合や��者さんが手術を拒否した場合の小さな腎がんに対する代替療法となりうるとされています」
直径2ミリ程度の針を、局所麻酔下にCT、あるいは超音波で観察しながら、背中より腫瘍の中心部に刺すのみで治療でき、治療時間も30分程度で終了する。
「ただ、長期成績がまだ不明ですので、現時点では心臓病や呼吸器疾患など、ほかの病気で麻酔や手術が不可能な患者さんや、高齢の人、手術を拒否しているといった患者さんに限って行っています」
米国で普及している凍結療法
一方、凍結療法は、洗濯機ほどの大きさの冷凍装置と直径2~3ミリ、長さ約20センチの金属製の針をコードでつなぎ、MRIやCTの画面を見ながら針を皮膚に刺す治療法である。そして、その針を通してマイナス185度Cという超低温の液体窒素を高圧ガスで噴出させ、がん細胞を一気に凍らせて、死滅させる。
アメリカなどでは、凍結療法が切除手術に比べて、体への負担が少ないうえに痛みがなく、さらに、ラジオ波焼灼治療以上に効果があるということから、数多くの医療機関で実施されている。
日本でも最近、医療機器として認可されたため、今後増加する治療法であると期待される。
低侵襲療法を選択する手順がある
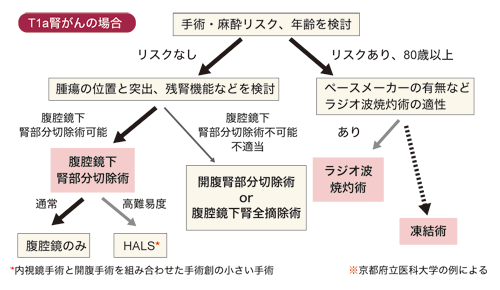
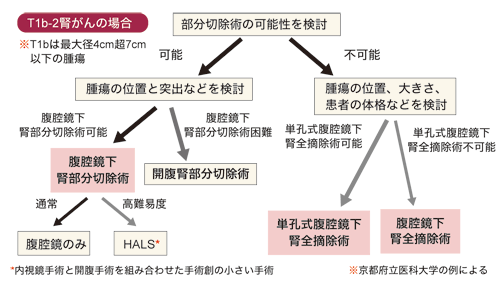
腎がんに対する低侵襲・機能温存療法には、これまで紹介してきたようにさまざまな種類があるが、京都府立医科大学では、あらかじめ決めた治療選択の手順によって、それを決定している。具体的には、最初の選択基準としてあげられるのは手術リスクや年齢などだ。
「リスクがある場合や80歳以上の場合、あるいは本人や家族が手術を望まない場合は、局所麻酔で治療可能なラジオ波焼灼治療を選択します。一方、手術が可能な患者さんであれば、腫瘍の大きさや位置を考慮します。もし部分切除可能である場合は腹腔鏡下腎部分切除術を選択し、部分切除不可能である場合は腹腔鏡下腎全摘除術を選択します」
低侵襲療法が増えてきた
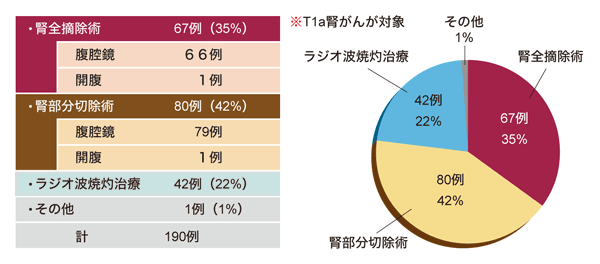
現在、2003年から08年までの160例の腎がん(T1a患者が対象)の治療選択では、症例中の約半分に腹腔鏡下腎摘除術が選択されている。だが、それ以降は、腹腔鏡下腎摘除術は減少し、腹腔鏡下腎部分切除術が最も多く、ラジオ波焼灼治療も増加している。この変化の背景には、より低侵襲で機能温存可能な治療法の技術的な進歩があるという。
「以前は困難だった腎部分切除が可能となったことや、インターネットなどからの情報を得て来院する患者さん、他の医療機関からの紹介が増加していることなどが原因と考えられます」
腎がんの治療法の今後の見通し
主に外科的治療が行われる腎がんだが、ほかのがんで行われているような、たとえば、事前に抗がん剤や放射線治療を行ってから手術を行う、いわゆる“集学的治療”が行われることは少ない。その理由に関して河内さんは次のように説明する。
「腎がんは、抗がん剤の効果が限定されていることや、放射線への感度が低いことから、あまり効果が期待できなかったからです」
ただし、最近では腎がんの新しい分子標的薬が次々に承認され、分子標的治療が転移性腎細胞がん患者に対しても行われるようになっており、その可能性も出てきている。
そのほか、「待機療法」と呼ばれる“何も治療を行わない”療法が選択されるケースも出てきている。
T1aの小さな腎がんでも、手術リスクがあったり、高齢者の場合は患者さんと相談のうえ、待機療法が選択されることがある。主に後期高齢者などが対象となる。
「アメリカなどでは、小さな腎がんに対しては第1に部分切除術により腎臓を残し、それが無理な場合に、全摘や待機療法といった次の段階に進むようになっています。日本では、まだ根治腎摘出術と腎部分切除が並列になっていますが、本学では、外国のようにできるだけ腎臓を残すように心がけていますし、今後、全国でもそうなっていくと思います」
河内さんは腎がん治療の見通しについて、そう語った。
同じカテゴリーの最新記事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 分子標的薬と免疫療法薬との併用療法が高い効果 進行腎細胞がんの1次治療に新しい複合免疫療法が登場
- 症例を選択すればTKI単独療法でも十分に対応可能! 転移性腎細胞がん中リスク群での一次治療に対する治療薬選択
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 腎盂・尿管がんの最新治療 再発・進行がんに免疫チェックポイント阻害薬も標準治療に
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に
- 免疫チェックポイント阻害薬で完治の可能性も 腎がん薬物療法の主役は、分子標的薬から免疫チェックポイント阻害薬へ
- 腎細胞がんで免疫チェックポイント阻害薬が承認され、治療選択の武器が増える
- ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術


