新薬の登場で治療が大きく前進する腎がん これだけは知っておきたい腎がんの診断と治療
がんが小さければ部分切除を
腎がんの治療は、手術が基本となっている。
「最近は分子標的薬が登場して、だいぶ状況が変わってきましたが、これまでは、放射線療法も化学療法もほとんど効かず、手術をすることが治療の中心だったのです」
腎がんの手術には、がんのできている側の腎臓を摘出する「根治的腎摘除術」と、がんのできている部分を含めて部分的に切除する「腎部分切除術」の2つがある。
「かつては片方全部を摘出する方法が標準的な手術法でしたが、現在では、3~4センチメートルくらいまでのがんであれば、その部分だけを切除する手術法を用いることが多くなってきています。それによって、腎機能の低下を最小限に抑えることができるからです。
たとえば、片方の腎臓を全摘すると、単純には腎機能は2分の1になってしまいますが、部分切除にして半分だけ取った場合には、4分の3の機能が残ることになります。ただ、4センチメートルを超える大きさのがんになると、周囲にも広がっていて、がんを残してしまう危険性がありますし、技術的にも部分的に切除するのが難しくなります」
腎臓は背中側に位置しているが、標準的な手術法では、腹側から入っていき、十二指腸の横から腎臓に到達する。その他にも、腎臓に到達するルートはいくつかある。
手術の方法には、「開腹手術」と「腹腔鏡手術」がある。腹腔鏡手術は、1センチメートル程度の小さな切開を3~5カ所に行い、そこから内視鏡や手術器具を挿入して行われる。手術の手順は開腹手術の場合と同じで、根治的腎摘除術も腎部分切除術も行うことができるそうだ。
「腹腔鏡手術は侵襲が少ないのが特徴です。がんが小さな段階で見つかれば、腹腔鏡手術で部分切除を行えます。低侵襲で、おまけに腎機能を温存できる手術が可能ということですね」
腹腔鏡手術はかなり広く行われるようになっている。横浜市立大学付属病院の場合、2007年の1年間で行われた78例の腎がんの手術中、59例は腹腔鏡手術だったという。
医療機関によって差はあるものの、腹腔鏡手術はすでにごく普通に行われるようになっている。
進行期の腎がんにインターフェロンαはあまり効果なし
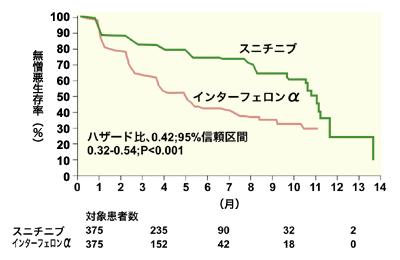
手術が基本となる腎がんの治療だが、転移があるなど進行がんの患者さんに福音となったのが今年に入って発売された分子標的薬ネクサバール(一般名ソラフェニブ)、スーテント(一般名スニチニブ)の存在だ。
これまでは、生存期間の延長などはっきりとしたデータはないものの、インターフェロンαによる治療が第1選択として行われてきた。
インターフェロンは、ウイル���感染に対して体が生産する抗ウイルス物質だが、がんの縮小効果が示されたため、進行がんの治療に使われてきた。
「インターフェロンの作用機序について、本当のことはわかっていません。ごく一部にはよく効く人もいるのですが、全体としては大きな期待はできないでしょう」
インターフェロン以外にも、リンパ球の増殖因子であるインターロイキン-2が使われることもある。が、はっきりとした治療効果は認められていないという。
分子標的薬の登場で治療法が大きく変わった
腎がんの多くで、VHLという遺伝子に変異が起きていることが明らかになっている。VHLはがん抑制遺伝子で、これが働かなくなることでがんの増殖が進んでしまい、腎がんができるのだという。
この遺伝子が発見されたのは1993年のことで、その研究に携わっていたのが、横浜市立大学からアメリカの国立がん研究所(NCI)に留学していた矢尾正祐さん(現・准教授)だった。腎がんを家族性に発生する家系の遺伝子を調べることで、VHL遺伝子が発見され、がんを発症する人には体中の細胞にその変異が起きていることを突き止めたのだ。
この情報を元に、横浜市立大学では通常の腎がんのがん組織の遺伝子を調べ、このVHL遺伝子の変異が普通の腎がんの発生に深く関わっていることを明らかにした。
「私たちも腎がんに関わる遺伝子異常を探していたのですが、なかなかうまくいきませんでした。ところが、VHLを調べてみると、驚くことに大部分の腎がんにVHL遺伝子変異が存在していました。とくに淡明細胞がんは、そのほとんどがVHLの遺伝子変異で説明できることがわかりました。この結果を発表したところ、ほぼ同時にアメリカからも同じ内容の結果が報告されました」
こうしてVHLの存在が明らかになると、次の段階として、この遺伝子変異がどういうメカニズムで腎がんを起こすのか、という研究が世界中で進められていった。こうして、腎がん発生のメカニズムが明らかになり、それを元にいくつもの分子標的薬の開発が進められてきた。
そして、日本では今年、ネクサバール、スーテントという2種類の分子標的薬が腎がんの治療薬として承認・発売された。どちらも複数の標的に作用する薬で、がん細胞の増殖に関わるシグナル(信号)伝達経路をブロックするとともに、血管新生を促す因子の活性化を阻害することで、がんの増殖を抑える働きを持つ。
「これまで手術で治せない腎がんには、効果的な治療法がほとんどありませんでした。分子標的薬はまさに待ち望まれていた薬です。
今までは、手術で治せない患者さんにはインターフェロンが第1選択薬でしたが、インターフェロンと分子標的薬の比較試験(臨床試験)の結果から、分子標的薬のほうが生存期間を延長するということが示されました。この結果を受け、アメリカではすでに分子標的薬が第1選択薬になっています。
日本では、今のところインターフェロンが効かなくなったら分子標的薬に切り替えるという使い方が一般的ですが、今後国内での臨床成績が出てくれば、分子標的薬が第1選択薬になる可能性はありそうです」
腎がんに対する分子標的薬は、研究中のものがいくつかあり、2009年早々には、トーリセル(一般名テムシロリムス)が承認されるのではないかと見られている。いずれの分子標的薬も経口薬。インターフェロンのように、自己注射しなくてすみ、副作用が少なければ外来通院が可能となるなど、患者さんの負担軽減につながりそうだ。
同じカテゴリーの最新記事
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 分子標的薬と免疫療法薬との併用療法が高い効果 進行腎細胞がんの1次治療に新しい複合免疫療法が登場
- 症例を選択すればTKI単独療法でも十分に対応可能! 転移性腎細胞がん中リスク群での一次治療に対する治療薬選択
- 初期治療から免疫チェックポイント阻害薬選択の時代へ 腎細胞がん治療はここまで来た!
- 腎盂・尿管がんの最新治療 再発・進行がんに免疫チェックポイント阻害薬も標準治療に
- 増えているロボットによる腎がん部分切除 難しい腎がん部分切除を3DとVR技術を使ってより安全に
- 免疫チェックポイント阻害薬で完治の可能性も 腎がん薬物療法の主役は、分子標的薬から免疫チェックポイント阻害薬へ
- 腎細胞がんで免疫チェックポイント阻害薬が承認され、治療選択の武器が増える
- ハイクオリティ・ローコストの先端型ミニマム創内視鏡下無阻血腎部分切除術


