早期回復などのメリットがあるが、高い技術と高度な設備が不可欠 大きく切らないですむ腹腔鏡補助下肝切除術
ラジオ波、化学療法、放射線治療、塞栓術、肝移植
ちなみに、腹腔鏡下肝切除以外の処置については以下の通り。
経皮的ラジオ波焼灼療法(肝臓に針を刺し、周囲のみを壊死させる方法)が困難な場所に存在する肝がんに対しては、腹腔鏡もしくは胸腔鏡下や開腹下に確実な焼灼を行っている。
九州大学病院消化器・総合外科肝臓移植グループの肝移植は2006年末までに244例を数え、日本で3番目の症例数を誇る。そのうち、肝がんに対する生体肝移植は90例である。
胆道がんもしくは膵がんについての遠隔転移のない局所進行がんに対しては、根治性を高めるため動脈もしくは門脈合併切除・再建を積極的に行っている。また、手術が不可能と判断した症例に対しても、新規抗がん剤治療であるGFP療法(ジェムザール+5-FU+シスプラチン)による化学療法や放射線治療を施行している。
GFP療法が奏効し根治手術可能となり、3年以上無再発生存中の進行胆嚢がん3症例がある。
肝硬変が進んでいる場合の出血リスクを考え、手術を選択しないという決断はもちろんあるだろう。肝機能が不良な場合においては焼灼療法(MCTまたはRFA)、塞栓術、肝移植などの方法が選択され、肝機能が良好な場合においては主に肝切除が選択されるということだ。
もっとも、肝機能が良好な場合においても、進行がんの場合においては手術、焼灼療法、化学療法を含む集学的治療が選択される場合もあるので一概には言えない。
ポイントは出血コントロール
九州大学病院消化器・総合外科肝臓・移植グループでは1994年から2002年までの間に32症例、年間2~3例のペースで腹腔鏡下肝切除を行っている実績がある。
2002年までの32件の内訳を見てみると、うち肝細胞がんは28件となっている。転移性肝がんは1件のみであり、ほとんどが肝硬変などの慢性肝疾患を母地として発生しているがんへの手術である。
肝臓は血管の塊であるため、手術には常に大量出血の危険が伴う。1度大量出血してしまうと止血は困難をきわめる。そのため、いかに外科医の技術により出血をコントロールできるかが、腹腔鏡補助下肝切除を成功に導く鍵だ。
この点について九州大学病院消化器・総合外科肝臓・移植グループは一日の長がある。
「出血コントロールの方法としては次のようなものがあります。切離面の出血の予防にはマイクロ波組織凝固装置、超音波メス、*ハ���モニックスカルペルなどを使います。
また、切離断端の止血にはアルゴンビーム凝固装置を用いますが、その際には空気塞栓の危険がありますので十分に注意します。
肝臓への血流を遮断する方法としては肝臓に流入する血管を一括して阻血するプリングル法があります。
当科では腹腔鏡下ではなかなかできなかったところ、胆道鏡というカメラを腹腔鏡下に入れてテーピングするという方法を開発し、全国に先駆けて行ってきました。
また、当科の工夫としては先行小切開を行うという点が特徴的です。肝臓そのものの離断の直前に、5センチ程度の小切開を行う手法です。小切開した腹壁を吊り上げることにより直視も可能となるため、通常の開腹時と同じように鉗子類などを使用することができ、操作が容易になると同時に空気塞栓の予防にもつながります。さらに、肝実質離断の際には、ここから結紮を行うことが可能となります」
*ハーモニックスカルペル=超高速の振動で接触部を100度以下で加熱し、組織のタンパク質を変性させる手術用のメス
腹腔鏡はあくまで「補助」
腹腔鏡の補助下で肝切除を行うそもそもの目的は、より大きく切らない手術を実行するための小切開、手術時間の短縮、出血量の減少にある、と武冨さんは語る。
「過去の腹腔鏡補助下肝切除術による26症例、開腹下肝切除による32症例を比較したところ、肝機能の各因子、腫瘍因子においてほとんど差は見られませんでした。
一方で出血量、重症合併症、術後在院日数においては明らかに腹腔鏡下による手術のほうが良好な結果となっています とくに術後在院日数ではおよそ10日程度の短縮が見られるため、患者さんの回復におけるメリットだけでなく、医療費の面でも大きなメリットにつながることが一目瞭然です。
また術後の生存率、無再発生存率においてもまったく遜色がないことがおわかりいただけるかと思います」
| 因子 | 腹腔鏡群(n=26) | 開腹群(n=32) | P |
|---|---|---|---|
| 肝機能因子 | |||
| T.Bili (mg/dl) Alb (g/dl) 血小板 (万/mm3) ICGR15(%) | 1.0 ± 0.4 3.7 ± 0.4 12.0 ± 9.0 24.4 ± 13.5 | 1.1 ± 0.4 3.7 ± 0.4 14.1 ± 5.1 23.7 ± 11.9 | NS NS NS NS |
| 腫瘍因子 | |||
| 腫瘍径 (cm) ステージ(1:2:3) | 2.6 ± 0.9 6 : 15 : 4 | 2.4 ± 1.0 12 : 14 : 6 | NS NS |
| 短期成績 | |||
| 出血量(g) 手術時間 (分) 重症合併症(%) 術後在院日数 | 577 ± 10233 326 ± 144 1 (4.0) 13.8 ± 7.1 | 902 ± 655 266 ± 74 6 (18.8) 22.0 ± 9.6 | NS NS NS 0.0007 |
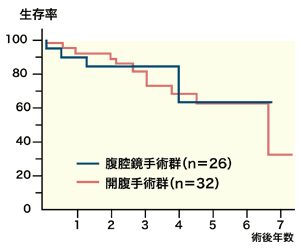
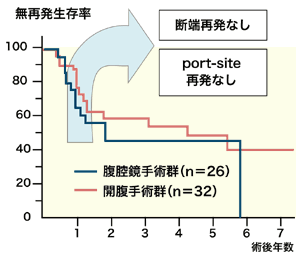
こうした結果からも、腹腔鏡補助下肝切除術は大きく切らない、あるいは切除成績の両面から、肝細胞がんに対する妥当な手術術式であるというのが、九州大学病院消化器・総合外科肝臓・移植グループが実証する結論である。
腹腔鏡下肝切除は大きく切らないが、肝切除そのものは開腹による手術と変わらない、と武冨さんは語る。
「大きく切らないというのは、あくまで考慮すべき要因の一部でしかありません。
大きく切らないことに配慮しすぎて、肝心の肝切除が不十分に終わるなどというのは言語道断です。必要かつ最小限を切ることをもって手術にあたることを心がけています。先進医療の申請を行って以来、当科で工夫された多くのやり方は、一般的な手法になりつつあると感じています。
根治性を損なわずにどれだけ小さな切開を実現できるか。このテーマを追求し、常に患者さんの立場に立った親身、最善、かつ先進の医療を目指しています」
九州大学病院消化器・総合外科のこれからの発展が日本全体のレベルを引き上げ、肝がんなどの肝疾患に苦しむ患者さんに光明が射すことを期待したい。
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬の2剤併用療法が登場 肝細胞がんの最新動向と薬物療法最前線
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 高齢の肝細胞がん患者さんに朗報! 陽子線治療の有効性が示された
- 手術やラジオ波治療ができなくてもあきらめない 難治性の肝細胞がんに対するナノナイフ治療(IRE)
- 高い治療効果が期待できる 切除不能・進行肝細胞がんの最新化学療法
- ラジオ波の利点はがんをくり抜き、何度でも 再発進行肝細胞がんと転移性肝がんの治療にもラジオ波焼灼療法が有望
- 治療選択の拡がりが期待される 肝細胞がんの1次治療に、約9年ぶりに新薬登場!
- 進行肝がんに対するネクサバールのマネジメント
- 手術ができれば根治も!肝内胆管がんの治療法


