再発肝がん:肝臓の障害度に応じた治療を選ぼう 肝がんは再発頻度は高いが、手術などさまざまな選択肢がある
肝臓の障害度が手術選択のポイントに
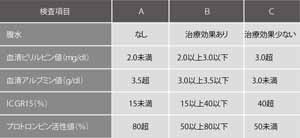 2項目以上の項目に該当した肝障害度が2カ所に生じる場合には高いほうの肝障害度をとる
2項目以上の項目に該当した肝障害度が2カ所に生じる場合には高いほうの肝障害度をとる(臨床・病理原発性肝癌取扱い規約(第5版)より一部改変)
しかし、現実に初回の再発肝がんに対して行われる治療法は、多い順に肝動脈塞栓療法、ラジオ波焼灼療法、肝動注化学療法などとなっていて、切除手術は少数派である。その理由を川崎さんはこう話す。
「初発でも再発でも、どの治療法を選ぶかというときにまず重視されるのは肝障害度、つまり肝臓の機能低下の程度です(表5)。切除は患者さんの体への負担が一番大きい治療法でもあり、肝臓の機能低下が著しい場合は適応になりません。とくに肝がんではC型肝炎などによって肝機能がかなり障害されているケースが多いだけに、手術をあきらめることがあります」
最近は腹腔鏡による手術が行われることもあるが、川崎さんはまだ一般的ではないと指摘する。
「肝臓の状態がよくて、肝臓の表面にできたがんなどの場合は腹腔鏡手術が可能ですが、肝機能障害があったり、がんが肝臓の奥のほうにある場合などは向きません」
肝障害の程度は、①腹水の有無②血清ビリルビン値③血清アルブミン値④ICG15分値⑤プロトロンビン活性値の5項目から総合的に判断し、A、B、Cの3段階に分類して判定する。Aが最も良好でCは最も不良である。
肝臓には再生能力があるため、肝機能が正常なら、全体の3分の2ぐらいを取っても、半年もすれば大きさも機能もだいたい元に戻る。しかし、肝障害が進んでいれば、より多くの容量の肝臓を温存しなければならない。そのため、切除できる範囲は限られたものとなり、また、切除ができないケースもあるのだ。
局所療法の主流はラジオ波
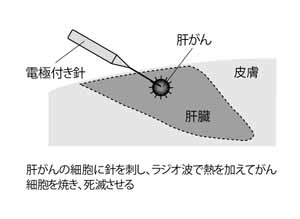
局所療法には、ラジオ波焼灼療法、エタノール注入療法などがあるが、現在、主に行われているのはラジオ波焼灼療法だ。この治療法では、超音波でがんの位置を確認しながら電極付きの針を差し込み、針先から照射させるラジオ波の熱でがんを焼き殺す(図6)。
「がんが小さく、悪性度がそれほど高くなければ、切除と同様にラジオ波も効果の高い治療とされています」
しかし、ラジオ波にも適応が難しいケースもある。一見おとなしそうでも、血管の中に浸潤*しやすいがんなどは、ラジオ波ではなかなかうまく治療できない。がんがどの場所にできているかも重要だ。肝臓の表面にできたがんの場合、ラジオ波で焼灼するとがんが回りの臓器に飛び散ったり、ほかの臓器を傷つけたりすることもある。胆管のそばにできたがんも焼灼が難しい。
なお、切除手術とラジオ波の両方が適応という場合、どちらを選択したらいいかについては、現在、大規模な比較試験が行われており、結果待ちとなっている。
*浸潤=がん細胞が周辺の細胞にしみこむように広がっていくこと
肝動脈塞栓術は兵糧攻め作戦
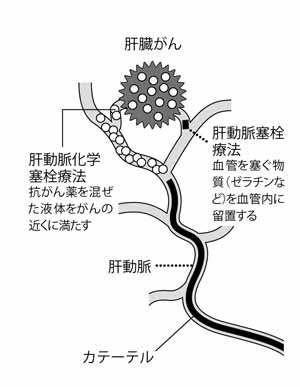
がん細胞に栄養を運んでいる動脈を人工物で詰まらせて、がん細胞を死滅させる治療が肝動脈塞栓療法だ(図7)。
「肝臓は特殊な臓器です。ほかの臓器は動脈から酸素と栄養を受けていますが、肝臓は動脈からだけではなく、門脈という肝臓へ流入するもう1つの血管からも酸素と栄養を受けています。しかし肝臓の中にできたがんが酸素と栄養を受けているのはほとんどが動脈からです。そこで、がん細胞に通じる動脈に薬を流して酸素や栄養を受けるルートを遮断し、がんを死滅に追い込むという治療法です。
ただし、この方法では、がん細胞を100%死滅させられないことが多いといえます。生き残ったがん細胞が再び増殖して、やがてまた大きくなれば、同じ治療をくり返す必要が出てきます」
肝臓に直接薬を注ぐ肝動注化学療法
がんの数が4個以上あって手術ができない、さらに肝機能も悪くてラジオ波や塞栓術も適さないという場合に行われるのが肝動注化学療法だ。肝動脈にカテーテルを入れて、肝臓に直接抗がん薬を注入する。5-FU*やアイエーコール*を単独で使ったり、最近ではインターフェロンと5-FUを併用した方法も行われるようになり、注目されている。
また、肝がんへの効果が初めて明らかになった薬剤として、分子標的薬ネクサバール*がある。川崎さんはこう語る。
「肝機能はそれほど悪くなくて、リンパ節や肺、骨などに転移を起こして、手術やラジオ波焼灼術や肝動脈塞栓術ができないという場合に、ネクサバールを使用します。我々が使用した印象としては、ごくまれに効く人がいるという程度です。その割には、皮膚や消化管、呼吸器などに副作用が出るため、使うには注意が必要です」
*5-FU=一般名フルオロウラシル *アイエーコール=一般名シスプラチン *ネクサバール=一般名ソラフェニブ
移植という選択肢も
肝障害度がCと悪く、それでもがんの数が2~3個、大きさも3cm以下(1個の場合は5cm以下)で、65歳以下なら肝移植が推奨される。
肝臓そのものを取り替えるため、がんを完全に取り除くことになり、その意味では理想的な治療法といえるが、問題も多い。切除手術の死亡率が0.8%にすぎないのに対して、移植による死亡率は10%を超えるという。
それに日本の場合、年間約500例行われる移植のほとんどは生体肝移植。欧米では脳死肝移植が主流だが、日本では2010年に脳死移植法が改正されて、本人の同意がなくても家族の同意だけで臓器提供できるよう条件が緩められたものの、かつて年間7、8例にすぎなかった移植件数がようやく40例ほどまで増えたにすぎない。
そこで川崎さんは次のようにアドバイスする。
「移植するケースはごく一部ですが、たとえば40歳ぐらいでがんができて、42歳で再発したという場合、肝臓の外への転移がなく、がんも2個ぐらいというなら、移植という選択肢も十分ありえます。なぜなら、その人にはこれから長い将来があるからです。でも、70歳、80歳の人でしたら考え方は違ってくるでしょう。肝臓の機能がどれくらい低下しているのか、がんの大きさや数、できた場所、全身状態を十分考慮して、経験のある専門医に話を聞き、ご自分に合った治療法を選ぶのがいいと思います」
同じカテゴリーの最新記事
- 免疫チェックポイント阻害薬の2剤併用療法が登場 肝細胞がんの最新動向と薬物療法最前線
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 高齢の肝細胞がん患者さんに朗報! 陽子線治療の有効性が示された
- 手術やラジオ波治療ができなくてもあきらめない 難治性の肝細胞がんに対するナノナイフ治療(IRE)
- 高い治療効果が期待できる 切除不能・進行肝細胞がんの最新化学療法
- ラジオ波の利点はがんをくり抜き、何度でも 再発進行肝細胞がんと転移性肝がんの治療にもラジオ波焼灼療法が有望
- 治療選択の拡がりが期待される 肝細胞がんの1次治療に、約9年ぶりに新薬登場!
- 進行肝がんに対するネクサバールのマネジメント
- 手術ができれば根治も!肝内胆管がんの治療法


