放射線治療は化学療法との組み合わせで手術と遜色ない成果 肺がん放射線治療の最新情報
3次元放射線治療計画で正確に照射部位を決める
放射線治療では、X線検査やCT検査で撮影して得られた画像をもとに、照射する部位や範囲、方向、線量、回数を決め、「放射線治療計画」を立てる。現在、多くは3次元表示が可能なコンピュータを用いて、さまざまな角度から検討し、最適な照射部位を決定する「3次元放射線治療計画」が実施されている。
「肺のある1点を、いろんな方向から串刺しにするようなイメージです。がんのある場所は人それぞれですので、病変の位置を正確に把握して、照射部位は病巣をはずさないように定めます。多量の放射線を安全に照射できるようになった背景にはこのような画像診断の進歩があるのです」
気管支や血管に放射線の影響が及ぶと、喀血などの晩期障害が出現してくる恐れもある。そのため、がんの大きさが同じでも、がんのある場所によっては、治療が困難になることもある。がんが肺の端のほうにあるよりも、肺の入り口付近にあるほうが難しい。
「玄関をつぶすと家の中に入れなくなるように、肺の入り口である肺門に多量の放射線を当てると片肺が全部つぶれてしまう危険があります。重要な臓器を避けて照射しなくてはならないので、周囲の正常組織との位置関係を的確に把握するにも役立ちます。また、肺は呼吸によって動きますから、正確に当てるためにはそれなりの工夫が必要です。息を止めたときに照射したり、マーカーを入れてそこにきたときだけビームをあてるなど照射技術は2000年前後から非常に進歩してきました」
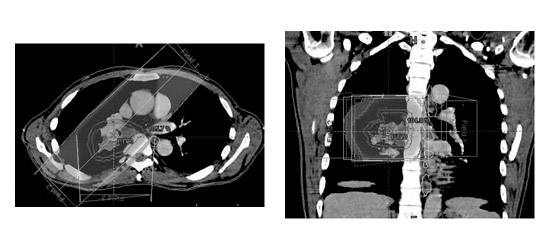
3次元表示可能なコンピュータを用いて非小細胞肺がんの治療を行う3次元照射
最近では全身のがんを発見しやすいPETという最新装置を導入している施設もある。近畿大学病院でも、PET/CTという装置によって照射部位を決めることもある(PET/CTシミュレーション)。西村さんが編集に携わった『放射線治療計画ガイドライン2008年度版』では、3次元放射線治療計画に対応するようなものに改定されたという。
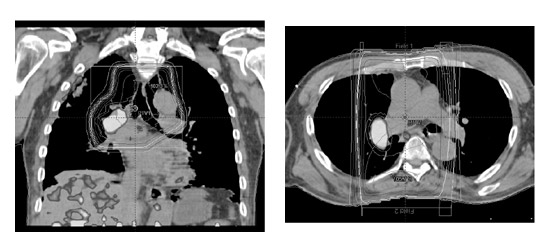
PET/CT装置の画像をもとに、小細胞肺がんの照射部位を決める(PET/CTシュミレーション)
放射線と抗がん剤同時併用の化学放射線療法の進歩
遠隔転移がなく、がんが局所にとどまっている3期の非小細胞肺がんでは、放射線治療と抗がん剤の同時併用(化学放射線療法)が、もっとも有効とされている。
「放射線治療と化学療法を同時にするのと、先に化学療法をしてから放射線治療をするというランダム化比較試験が行われました。その結果、同時に併用するのがいいという結果がでたのです」
照射する総線量は60グレイ程度。それに抗がん剤治療を併用するのだが、抗がん剤ならどれでもよいかというとそうではない。
多くの抗がん剤は放射線の効果を増強する。この増強効果はがん細胞にも正常組織にもみられる。ということは、がん細胞に多少の効果はあるけれど正常細胞への増強影響がより大きいというような薬は使いにくい。
そこで放射線との相性がよい抗がん剤として選び出されたのがシスプラチン(商品名ブリプラチンまたはランダ)だ。
「シスプラチンは、それ自体がんに効果の高い抗がん剤ですが、放射線のがんに対する効果を選択的に増強するという特徴のある薬です。がん細胞への効果と正常細胞への影響とのバランスがよい、いわば、放射線との相性がいい抗がん剤です」
リンパ節などに転移があり手術ができない場合、放射線単独で治療した80年代で5パーセントくらいだった5年生存率が、化学放射線療法の普及によって最近では15パーセントへと確実に伸びてきている。
小細胞肺がん生存率も向上脳転移の予防にも照射する
小細胞肺がんで放射線治療の適応になるのは、がんが片方の肺の胸郭から鎖骨上リンパ節までにとどまっている、遠隔の臓器に転移のない限局型と呼ばれるがんだ。
ただ、小細胞肺がんは、目に見えないような小さながんが全身に転移している可能性も高いため、抗がん剤を併用する化学放射線療法が効果的だ。
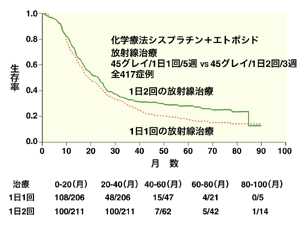
使われる抗がん剤は、小細胞肺がんに有効で、放射線の作用を増強する効果をもつとされるシスプラチンやラステット(一般名エトポシド)。照射方法は「加速過分割照射」といわれる、放射線を1回あたり1.5グレイ、1日に朝夕2回照射するやり方だ。1日3グレイを3週間、合計で45グレイと、総量は少ないが短期間で照射するため効果は優れている。
「照射期間を短期化すると、照射中がん細胞の増殖を抑えられるのです。がん細胞の増殖の早い小細胞肺がんでは、通常の照射方法で5週間行うよりも、加速過分割照射で3週間行うほうが、治療成績がいいのです」
また小細胞肺がんがやっかいなのは、脳転移が非常に多いことだ。ところが、抗がん剤は、脳への関門として血液脳関門と呼ばれる関所があり、血流に乗って脳へ届くことを阻止されてしまう。そこで、化学放射線療法で良好な結果が得られたら、予防的な全脳照射(脳全体に放射線をかける)を行い、脳転移を防ぐという方法をとるのが得策だ。
「初期治療に引き続き、脳へ1回2.5グレイを10~12回、合計25~30グレイ照射するのです。これは、脳転移への抑制効果のみならず、生存率の向上にもつながることが明らかになっています」
小細胞肺がんは、がん細胞の増殖が早く、予後が悪い肺がんとして知られてきたが、このような適切な化学放射線療法により、5年生存率は25パーセント程度にまで伸びた。
「手術できないといわれてもがっかりせず、前向きに治療を受けてほしいですね。放射線治療は、がんを治す治療であるということを知っていただきたいのです」と西村さんは強調する。
放射線治療で今後期待されること
放射線治療は、肺がんの根治的治療のほかに、骨や脳に転移のある場合などの症状緩和にも適している。
たとえば、胸の上にある大きな静脈が、がん細胞に侵されると手や顔がむくんでくる「上大静脈症候群」が起こってくる。こういった症状の除去には緩和的な照射が有効だ。
抗がん剤の効果が低い脳転移には、多くの場合、放射線治療が第1選択となる。また、激しい痛みを伴う骨転移では、緩和的照射によって痛みを取ることで生活がずいぶん楽になり、抗がん剤治療なども受けやすくなる。肺がんの放射線治療では、今後2つの方向性に期待が寄せられていると、西村さんは指摘する。1つは照射できる線量をアップさせることだ。
「ただ単に線量をあげても副作用が強くなるだけ。そこで大事なのは、がんのあるところだけに放射線の狙いを定めていく。そうすると70グレイ以上の大線量を安全に当てられるようになるかもしれません」
もう1つは、新しい抗がん剤や分子標的薬と放射線との併用という方法である。
「肺がんの場合は転移が多く、局所療法である放射線だけで完治できるのは少ないかもしれません。そこで大切なのは放射線治療と化学療法を上手く組み合わせていくことです。より大きな効果を上げるために新しい抗がん剤との組み合わせを模索していく。今、シスプラチン以外に新しい抗がん剤が出てきていますし、分子標的薬を用いるという新しい可能性も出てきて道が開けています」
同じカテゴリーの最新記事
- 腹部からアプローチする究極の低侵襲手術 肺がんのロボット手術がここまで進化!
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 高齢者や合併症のある患者、手術を希望しない患者にも有効 体幹部定位放射線治療(SBRT)が肺がん術後再発への新たな選択肢に
- 群馬県で投与第1号の肺がん患者 肺がん情報を集め、主治医にオプジーボ治療を懇願する
- 体力が落ちてからでは遅い! 肺がんとわかったときから始める食事療法と栄養管理
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 初となる治療薬登場の可能性 肺がんに対するがん悪液質対策


