これだけは知っておきたい肺がんの基礎知識 自分のがんはどんながんなのか、まずはそこを把握することが重要
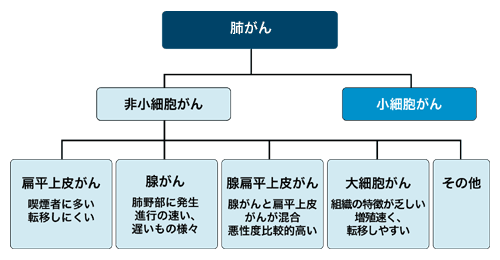
肺がんの種類は多彩さらに混合型もある
ところで、自分(や家族)に適した肺がん治療を受けるためには、当然、自分(や家族)のがんの種類と病期を知っている必要があります。肺がんにはどんな種類があるのか、病期はどのように分けられているか、簡単に説明しましょう。
肺がんは大きく分けて2種類あります。非小細胞がんと小細胞がんです。非小細胞がんはさらに腺がん、扁平上皮がん、腺扁平上皮がん、大細胞がんなどに大別され、日本では腺がん、扁平上皮がんの発生率が肺がん全体の80パーセント以上を占めています。
一般に、小細胞肺がんは全体の10~15パーセントと少数派ですが、進行が早くとても転移しやすいがんです。いわば、タチが悪いわけですが、そのかわり、抗がん剤や放射線治療がよく効くことでも知られています。
一方、非小細胞がんは性質がさまざまです。たとえば、扁平上皮がんは比較的転移しにくいですし、大細胞がんは非小細胞がんの中では悪性度が高いことで知られています。腺がんはさらに高分化・中分化・低分化に分けられていて、高分化腺がんは進行がゆっくりですが、低分化腺がんは進行が早いなど、それぞれ個性が違っています。先ほどお話しした「すりガラスのようにCTに映るがん」は、腺がんの中の高分化がんであることがほとんどです。
さらに、意外に知られていませんが、いろいろなタイプのがんが混じった混合型の肺がんも少なくありません。中には小細胞がんと非小細胞がんが入り混じっているケースもあります。ですから、どのタイプのがんか正確な診断をつけるのは、医師にとってもなかなかむずかしいことなのです。
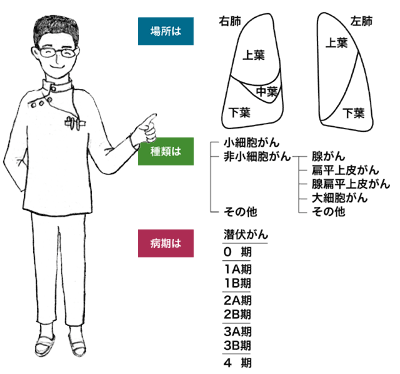
病期ですが、非小細胞がんは通常のがんと同じように、1A期~4期に分けられています。また、たんの中にがん細胞が見つかっているのに、病巣が見つからない超早期の「潜伏がん」、がんが空気の通り道をおおう細胞層のごく浅い一部にだけ認められる「0期」などの分類もあります。
これに対して、小細胞がんは限局型と進展型の2つに大別されています。限局型は名前のとおり、がんが片側の肺と胸部にとどまっている(限局している)状態で、非小細胞がんの1A期~3B期にあたります。進展型はほかの臓器に転移が見られる状態で、4期にあたります。
手術できるときは手術。抗がん剤と放射線の併用も
肺がんの治療はがんの種類と病期、それに年齢や体力、退院後の生活などを考慮して決定されます。ほかのがんと同じく、手術(外科療法)、抗がん剤(化学療法)、放射線治療のどれか、あるいは組み合わせで行われますが、基本は手術による病巣部の切除です。病巣部が限定されていて、しかも、そのすべてを切除できる場合には、第1選択として手術が行われます。
けれども、がんが全身に広がっている可能性が高い場合には、手術ではなく、抗がん剤と放射線、あるいはそれらの併用療法などが選択されることもあります。抗がん剤は全身に効くため、ほかの臓器に転移したがんや、画像では確認できない小さな転移病巣も叩けると考えられています。また、放射線はがんの部位に照射することで病巣を叩き、がんの活動を抑制することができると考えられています。
治療の実際を、がんの種類と病期別に見てみましょう。
たとえば、非小細胞がんは早期発見、早期手術を基本に、病期に応じた治療を行います。非小細胞がんの1期、2期は手術で病巣をとります。3A期は手術するかしないか、ケースによって分かれます。5年生存率が2割前後なので、ここまでなら手術できるのではというのが、医師としての感覚です。1B期以上では、術後に抗がん剤(化学)療法を行います。全身に散らばっている可能性の高いがん細胞を叩き、再発の危険を減らすためです。ただし、化学療法を受けた方のおおむね10人に1人くらいでしか、このような効果が期待できませんので、必ず行わなくてはいけないという性格のものではありません。
他方、3B期、4期については、原則として手術を行わず、主体は抗がん剤療法です。抗がん剤でがんの活動を抑えると、生存期間が少し延びること、症状をやわらげられることが期待されるためです。一部の患者さんについては、がんの病巣への放射線治療を併用することもあります。
一方、小細胞がんは、診断がついた時点で転移していることが多いため、手術が行われるのはごく早期の症例に限られます。リンパ節に転移があれば、まず手術は行わず、抗がん剤+放射線の併用療法を行います。前述したように、悪性度が高いわりに抗がん剤も放射線もよく効くがんであることも、その理由です。治療成績が変わらないのであれば、手術によって体にダメージを与えることはむしろ好ましくない、ということです。
| 合併症 | 起こりやすい時期 | 病状 |
|---|---|---|
| 肺炎 | 術後1週間くらいまで | 術後、肺に痰がたまりやすく、たまった痰に細菌が感染して起こる。痰が出ないときは気管切開も |
| 出血 | 術後24時間以内 | 再度外科的に止血する必要 |
| 肺ろう | 手術直後から | 肺についた傷から空気が漏れる。喫煙者要注意。普通は1週間ほどで治る |
| 膿胸 | 術後1週間以降 | 細菌が胸に入り込んで化膿し、膿がたまる状態。治るのに時間を要し、命に関わることも |
| 気管支断端ろう | 術後1週間以内 | 気管支の切り口がうまく閉じなくて開いてしまう。しばしば膿胸を伴い、危険 |
| さ声 | 手術直後から | 声帯やのどの動きを司る神経に傷がついて声がかれる。肺炎の原因になることも |
| 乳び胸 | 術後1~3日 | 脂肪分の通り道である胸の中の管(胸管)などを傷つけ、脂肪が漏れ出てくる。普通は1週間ほどで治る |
| 横隔神経麻痺 | 手術直後から | 横隔膜の動きを司る神経を傷つけると横隔膜が麻痺し、呼吸がしにくくなる |
| 肺塞栓 | 術後から3日ほど | 手術後は血液が固まりやすく、この塊が心臓から肺への血管を塞ぐ。肺機能が急低下、即死することも |
同じカテゴリーの最新記事
- 腹部からアプローチする究極の低侵襲手術 肺がんのロボット手術がここまで進化!
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 高齢者や合併症のある患者、手術を希望しない患者にも有効 体幹部定位放射線治療(SBRT)が肺がん術後再発への新たな選択肢に
- 群馬県で投与第1号の肺がん患者 肺がん情報を集め、主治医にオプジーボ治療を懇願する
- 体力が落ちてからでは遅い! 肺がんとわかったときから始める食事療法と栄養管理
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 初となる治療薬登場の可能性 肺がんに対するがん悪液質対策


