渡辺亨チームが医療サポートする:早期肺がん編
経口抗がん剤を携えて、上海での単身赴任生活が始まった
的確、迅速な対応をもたらすクリニカルパス
山本信之さん・大出泰久さんのお話
*1 クリニカルパス
クリニカルパスは根拠に基づき標準的な治療の進め方を示した計画表です。これにより毎日の治療目標の達成度をチェックしながら治療を進めることができるため、異常な事態が起こったらすぐに発見し対応することができます。
もちろん病状や回復力には個人差があるので、必ずしもクリニカルパス通りに進まない場合も出てきます。そうした場合は、薬を追加したり、処置を延長したりしなければなりません。また、反対に回復力が早い場合は、予定より早く退院になったり治療終了になる場合もあります。標準治療が示されているからこそ、その人の病状に応じて無理なく治療を進めていくことができるのです。
多くの病院で、クリニカルパスは電子カルテシステムによって管理されるようになってきました。そのため、検査予約や薬の処方、食事などのオーダー内容と検査データや患者さんの病状などをひと目で確認できます。クリニカルパスにより、医師だけでなく看護師、薬剤師、検査技師がこれら診療情報を共有できるので、より的確で迅速な対応ができるようになり、医療の質の向上に結びついています。
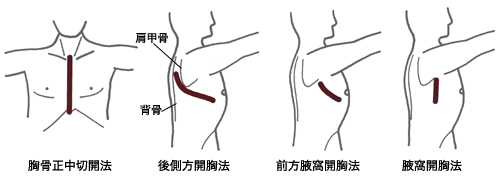
*2 肺がん手術の術式
肺がんの手術では、がんの部位や大きさ、リンパ節転移の有無によって次のような術式によって、切開が行われることになります。
| 胸腔鏡下手術 | 2~3箇所に約1~3センチの傷と5~8センチの小さな傷 |
| 小開胸 | 肋間に沿った6~10センチの傷 胸腔鏡を併用しできるだけ小さな切開で行います |
| 腋窩開胸法 | 脇の下の縦約10センチの傷 |
| 前方腋窩開胸法 | 脇の下から乳頭下部の約15センチの傷 |
| 後側方開胸法 | 肩甲骨と背骨の間から乳頭下部にかけての傷(肋骨を一部切除する) |
| 胸骨正中切開法 | 正中部の喉の下からみぞおちまでの傷 |
*3 手術の合併症
万全の準備と最善の麻酔、手術を行っていても、わずかな確率で次に示すような合併症が起こることがあります。
まず致死的また回復不可能な合併症として、麻酔や麻酔薬によるアレルギー反応のためのショック、手術中の大量出血、肺動脈に血栓(血のかたまり)が詰まっておこる肺梗塞、心筋梗塞、脳梗塞、脳出血などがあります。手術前の検査、予防の投薬、肺梗塞予防の足につける装具を使用するなどにより、これらの予防をはかります。
手術後に起こるかもしれない合併症としては、手術後の出血、肺炎、無気肺(痰で気管支が閉塞し一部の肺が膨らまない状態)、肺梗塞、肺からの空気漏れ、気管支ろう(気管支の切断端の傷がつかずに穴があいた状態)、嗄声(声がれ)、乳び胸(リンパ漏れ)、膿胸(胸腔内に膿がたまった状態)、創感染などがあげられます。これらが起こったとしても、輸血や気管支内視鏡、洗浄などの処置で回復することがほとんどですが、場合によっては再手術を必要とすることがあります。
また不整脈、心不全、腎不全、肝障害、胃潰瘍、腸炎など手術のストレスや薬の副作用でおこる合併症もあります。これらの合併症は、糖尿病、心臓病、高血圧、肝臓、腎臓病などの基礎疾患がある場合は、それぞれに関係する合併症のおこる頻度は高くなります。もちろん合併症が起きた場合は、すぐに適切な処置が施されます。
また、肺を切除した結果、息切れや咳、痰の排出などがしばらく続くことがあり、また、半年から1年ほどの間、時に創部痛が一時的に起こることがあります。投薬などの処置でできるだけこれらの不快な症状がなくなるようにはかります。しかし、長く残る症状もあり、手術後はライフスタイルを変える必要のある場合がまれにあります。
手術に抗がん剤を加えたほうが生存率向上
山本信之さん・大出泰久さんのお話
*4 肺がんの術後5年生存率
| 1a期 1b期 | 79.2% 60.1% |
| 2a期 2b期 | 58.6% 42.2% |
| 3a期 3b期 | 28.4% 20.0% |
| 4期 | 19.3% |
肺がんを切除した場合、腫瘍の大きさが3センチ以下で、リンパ節転移がない1a期の5年生存率は約80パーセントです。腫瘍の大きさが3センチを超えていて、リンパ節転移がない1b期は5年生存率は約60パーセントと、同じ1期でもかなり治療成績が異なります。また、2a期以降の5年生存率は下の表のように示されています。ただし、患者さんの全身状態を示すPS(パフォーマンス・ステータス)や体重の減り方(食事が取れるかどうか)、性別(女性のほうが良い)などの条件によって、予後(生存の見通し)は大きく違ってきます。
*5 UFT
UFTは細胞の遺伝情報を持つDNAが作られるのを妨害して、がん細胞の分裂増殖をおさえる作用を持つ「代謝拮抗薬」と呼ばれる薬です。
主成分のテガフールは肝臓で基本的な抗がん剤として知られるフルオロウラシルに変換されてから効果を発揮するので、「プロドラッグ」と呼ばれます。もう1つの配合成分のウラシルは、フルオロウラシルが分解されるのをおさえ、その抗がん作用を増強する役目をします。体内で抗がん作用を持つ薬に変わるために、副作用が小さいのが特徴です。ただし、進行した肺がんには効果が乏しいことがわかっています。
*6 肺がんの術後補助抗がん剤療法
肺がんは、手術を行っても約半数の患者さんでは手術後に再発を来たします。この場合、大多数は遠隔転移で再発するため、術後抗がん剤療法を追加することによって治療成績を改善させる試みが行われてきました。しかし、これまでは手術後の抗がん剤治療は、生存率の向上など有効性が確かめられた研究が少なく、否定的な意見が多かったのです。
ところが、ここ1、2年で、1b期や2期の肺がん患者に対して手術後に抗がん剤を使う術後補助療法の有効性が国際的に話題になっています。手術単独に比べ生存率が上がるとの大規模臨床試験の結果が、日本を含む各国で相次いで明らかになりました。
1期肺腺がんの患者さんで、がんを完全に手術で取り除くことができた979人を対象にして、UFTを術後2年間内服した患者さんの群と、手術のみで経過観察された患者さんの群の経過を比較した臨床試験の例があります。手術後の5年生存率はUFT群が87.9パーセント、経過観察群が85.4パーセントでした。その差は2.5パーセントで、UFT群の治療成績が経過観察群のそれより良い結果が得られています。
しかし、この試験の細かい分析では、1a期の患者さんではUFT群の5年生存率が89パーセント、経過観察群のそれが90パーセントであり、生存率に差は認めていません。ところが、1b期になると、経過観察群の5年生存率が73.5パーセントであるのに対し、UFT群ではそれが84.9パーセントに上昇しています。すなわち1b期の肺腺がんの患者さんではUFTを内服することで5年生存率が約11パーセント改善することになります。
こうした報告を受けて日本肺癌学会は治療ガイドラインの改定を進めており、改定版では、術後抗がん剤療法を標準的な治療法として勧めるよう変更する予定です。
*7 UFT以外の術後補助抗がん剤療法

タキソールとパラプラチン
プラチナ(白金)系と呼ばれる抗がん剤とそれ以外の新しく登場した抗がん剤を組み合わせる2剤併用が主に行われる治療方法です。プラチナ系の抗がん剤としては、パラプラチン(一般名カルボプラチン)やランダまたはブリプラチン(一般名シスプラチン)などがあります。これらの2剤併用療法の中で、術後に使用することで延命効果が改善することが現時点で報告されているのは、パラプラチンとタキソール(一般名パクリタキセル)の併用もしくはランダまたはブリプラチンとナベルビン(一般名ビノレルビン)の併用療法です。これらの薬の投与は点滴で行われ、3~4週間を1コースとして、4コースにわたって行われるのが普通です。
*8 UFTの副作用
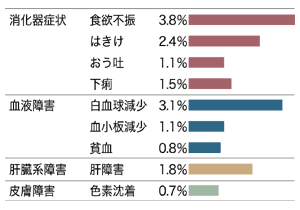
UFTは重い副作用はめったにありませんが、吐き気や嘔吐、下痢、口内炎などの軽い副作用はしばしば出ます。また、抗がん薬に特有な「骨髄抑制」もそれほど重大なものはまれですが、白血球が異常に減少して感染症にかかりやすくなったり、血小板減少により出血を生じることもあります。
こうした症状が出たら、すぐに医師に相談する必要があるために、UFTを持って旅行や出張に出かけるときは、最寄の医療機関を確保しておくことが必要です。
同じカテゴリーの最新記事
- 腹部からアプローチする究極の低侵襲手術 肺がんのロボット手術がここまで進化!
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 高齢者や合併症のある患者、手術を希望しない患者にも有効 体幹部定位放射線治療(SBRT)が肺がん術後再発への新たな選択肢に
- 群馬県で投与第1号の肺がん患者 肺がん情報を集め、主治医にオプジーボ治療を懇願する
- 体力が落ちてからでは遅い! 肺がんとわかったときから始める食事療法と栄養管理
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 初となる治療薬登場の可能性 肺がんに対するがん悪液質対策


