渡辺亨チームが医療サポートする:肺がん編
3B期の進行肺がん、通院しながら化学療法を受けたい
山本信之さんのお話
*1 肺がんの症状
肺がんの患者さんの90パーセントはなんらかの症状がありますが、進行していても症状が出ないということも少なくありません。症状が出る場合は、咳がいちばん多く、また血痰が出ることもあります。肺は全体に胸膜という膜に包まれていますが、がんが浸潤すれば、その場所が痛み出します。 また、食欲不振や体重が減ることもあります。
*2 喫煙習慣との関連
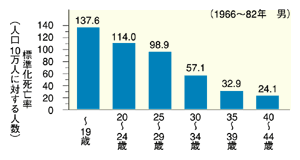
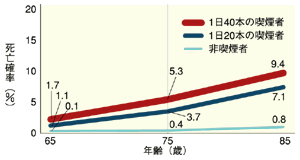
喫煙は肺がん発症の最大の危険因子です。喫煙と肺がんの発症は、明らかに吸う量と相関関係があり、喫煙期間が長ければ長いほど、喫煙本数が多いほど、肺がんになる危険性は高くなります。
喫煙本数と関係なく喫煙者は非喫煙者の10倍肺がんになりやすいといわれており、10年禁煙すると、肺がん発症の危険性はずっと喫煙していた人の約50パーセント程度に低下し、そのまま禁煙を続けると、危険性は低下していくと言われています。
*3 肺がん検診の有効性
「アメリカで、胸部X線検査による肺がん検診の効果が否定された」というのは、検診を受けた患者さんの集団で死亡率が減少しなかったからです。逆に、わが国では、複数の研究で、喀痰の検査とX線撮影が肺がん死を減らす上で有効であるという結果が示されています。実際、肺がん検診で早期がんが見つかる方も少なくありません。私は個人的には、喀痰とX線撮影の検査は、体への負担も小さく、受けておいて損はないと思います。
対照群(4593名):1年毎の上記検査を勧奨(最初に1回だけ)
| 検診群 | 対照群 | |
|---|---|---|
| 肺がん数 | 206名 | 160名 |
| 治癒切除可能率 | 46% | 32% |
| 5年生存率 | 33% | 15% |
| 死亡者数 | 122名(2.6%) | 115名(2.5%) |
[米国の予防サービス特別委員会(1996年)によるがん検診の5段階評価]
B: その検診法の導入を支持する相当な証拠がある。
C: 不充分な証拠しかなく、とり入れるべきだとも、とり入れるべきでないともいえない。
D: その検診を中止することを支持する相当な証拠がある。
E: その検診を中止することを支持する十分な証拠がある。
[この評価基準に基づいた4大臓器のがん検診の評価]
| 乳がん検診(マンモグラフィ併用) | A(十分なデータがある) |
| 大腸がん検診 | B(相当なデータがある) |
| 子宮頸部がん検診 | A(十分なデータがある) |
| 肺がん検診 | D(相当なデータがない) |
*4 肺がんの確定診断
がんの治療は、どんな療法を選ぶにしても、体への負担が大きいものばかりです。ですから、「がんかもしれない」という推測で治療を行うことは、できるだけ避けるべきです。「こういうがんで、こういう状態なので、これくらい体に負担がありますが、この方法がベストと考えられます」とお伝えして、ご本人が納得してはじめて治療に取りかかることができるのです。そのために本当に肺がんか、またどの種類の肺がんかを確定する診断が必要になります。それには生検と言って、組織をとってきて検査する必要があります。
生検には、気管支鏡、経皮肺生検、開胸肺生検などいろいろありますが、いずれも患者さんに負担になります。気管支鏡は、その中では、最も安全性が高くて体に対する負担の少ない方法です。そのため通常は、組織を取ってくる検査として気管支鏡が行われることが多くなります。
ただし、病変の場所によっては、気管支鏡が不向きな所や他の検査のほうが正確に診断を付けられる場合もありますので、どの検査を選択するかは、患者さんの状態、病変のある場所によって、決定されます。
*5 肺がんの病理組織学的分類
肺がんには大きく分けて、腺がん、大細胞がん、扁平上皮がん、小細胞がんの四つの種類があります。このうち日本人に最も多い肺がんは、50パーセント余りを占める腺がんです。腺がんに大細胞がん、扁平上皮がんを加えた三つをまとめて非小細胞がんと呼びます。
これに対して15~20パーセントを占める小細胞がんは、非小細胞がんとはまったく違う姿をしているのです。小細胞がんは進行が早いけれど抗がん剤がよく効き、非小細胞がんはそれに比べれば進行が遅いけれど、抗がん剤はあまり効かないという特徴があります。
喀痰の検査では肺がんであるとわかっても、どの種類の肺がんかを知ることができない場合があるのです。そこで、組織をとってきて検査する生検が必要になるのです。
*6 手術の適応
肺がんで手術ができる病期は、3A期までです。3A期は、遠くの臓器への転移はありませんが、縦隔リンパ節に転移を来たした時期です。縦隔リンパ節転移が肺がんのある側にとどまっていれば手術の意味はあると考えられます。しかし、肺がんのある反対側まで転移していれば、すでに目に見えない小さな転移が、全身に広がっていると考えられ、手術は難しくなります。同じ3A期であっても、手術可能な患者さんと手術不可能な患者さんはここで分かれるのです。
*7 放射線治療の適応
放射線治療と化学療法を組み合わせると治療効果が高くなることがわかっています。しかし、貯まっている胸水にがん細胞が見られるということは、体の動きに従って水が動き、胸全体にがんが散らばるという状態です。放射線治療は片側の肺全体に照射することは、それ自体が致命的になってしまうので、不可能です。胸に水が貯まっていて、その水の中にがん細胞があるような状況では、化学療法単独の治療の選択になります。
*8 レーザー療法や重粒子線照射法陽子線照射法の適応
肺がんのレーザー療法は、ごく早期で、がんが気管や気管支の中にとどまっている場合に有効です。重粒子線照射法や陽子線照射法は、肺の中に小さな肺がんがあって切除手術を行うと体への負担が大きくなりすぎる高齢者などの症例が向いています。
いずれも、がんが進行していることによって、手術の適応ではないと判断されている患者さんには、できる療法ではありません。
*9 通院による化学療法
近年、肺がんの化学療法も進歩してきており、その副作用対策もとられてきております。そのため、通院による治療も可能な状況となってきております。実際外来で治療を行っている施設もあるし、そのための方法も考えられています。
ただし、化学療法は強い治療なので、副作用のリスクが小さくありません。静岡がんセンターの呼吸器内科では、外来の治療を希望される患者さんも、治療開始時だけは入院していただくようお勧めする場合があります。それで大きな問題がないことを確認した上で外来で治療を行っております。最初から外来での治療を希望される患者さんには、多少のリスクを覚悟の上で、そのようにしていただいています。また、ご高齢などの理由で通常より副作用の軽い治療となる患者さんでは、最初から外来で治療を行うこともあります。
同じカテゴリーの最新記事
- 腹部からアプローチする究極の低侵襲手術 肺がんのロボット手術がここまで進化!
- 肝がんだけでなく肺・腎臓・骨のがんも保険治療できる 体への負担が少なく抗腫瘍効果が高いラジオ波焼灼術
- 肺がんに対する免疫チェックポイント阻害薬の治療効果は腸内細菌が関係!
- 高齢者や合併症のある患者、手術を希望しない患者にも有効 体幹部定位放射線治療(SBRT)が肺がん術後再発への新たな選択肢に
- 群馬県で投与第1号の肺がん患者 肺がん情報を集め、主治医にオプジーボ治療を懇願する
- 体力が落ちてからでは遅い! 肺がんとわかったときから始める食事療法と栄養管理
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 初となる治療薬登場の可能性 肺がんに対するがん悪液質対策


