遺伝子レベル・組織レベルでがんを知り、より効果的な治療を探る 遺伝子変異の解明と新薬の登場で、肺がん「個別化治療」の幕開け
遺伝子検査によって副作用を回避
EGFRという遺伝子変異のある症例だけは、これまでの治療とは違う戦略をとらなくてはいけないことがはっきりしました。イレッサがその初回治療で使用される薬剤の1つのオプションになりました。あるいは初回に従来の抗がん剤を使い、その後に上皮成長因子受容体チロシンキナーゼ阻害剤(EGFR阻害剤:EGFR-TKI=イレッサ、タルセバ)を使う選択肢もあります。どちらを先に使っても、生存期間は変わりません。
ただし、どちらの臨床試験でも、イレッサを先に服用することによって、抗がん剤を先に使う場合よりも無増悪生存期間が約2倍長くなることがわかりました。体力のある初回治療に抗がん剤を用いるべきだという考え方もありますが、私は、イレッサを先に使うべきだと考えています。がん治療の場合、がんの増殖が早くて、2回目の治療が受けられないことがあるからです。それを思うと、QOL(生活の質)を保ち、悪くなるまでに楽しい日々を長く送れるほうがよいと考えます。
イレッサはアジアでしか使えません。アメリカやヨーロッパでは、同じEGFR阻害剤というくくりに入るタルセバ(一般名エルロチニブ)が主流になっています。日本では、タルセバが保険の関係で2回目以降の治療にしか使えません。初回であればイレッサ、2回目はイレッサかタルセバという選択肢があります。イレッサやタルセバを使うことで、生存期間を延ばすことは間違いありません。
ただし、イレッサが効かなくなったときにタルセバが効くかどうかは、証明されていません。
遺伝子変異を調べる検査には、コストがかかりますが、検査結果によって、遺伝子変異がなければイレッサを使用しない、という選択ができ、無駄な治療を受けなくて済みます。トータルすれば、薬代が安くなるというメリットがあります。
また、イレッサの副作用のうち重篤な間質性肺炎(*)は、これまでどちらかと言うと、喫煙者や男性など、イレッサが効きにくい人たちに多いと言われていました。遺伝子を調べることで、副作用のリスクを回避できる可能性が高まりました。
*間質性肺炎=炎症が主に肺胞壁(間質)に起こる疾患。非常に致命的であると同時に治療も難しい
非扁平上皮がんへの個別化治療
もう1つの個別化治療は、がんの組織型によるものです。
非小細胞がんのうち、非扁平上皮がんに個別化治療を行えるようになってきました。扁平上皮がんに対しては、従来のシスプラチンを含む2剤併用療法でいいと考えられています。
非扁平上皮がんには、2009年に承認された抗がん剤のアリムタ(一般名ペメトレキセド)が非常によく効くことがわかりました。また、2009年11月に承認されました分子標的治療薬、血管新生阻害剤(*)であるアバスチン(一般名ベバシズマブ)も有効性が証明されています。この2つの薬が、今後、肺がん治療において非常に大きな役割を果たすものとされています。
ヨーロッパでは、非小細胞肺がんの人にアリムタを用いた臨床試験が行われました。これは、シスプラチンとアリムタの2剤併用が、これまでの標準的治療である「シスプラチン+ジェムザール(一般名ゲムシタビン)」と同等以上であることを証明する試験です。
その結果、2つの治療法の曲線がほぼ重なり、「同等である」とわかりました。
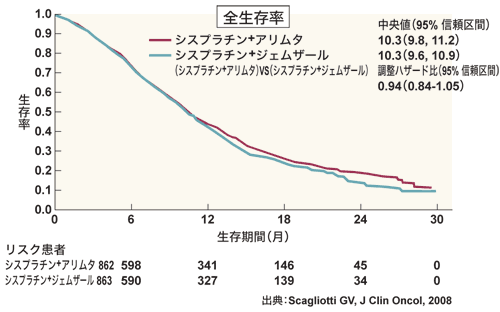
シスプラチンとアリムタの2剤併用が、これまでの標準的治療、シスプラチン+ジェムザールと同等以上であることが証明された
さらにサブセット解析で、非扁平上皮がんに対しては、アリムタを使用した群のほうが従来の治療法よりも優れていることも判明しました。
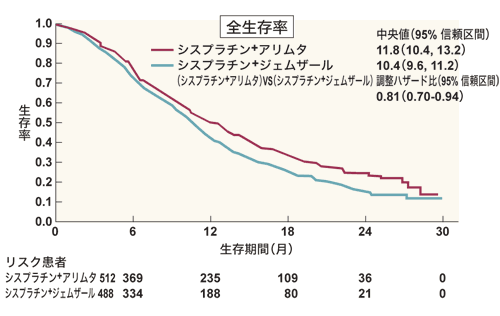
非扁平上皮がんにアリムタを使用した群のほうが従来の治療法よりも優れていた
実はその他にもたくさんアリムタの臨床試験が行われてきましたが、非扁平上皮がんにはアリムタが一定して非常によく効くことが示されていました。これまでシスプラチンとジェムザールの組み合わせに勝る薬はありませんでしたので、2009年は、アリムタが非扁平上皮がんにとってキーの薬になったことが認識された年と言えます。
ただし、非扁平上皮がんにアリムタが効くというのは、まだ大まかな話です。おそらくアリムタに効く遺伝子や分子マーカーが存在していると私は思います。近い将来、それらがわかる日が来るのではないでしょうか。
アバスチンに関しては、「カルボプラチン+タキソール+アバスチン」の3剤を併用した試験がアメリカで行われ、初回治療では明らかにアバスチンを使った群の成績がよかったです。日本においても、初回治療で抗がん剤と併用する形で使われていくでしょう。
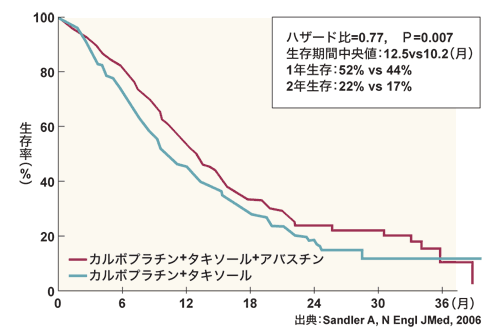
カルボプラチン+タキソールにアバスチンを加えた群が生存期間で優れていた
つまり非扁平上皮がんには今後、プラチナ製剤とアリムタ、アバスチンの3剤併用が基本となると思われます。
*血管新生阻害剤=悪性腫瘍を支える血管の新生を促す血管内皮増殖因子(VEGF)という物質を阻害し、抗がん効果を得る薬剤
遺伝子検査の定着が今後の課題
今後の課題として、遺伝子変異の検査を定着させることです。EGFRの遺伝子変異検査が保険適用になったことで、かなり普及してきてはいますが、まだ専門医レベルの話です。一般の病院でも定着するようにすることが重要です。
さらに、未知の遺伝子変異の追求も重要です。EGFRの遺伝子変異がやっと1つわかった段階です。まだまだ同じような、発がんにかかわる遺伝子変異があるはずです。このような遺伝子の変化がわかれば、それをターゲットにした治療法、治療薬の開発もおのずと進むと思われるからです。
そして、このように開発された新しい個別化治療に従来の治療をどう組み合わせていくかも重要になるでしょう。
同じカテゴリーの最新記事
- 手術後の再発予防に加え、Ⅲ期の放射線化学療法後にも EGFR変異陽性肺がんタグリッソの治療対象さらに広がる!
- 有効な分子標的薬がなかったEGFRエクソン20挿入変異陽性肺がんに ついに承認された二重特異性抗体薬ライブリバント
- 薬物療法の進歩で対象となる患者が増えている! 非小細胞肺がん4期からのサルベージ手術
- 薬物療法は術前か、それとも術後か 切除可能な非小細胞肺がん
- Ⅳ期でも治癒の可能性が3割も! 切除不能非小細胞肺がんの最新治療
- 肺がん治療の最新トピックス 手術から分子標的薬、免疫チェックポイント阻害薬まで
- 遺伝子変異を調べて個別化の最先端を行く肺がん治療 非小細胞肺がんのMET遺伝子変異に新薬登場
- 分子標的薬の使う順番の検討や併用が今後の課題 さらに進化している進行非小細胞肺がんの最新化学療法
- 肺がんⅢ期の化学放射線療法後にイミフィンジが効果 放射線副作用の肺臓炎をいかに抑えるかが重要
- 体重減少・食欲改善の切り札、今年いよいよ国内承認か がん悪液質初の治療薬として期待高まるアナモレリン


