渡辺亨チームが医療サポートする:膵臓がん編
渡辺亨チームが医療サポートする:膵臓がん編―1
石井浩さんのお話
*1 黄疸
黄疸は、血液中の胆汁色素ビリルビンのレベルが異常に高くなる現象で、皮膚や白目が黄色く変色する症状が現れます。紅茶色の尿が出るのも黄疸の症状の1つです。ビリルビンは赤血球の中の酸素を運ぶ成分であるヘモグロビンの廃棄物として生成され、肝臓に運ばれ、胆汁の成分として腸管に排泄されます。もしこの排泄が妨げられると過剰なビリルビンが血液に入って、黄疸が現れることになるのです。肝臓や、胆管が胆石や膵臓のがんなどで塞がれること(閉塞)が黄疸の原因になります。胆管が塞がれ、拡張している様子は腹部超音波検査で容易に観察できます。
ところで、プライマリーケアの施設などでは、黄疸を発見すると、あわてて黄疸をとる治療(減黄治療)を行ってしまいがちです。
しかし、もし膵臓がんが黄疸の原因になっているとしたら、減黄治療をしたために、あとのがんの検査や治療が非常にやりにくくなることがあります。発熱や疝痛発作などの胆石による急性症状がなく、当初から膵臓がんが疑われるような黄疸の患者さんは、黄疸をとる治療の前にがん専門病院でセカンドオピニオンを受けるようにするとよいと思います。
*2 ビリルビン値
血中総ビリルビンの基準範囲は1.0ミリグラム/デシリットル以下、直接ビリルビンの基準範囲は0.4ミリグラム/デシリットル以下です。基準値を上回った場合、胆石、急性膵炎、膵臓がん、胆道がんなどの病気が疑われます。
*3 膵臓
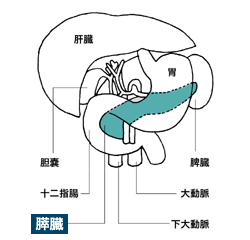
膵臓は胃の後ろで背中に近い所にあり、頭部は十二指腸、尾部は脾臓とつながっています。重さは約200グラム、厚さは1センチに満たないほどで、ちょうど笹かまぼこのような姿の臓器です。インスリンと消化液を分泌する重要な働きをします。
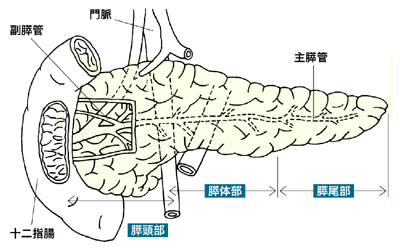
胃や大腸は内視鏡で直接みて診断できるし、肝臓や胆嚢は超音波で比較的容易に異常を見つけられます。これに対して膵臓は、体のまん中で胃・十二指腸、小腸、大腸、肝臓、胆嚢、脾臓などに囲まれているため、超音波による精細な観察が難しく、胃や大腸のような内視鏡による直接観察は困難です。そのため、膵臓にがんをはじめとして異変が発生しても見つけるのが非常に難しいのです。
*4 膵臓がん
| 部位 | 5年生存率 |
|---|---|
| 全部位 | 49.2 |
| 口腔咽頭 | 50.9 |
| 食道 | 25.0 |
| 胃 | 58.3 |
| 大腸 | 64.6 |
| 肝臓 | 17.1 |
| 胆管胆道 | 17.5 |
| 膵臓 | 5.5 |
膵臓がんのなかで最も頻度が多いのは浸潤性膵管がんです。別名、通常型膵がんとも言い、一般的に膵臓がん、膵がんというときにはこの浸潤性膵管がんを意味することが大多数です。浸潤性膵管がんは発生数と死亡数がほぼ同じという、最も治りにくいがんの1つです。がん死亡の第5位で、毎年1万8000人以上がこのがんで亡くなっています。浸潤性膵管がんは、手術可能な人が3割で、手術しても5年生きられる人は2割にも達しません。浸潤性膵管がんと診断されて5年生きられる人は、1割にも満たないのです。
浸潤性膵管がんの治癒が難しい理由としては、まず第1に早期発見が難しく、進行した状態で発見される点、第2に手術不能な進行した状態に対する治療(放射線治療、化学療法)の有効性が高くない点があげられます。
簡単な定期健診ではスクリーニング(拾い上げ)できないし、膵臓の周りは切除、再建が困難な重要な血管が多く手術すること自体が難しいのです。手術不能な進行膵がんの治療(放射線治療、化学療法)は進歩しつつありますが、その延命効果はとても十分とは言えません。
国立がん研究センターでは、がん対策情報センターのがん情報サービスとして各種がんとともに膵がんの情報もインターネットで公開しています。
*5 膵臓がんの症状
膵臓がんのほとんどは症状がありますが、早期では「これがあれば膵臓がん」という特徴的な症状はありません。最も多く現れる症状は疼痛(腹部、背部)、上腹部違和感です。黄疸は小さいがんでも出やすいので、むしろ早期発見のきっかけになる可能性があります。そして体重減少、糖尿病悪化がこれらに次ぎます。手術できる比較的早期の膵臓がんの発見契機は、疼痛36パーセント、黄疸33パーセント、体重減少9パーセント、検診9パーセント、体重減少6パーセントの順です(国立がん研究センター東病院92~06年実績)。
*6 膵臓がんの検査
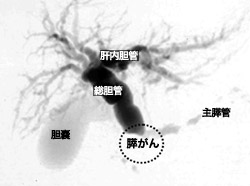
膵臓がんの検査は、普通はまず背中の痛みなどを訴えて超音波検査を受けて膵臓をチェックしてもらうというケースが多く見られます。それで怪しい場合は、腹部のCTやMRI、MRCP(磁気共鳴胆道膵管造影)を受けることになります。膵管や胆管の状態を調べる従来の内視鏡検査(ERCP)は少しつらいところがありましたが、このMRCP検査は体への負担はありません。
*7 腫瘍マーカー
腫瘍マーカーCA19-9は、膵臓がんに対して最も感度の高い腫瘍マーカーで、がんを感知する陽性率は7割程度とされています。そのほか膵臓がんの検査に使われる腫瘍マーカーとして、CEA(陽性率3~4割)、エラスターゼ1(陽性率2~3割)などがあります。
*8 膵臓がんの診断
膵臓がんを診断するためには、1次検査として血液生化学検査、腹部超音波検査、腫瘍マーカーを行います。これらの検査で膵臓がんがスクリーニングできたら2次検査となります。
また2次検査ではCT、MRI(MRCP含む)を行います。CTは、がんの存在診断(がんの有無)、質的診断(浸潤性膵管がんか、他の膵がんか)、局所の進展度診断(局所が切除可能か切除不能か)などの意義があります。MRIの意義は、がんの存在診断、質的診断(浸潤性膵管がんか、他の膵がんか)、転移の進展度診断(主に肝転移があるか、ないか)などです。
*9 膵臓がんの病期
膵臓がんの病期は、原発巣の進行度、所属リンパ節への転移の有無、遠隔臓器への転移の有無の3つの要素で、0期、1A期、1B期、2A期、2B期、3期、4期に分類されます。この病期によって治療方針が定められます。
同じカテゴリーの最新記事
- 新規腫瘍マーカーでより診断精度向上への期待 膵がん早期発見「尾道方式」の大きな成果
- 化学・重粒子線治療でコンバージョン手術の可能性高まる 大きく変わった膵がん治療
- 低侵襲で繰り返し治療ができ、予後を延長 切除不能膵がんに対するHIFU(強力集束超音波)療法
- 「尾道方式」でアプローチ! 病診連携と超音波内視鏡を駆使して膵がん早期発見をめざす横浜
- 膵臓は、実は〝沈黙の臓器〟ではない 膵がんの早期診断はここまで来た!
- 膵がん治療に朗報! 術前化学療法の確立をきっかけに飛躍へ
- 難治でも薬剤をうまく継いで長期生存を目指す 膵がん2次治療に6年ぶりに新薬「オニバイド」が登場
- 遺伝子情報をもとに効果の高い治療法を選択 膵がんにおける遺伝子変異に基づくゲノム医療とは
- 諦めないで、切除不能がんも積極的治療で手術可能に 膵がんの術前化学IMRT放射線療法で根治が望める


