「PSA監視療法」「腹腔鏡下前立腺全摘術」「小線源療法」にみる真の低侵襲度 前立腺がんの低侵襲治療最前線
腹腔鏡を使った手術はクオリティが高くなる
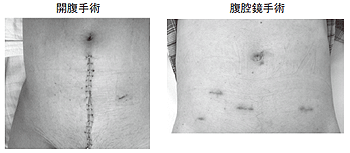
開腹せず、腹部の5~6カ所に0.5~1㎝程度の切開を行い、そこから内視鏡と手術器具を挿入し、前立腺を摘出する手術を行うのが腹腔鏡下前立腺全摘術である。
「アメリカでは前立腺がんの手術の8割以上が腹腔鏡手術です。当病院でも、前立腺がんの手術は基本的にすべて腹腔鏡で行っています。ごく特殊な例を除けば、開腹手術の適応とされる患者さんすべてに、腹腔鏡手術を行うことができます」
一般的に、腹腔鏡手術は大きく切開しないために痛みが軽く、出血が少なく、回復が速いと言われている。確かに出血量は開腹手術よりかなり少ないが、痛みや回復期間に関しては、大したメリットではないという(写真5)。
「おなかの中央を切開する前立腺がんの開腹手術は、筋肉を切断しないので、痛みはさほど強くありません。腹腔鏡手術のほうが楽だとしても、大きな差ではないでしょう。社会復帰するまでの日数もさほど変わりません。もっとアピールしたいのは、腹腔鏡手術は低侵襲なのに加え、手術のクオリティも高いということです」
腹腔鏡で患部を見ながら行う手術は、やりにくそうに思えるが、実は非常に明るい拡大視野が得られるため、開腹手術より緻密な作業ができる。患部を見る角度も異なるため、開腹手術では見えない部分も見ることができるのである。
起きやすかった尿失禁が現在は開腹手術と同程度
前立腺がんの手術では、合併症として、尿失禁や勃起障害が問題となってきた。
「腹腔鏡手術が始まった当初、開腹手術より尿失禁が起こりやすいと言われて、事実そうだったと思います。しかし、腹腔鏡手術の技術も向上しましたし、世界的に解剖学的理解が進歩したこともあって、尿失禁が減ってきました。弱点だった尿失禁に関���ても、開腹手術と遜色ないところまできています」
勃起神経の温存に関しては、明るい拡大視野がプラスに働いている。
「意外に思えるかもしれませんが、内視鏡手術は、細かくデリケートな作業を行うのに適した手術法です。私の印象ですが、勃起神経の温存に関しては、腹腔鏡手術のほうが上だと思います」
腹腔鏡下前立腺全摘術に要する時間は、骨盤の広さ、前立腺の大きさ、出血の量などで異なるが、2~4時間程度。手術時間に関しては開腹手術のほうが短い。
入院期間が短いのが小線源療法のメリット
放射線を出す小さな線源を前立腺に入れ、体の内側から放射線を照射するのが小線源療法である。ごく短い針のような線源を、前立腺全体にまんべんなく入れる。前立腺の大きさにより、50~100本ほどになる。線源を入れるのに手術の必要はなく、超音波画像で確認しながら、会陰部から針を刺していく(写真6)。

放射線の届く距離は非常に短いので、周囲の臓器に悪影響を与えにくい。また、半減期が短い放射性物質を使うので、1年後には放射線量はほぼゼロになっている。まさに低侵襲の治療なのである。
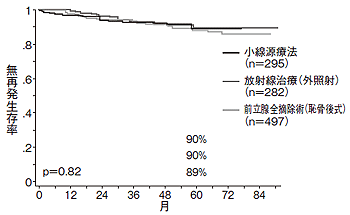
「この治療の対象は、低リスク、中リスクの患者さんです。とくに低リスクの場合、再発率も生存率も手術と変わらないことが明らかになっています。そういうこともあって、最近は小線源療法を受けたいという患者さんが増えています」(図7)
手術に比べ、小線源療法のほうが明らかに優れているのは、入院期間の短さである。
「2泊3日の入院ですみますし、退院した翌日から通常の生活に戻ることができます。最近は手術も入院期間が短くなっていますが、通常の生活に戻るまでの期間では、かなり差があります」
退院後は、1カ月目と、その後は3カ月おきのPSA検査でフォローしていくだけ。患者さんにとって、とくに大変なことはない。
再発した場合を考えると若い人には手術がいい
合併症に関しては、手術で見られるような尿失禁は基本的に起きない。問題となるのは、むしろ排尿困難や頻尿である。また、尿道が傷害されて起こる血尿や排尿時痛、直腸が傷害されて起こる血便などの合併症が見られることもある。
勃起障害に関しては、機能ががっくりと失われてしまうことはない。そこが手術と異なる点である。
「勃起機能を維持したくて小線源療法を希望する人も増えています。確かに手術に比べれば機能を温存できますが、勃起神経も多少は放射線の影響を受けるので、長期的に見れば徐々に機能は低下するようです」
小線源療法で問題なのは再発したときである。手術でも小線源療法でも、患者さんの2~3割は再発する。そのとき、手術を受けた人なら、その後の治療として、放射線外照射とホルモン療法という2つの方法がある。ところが、小線源療法をやって再発した場合は、その後に手術も外照射もできないので、ホルモン療法だけになってしまうのである。
「小線源療法を行うと、再発後の治療選択肢が1つ減ります。高齢者ならいいのですが、比較的若い50代の人なら、手術のほうがいいという考え方もあるでしょう」
低侵襲であることは、治療選択の1つの重要な要素だが、それがすべてではない。いろいろな要素を考慮しながら、できるだけ低侵襲の治療を選択するようにしたいものである。
(構成/柄川昭彦)
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


