最先端放射線治療では、効果は同等、QOLは凌駕の結果~前立腺がんの手術と放射線治療どちらが上か
手術vs放射線治療治療成績に差はない
しかも、北大が他を大きくリードしたのは、すでに12年という治療実績を積み重ね、結果が数字上も確認できる点だ。篠原さんはこれらデータの中から、2003年4月~2006年3月に前立腺全摘手術を受けた48例と、動体追跡強度変調放射線治療を受けた24例、つまり、ホルモン剤治療を受けない72例を選択し、比較調査を行った。観察期間は69カ月(5年9カ月)。これは前立腺がんの追跡調査として、世界的にもほとんど例がない長期的研究として注目されている。
まず、治療後5年以内にホルモン治療を追加した人の数とパーセンテージ、治療効果を維持した生存率を調査した。ホルモン剤を追加したということは、治療後にPSA値が上昇した、つまり、単一治療が失敗してしまったということだ。
その結果、動体追跡強度変調放射線治療が8パーセント、全摘手術が21パーセントという結果が出た。
「結論としては、前立腺全摘手術と動体追跡強度変調放射線治療の治療成績には差がないという結果でした。もし、PSA値が上昇しても、ホルモン療法によって再び値をコントロールすることができます」
全身や精神的な健康度にはあまり差がない
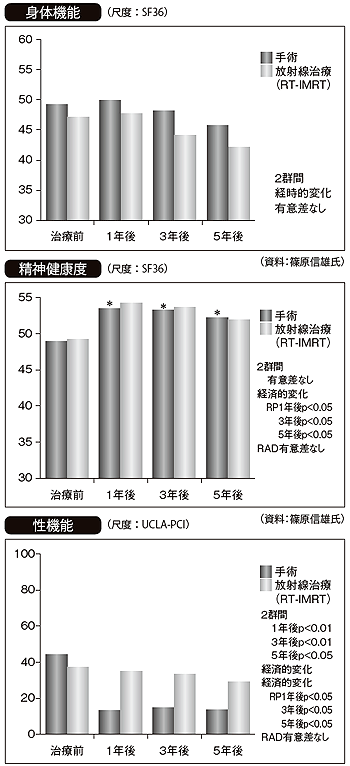
この調査研究でもう1つ注目すべきは、治療後のQOL(生活の質)をくわしく調査していることだ。
「治療成績で差がないなら、治療選択の基準は治療後の機能障害や苦痛などのQOLでしょう」と篠原さん。
用いた指標は"SF36"というもの。もともと米国で作成され、今日世界120カ国で使われている指標で、医療評価のため、QOL調査を行う場合に利用される。この中に、前立腺の治療に伴う合併症を調べるため の調査がある。
「身体健康度と精神健康度の両方を評価でき、16歳以上のすべての人に使えます。しかも、2002年に日本人4500人を対象にした調査を行い、日本人の標準値が数量化されている。平均値が50点に設定されているので、日本人がアンケートを答えると、自動的に平均値より上か下かわかるのです。つまり、印象ではなく、数値化されたQOLなのです。治療を選択するとき、医師の勧めや患者さんの思い込みなどの偏りを排し、治療法を評価できる、非常に重要���指標だと考えています」
たとえば、役割身体機能。会社人や父親などの「役割」を元気に果たせるかどうか。これは前立腺全摘手術の人と動体追跡強度変調放射線治療の人に差は見られない。全体的健康度や痛み、精神活力にも差がなく、経年変化もない。
「社会的機能は両者ともに1年目に上がります。『治った。復帰しよう』という気持ちになるからでしょう。
精神健康度には少し差があります。症例が少ないという統計上の問題もありますが、手術のほうが少し高いです。手術は『がんができる臓器そのものがなくなった』と思うから、精神的にも元気になるんですね」
放射線治療に排便障害なし!?排尿、性機能も数値は上
差が出たのは、尿失禁や尿漏れなどの排尿障害。全摘手術ではどうしても排尿障害が出るし、5年たっても改善しない。ところが驚いたことに、動体追跡強度変調放射線治療は治療後にかえって排尿障害が改善したという結果が出た。
「推測ですが、放射線を前立腺がんに限定的に照射できているため、ほかの臓器に障害が少ないのだと思います。
しかし、最大の驚きは放射線治療に排便障害がないことでした。前立腺のすぐ後ろには直腸があり、これまでの放射線治療では放射性直腸炎のため、排便痛、排便障害、便失禁などが起きて、患者さんの大きな苦痛の種になっていました。これがまったくない。しかも、1年、3年、5年たっても変わりません」
工夫を凝らしたのは、性機能に関する調査だった。
「前立腺全摘手術をすると、どうしても性機能が落ちて回復しません。一方、放射線治療は性機能に影響を与えないといわれてきましたが、実際は少しずつ下がります。
しかし、最近は前立腺全摘手術を受ける人の中に、勃起神経を温存する人たちが増えてきました。また、性機能には個人差が大きく、治療前に高かった人と、治療前から低かった人がいる。そこで、手術で勃起神経を片側保存した人、両側保存した人、もともと性機能が高くて放射線治療を受けた人、性機能が低くて放射線治療を受けた人に分けて、結果をまとめてみたのです。
すると、治療前に性機能の高かった人が放射線治療を受けた場合、手術で両側の神経温存をするより性機能が維持でき、経年変化もないことがわかりました」
治療前にはぜひ知っておきたい情報といえるだろう。こうした調査の結果を総合すると、「手術と動体追跡強度変調放射線治療も、同じ効果があることがわかりました。ただ、動体追跡強度変調放射線治療のほうがQOL的には優れていること、長期的にもQOLがいいことが結論づけられたと考えています。
とはいえ、患者さんの中にはがんの部分を手術でとってしまいたいと思う方もいらっしゃいます。ですので、患者さんはどちらが自分に合う治療法なのか、よく考えた上で選んで欲しいですね」
と篠原さんは話している。
治療選択する場合放射線治療の内容を要確認!
なお、動体追跡強度変調放射線治療は2010年から保険適用になり、金マーカーを埋め込む手術も健康保険で受けられるようになった。金マーカーを埋め込む手術は2泊3日の入院を必要とするが、針を10本以上刺す前立腺がんの生検より身体的負担は軽いという。
唯一の弱点は、入院1回ですむ手術と違い、週4日×7~8週間、放射線をかけに通院しなければならないことだ(1回の治療時間は15分ほど)。
それと、くり返しになるが、治療選択をする際、大事なのは放射線治療の内容を確認することだ。
ここにご紹介したのは、精度のきわめて高い放射線治療との比較であり、通常の放射線治療とは大きく違っている。しかし、最近では同様の治療を受けられる病院も増えているそうなので、これから治療にあたる患者さんには、ぜひ参考にしていただきたい調査といえそうだ。
北大ではさらに、動体追跡強度変調放射線治療の技術を生かした陽子線治療も始まるという。前立腺がんにさらに強力な治療が登場する日も遠くないかもしれない。
(構成/半沢裕子)
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


