前立腺がんになってもあわてない――治療法、その選択肢と選択方法とは これだけは知っておきたい! 前立腺がんの基礎知識
早期、ローリスクなら、「待機療法」も
| TNM分類 | 病期分類 | ||
|---|---|---|---|
| T:原発巣 | |||
| TX | 不明 | ||
| TO | なし | ||
| T1 | 触知不能 T1a 5%以下 T1b 5%以上 T1c PSA上昇 | A A1 A2 | |
| T2 | 限局性がん T2a 片葉 T2b 両葉 | B B1 B2 | |
| T3 | 局所浸潤 T3a 被膜浸潤 T3b 精嚢浸潤 | C | |
| T4 | 隣接臓器浸潤 | CまたはD2 | |
| N:リンパ節転移 | |||
| NX 不明 N0 なし N1 あり | D1 | ||
| M:遠隔転移 | |||
| MX 不明 M0 なし M1 あり | D2 | ||
この記事を読んでいる皆さんの多くは、検診で「PSA値が高めです」と言われた方か、そのあとに精密検査を受けて、「前立腺がんです」と告げられた方ではないかと思います。この項目では、そうした「初めて前立腺がんを宣告された」方に向けて、前立腺がんの初期治療について、ご説明したいと思います。
まず、前立腺がんの病期(ステージ)ですが、A~Dで分ける分類と、TNM分類と呼ばれるものがあります。このうち、AもしくはT1a~T1bは偶発がんです。前立腺肥大症の手術時などに偶然見つかり、蝕知できないくらい小さなものです。
BまたはT1c~T2はがんが前立腺内にとどまっているもの、CまたはT3はがんが前立腺の外まで出ているけれども、転移はないもの。そして、Dはすでに転移しているもの、というように分類されています。「転移あり」はTNM分類では転移場所などによって、T4、N1、M1a、M1b、M1cと分類されます。
このうち、治療法が最もわかりやすいのはD、つまり、残念ながら、すでに転移している場合でしょう。手術や放射線で切除・消滅させることができないため、ホルモン療法が第1選択になります。2008年8月には前立腺がんで初めて延命効果が証明された抗がん剤(一般名ドセタキセル)が保険適用になりました。
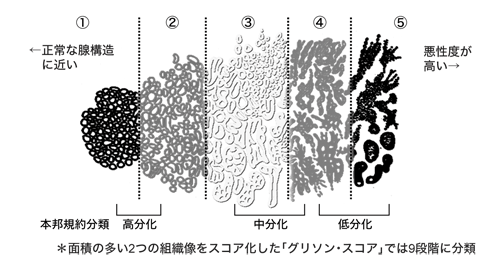
そのほかの病期については、最近はリスク分類も行われるようになりました。組織学的な悪性度を表すグリソン・スコアとPSA値、そしてT分類をもとに、低リスク、中リスク、高リスクに分けるのです。さらに、患者さんの年齢や希望も考慮して、それぞれの方の治療方針が決められます。
このうち病期が早期、リスク分類がローリスクで、患者さんが高齢の場合は、無治療で経過観察ということが少なくありません。「待機療法」とも呼ばれています。がんの治療は手術でも放射線でもホルモン療法でも、何かしらの副作用や後遺症を伴いますから、がんが広がるリスクが低く、患者さんが高齢の場合は、あまり積極的な治療をしないほうがいいのです。
それを裏づける研究もあります。北欧のある研究では、早期前立腺がんで無治療だった患者さんと、手術で前立腺を全摘した患者さんの生存率を比べたところ、5年以内では差が出ませんでした(10年で有意差)。
また、がん以外の病気で亡くなった患者さんの体を調べたところ、高齢の方の30~40パーセントに小さい前立腺がんがあった、との報告もあります。前立腺がんは一般的に、そのくらい穏やかながんであり、亡くなるまで共存する方もたくさんいるのです。
ただし、待機療法の場合は定期的に検査を受け、PSA値が上がり始めたら、すぐに治療を開始することが大切です。また、どんなにローリスクでも、50歳代の若い患者さんには、待機療法はお勧めできません。
なお、どんな場合に待機療法を選択すべきか検討した厚生労働省の研究班では、(1)PSA値が20以下、(2)グリソン・スコアが6点以下、(3)がん組織を調べる針生検(10本くらい刺す)の結果、「陽性」と出た針が2本以下、(4)「陽性」と出た針のうち、がん細胞の占める割合が50パーセント以下、(5)病期がT1c(蝕知できない)、という5つの条件に当てはまる人に、待機療法を行うことを試みました。この基準を取り入れている医療機関はまだ多くありませんが、患者さんご自身の参考にしてみてください。
ローリスクなら小線源、2泊3日の入院でOK
患者さんも迷い、医師も迷ってしまうのは、「待機療法」と「転移あり」の間の病期に当たる患者さんの治療法でしょう。前立腺がんほど治療法の選択肢の多いがんはなく、実にたくさんの治療法があります。
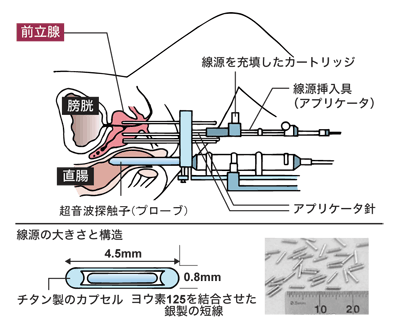
早期がんでローリスクの患者さんに対して行う治療法として、最近急速に一般化しているのは、密封小線源放射線治療です。これは、ヨード131という放射性物質を極小の針に加工し、前立腺に50~100本を埋め込む治療法です。針からは前立腺がんに24時間365日、直接放射線が照射されます(変則的な小線源治療として、高エネルギーを発する放射性物質の針を病巣部に刺し、照射後に抜き取るという方法もあります)。
開腹手術が不要で、手術に伴う排尿障害や性機能障害の心配もなく、入院期間も2泊3日の短期間とあって、ここ数年でこの治療法を提供する医療機関が急増。06年からは保険適用にもなりました。
デメリットは多少の痛みや違和感が伴うこと。針の位置が悪いと、直腸に放射線障害が出ることも、稀ですが皆無ではありません。針はそのまま亡くなるまで「永久留置」されます。
放射線は半減しますし、そもそもまわりの人に放射性障害が出ることはまずありませんが、子どもや妊婦には注意が必要です。少なくとも、針を留置した直後は、赤ちゃんをひざに乗せたりしないほうがいいでしょう。
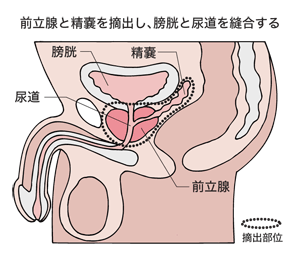
密封小線源放射線治療が難しい場合、次に選ばれるのは手術です。前立腺と精嚢腺をとって、膀胱と尿道を吻合するという手術になります。一般的には開腹手術ですが、腹腔鏡による手術もあります。前立腺がんが非常に多いアメリカでは、ロボット手術も普及していますが、今のところ、日本ではまだ認可されていません。
手術に伴う合併症は、尿失禁と勃起障害です。尿失禁は手術方法が確立されて大きく減りましたが、勃起障害は残念ながら今なお少なくありません。
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


