2020年には肺がんに次いで罹患数第2位に。早急な対応が求められている 前立腺がんは早期に発見すれば、さまざまな治療法がある
手術は3時間で終わるが2週間の入院が必要
前立腺がんの治療法には、全摘手術、放射線治療、内分泌治療いわゆるホルモン療法、経過観察、抗がん剤を点滴する化学療法などがあります。
治療法選択の要因としては、がんの大きさ、悪性度、PSA値があります。また、患者さんによる要因として、年齢、全身状態、合併症などが挙げられます。
ステージA、Bの限局がんの場合は、手術、放射線治療などの根治的治療で治すことができます。しかし、リンパ節や骨に転移した進行がんの場合は、根治的治療は難しいのが実情です。この場合は、まずホルモン療法を行い、それに放射線治療を加えたりします。
手術の場合、膀胱の下の前立腺、精嚢腺を一緒に取ります。手術の対象は局所がん(ステージA、B)で75歳以下の方です。手術自体は3時間程度で終わりますが、2週間程度の入院が必要です。内視鏡手術の場合は1週間で退院できます。前立腺がんの手術では、1000ccぐらいの出血が見込まれるので、手術の前に自己血を1200ccほど採取、保存しておき、手術のときにそれを輸血することになります。
主な合併症は出血、直腸の損傷、尿漏れ、勃起不全などです。勃起神経の温存を図っても、せいぜい30~40パーセントしか勃起機能が温存されないというのが実態です。いちばん厄介な合併症は尿失禁です。手術後1週間はカテーテルを留置し、そのあと抜去しますが、半年から1年経っても尿漏れがひどく、パットが必要な人が5パーセントぐらいはいらっしゃいます。
身体的負担が少ない放射線治療で根治も可能
次は放射線治療です。放射線治療には、一般的な外照射治療(3D-CRT)、強度変調外照射治療(IMRT)のほか、最近話題の密封小線源治療、それに数はまだ少ないですが、重粒子線治療などがあります。
放射線治療の特長の1つは、手術に比べて身体的な負担が少ないということで、75歳以上の人でも、IMRTや密封小線源治療を行えば、根治的治療が可能です。また、進行がんで骨に転移した場合など、痛みを取るために緩和治療として放射線治療を��うことができます。
密封小線源治療は、超音波画像を見ながら前立腺に針を刺し、放射線を出す小さなカプセルを埋め込んでいきます。カプセルにはヨード125という、ガンマ線を出す放射性物質が封入されており、半減期は約60日です。長さ約5ミリの細い線源を、ふつう60~80個埋め込みます。約1年で放射能はゼロになります。
密封小線源治療は、専門性の高い放射線治療ですが、全国的に徐々に普及してきました。日本では始めて5年しか経っていないために、まだ長期的な成績は出ていませんが、アメリカの5~10年の成績を見ると、早期がんの人では、80~87パーセントの人が再発しないで済んでいる、という結果が出ています。これは手術と同程度の成績であり、根治性が高い治療法だと言うことができます。
密封小線源治療の長所を挙げておけば、(1)根治性が高い(2)侵襲性が低い(お腹を切らずに済み、傷は針の穴程度)(3)短期間の入院で済む(横浜市大病院では4泊5日)(4)保険適用(5)副作用、合併症が少ない――などです。また短所としては(1)前立腺を残すためにPSA値の変動がある(2)排尿障害、頻尿や尿道の違和感が3カ月ほど残る(3)妊婦、乳幼児などに対する放射線の影響に注意が必要(3カ月間、1メートル離れれば問題なし)などがあります。
外照射法には、根治的治療としてIMRTのようにがんにピンポイントで当てる方法と、一般的な4方向から外照射する方法があります。これらは外来通院で治療が可能です。毎週月曜から金曜まで5日間通院していただき、2カ月かかります。主に早期がんの方が対象ですが、局所進行した浸潤がんの患者さんに、ホルモン療法と併用で行うこともあります。
IMRTは週5回行い、1回約15分で終わります。しかし、7門、7方向から放射線をピンポイントで当てますから、結構手間がかかり、私たちの病院でも1カ月に2人ぐらいしか対応できません。
特殊なものとしては重粒子線があり、陽子線、炭素線を照射する方法があります。ただ、これらは保険適用になっていないために、高額医療になります。
注射と飲み薬の併用でホルモン療法の効果が上がる
ホルモン療法は男性ホルモンの動きを抑えることによって、前立腺のがん細胞を抑える治療法で、体への負担が少なく、多くの患者さんに有効な方法です。進行がんの人には、年齢にかかわらず第1選択となります。原理としては、精巣から出る男性ホルモンを除去するということで、昔は外科的に去勢していましたが、現在では、脳下垂体からの指令で男性ホルモンをブロックすることがメインになっています。リュープリン(一般名リュープロレリン)、ゾラデックス(一般名ゴセレリン酢酸塩)といったLH-RHアゴニストを注射することによって、精巣でつくられる男性ホルモンを下げるわけです。
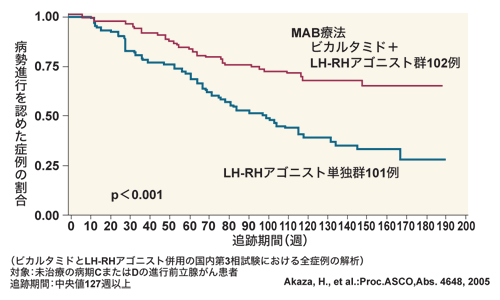
もう1つは、カソデックス(一般名ビカルタミド)やオダイン(一般名フルタミド)といった抗男性ホルモン薬を毎日飲んで、がん細胞での男性ホルモンの結合をブロックする方法があります。注射と飲み薬を併用(MAB療法)したほうが治療効果は上がりますし、放射線をかけた場合でも、ホルモン注射を続けたほうがいいと言われています。
ホルモン療法の副作用には、突然発汗したり、ほてりが出るホットフラッシュ、筋力の低下、体重の増加、骨量の低下、肝機能障害、軽度の貧血、勃起障害などがあり、特に最近問題になっているのが、骨量の低下で、骨粗鬆症となり、脊椎の圧迫骨折などが出たりします。
ただし、ホルモン療法は2~3年しか効かないと言われています。2~3年経つと薬剤耐性の眠っていたがん細胞が大きくなり、再燃がんとなって転移が進むと見られています。最近はその対応策として、タキソテール(一般名ドセタキセル)といった新しい抗がん剤が使用されるようになりました。
(構成/江口敏)
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


