渡辺亨チームが医療サポートする:前立腺がん編(2)
ステージB1。手術を避けて、放射線とホルモン療法の併用を選択
赤倉功一郎さんのお話
*1 前立腺がんの予後
前立腺がんの予後を決める要素は、全身状態、年齢、病期およびがん細胞の性質(分化度)などです。全体としては前立腺がんは進行が遅く、ホルモン療法が有効なため、他のがんと比べると比較的予後のよいがんといえます。一般的に5年生存率は下表の通りです。
| がんが前立腺内に限局している場合 | 70~90% |
| がんが前立腺周囲に拡がっている場合 | 50~70% |
| リンパ節転移がある場合 | 30~50% |
| 骨や肺などに遠隔転移がある場合 | 20~30% |
*2 前立腺がんの検査
前立腺がんと診断した後は、がんがどこまで拡がっているかを調べます。これをステージング(病期の診断)といいます。前立腺内および周囲への進展は直腸からの超音波検査の他に、腹部、骨盤部をコンピュータを使ったCTやMRI検査で調べます。
前立腺がんの転移部位として最も多いのは骨です。そこで骨転移があるかどうかを調べるために骨シンチグラフィを行い、単純X線撮影で骨硬化像をとらえます。骨シンチグラフィというのは、骨転移巣に集積する放射性物質を注射し、全身の骨を調べる検査です。また、がんが骨に転移すると骨が破壊され、血中のアルカリフォスファターゼという物質の値が高くなるので、血液検査も行います。リンパ節転移や肺、肝などの遠隔転移は、CTやMRI検査により調べます。
*3 ステージ(病期)分類
前立腺がんの進行度を示すステージ分類の方法は、いろいろな種類があります。日本泌尿器科学会が用いている規約に基づくと、次のように大きくA~Dの4つのステージに分けられます。
ただし、この分類ではステージAは臨床的に診断されたがんではなく、前立腺肥大症や膀胱がんなど、他の疾患による病変の診断のもとに手術を受けて、切除された組織内にたまたま発見されたがん(「偶発がん」という)です。
ステージB~Dは、前立腺がんを疑って、針生検により組織学的にがんと診断した病期です。がんは(1)前立腺内に限局している場合、(2)前立腺周囲に拡がっているが転移がない場合、(3)リンパ節転移がある場合、(4)遠隔転移がある場合の4つに分けられます。
| ステージA 前立腺肥大症などの治療で、たまたま見つかったがん | |
|---|---|
| A1 | 前立腺内に限局した高分化のがん(性質のおとなしいがん) |
| A2 | 前立腺内にびまん性(1箇所にとどまらず、拡がった状態)に広がったがん、もしくは中または低分化のがん(高分化に比べ悪性度の高いがん) |
| ステージB 前立腺内に限局するがん | |
| B0 | 触診では触れないけれど、PSAが高いために調べたら組織学的にがんと診断されたもの |
| B1 | 前立腺を左右に分けると、その片側に病変が限局している単発のがん |
| B2 | 前立腺内の片側全体、あるいは両側にまたがって存在するがん |
| ステージC 前立腺被膜を越えて拡がっているが、転移がみられないがん | |
| C1 | 被膜浸潤が認められたもの |
| C2 | 膀胱頸部あるいは尿管の閉塞を来たしたもの |
| ステージD 臨床的に明らかな転移巣がみられるがん | |
| D0 | 臨床的に転移を認めないがアルカリフォスファターゼが持続的に上昇しているもの |
| D1 | 規約に定められている骨盤内のリンパ節に転移がみられるがん |
| D2 | D1より広い範囲のリンパ節や骨、肺、肝臓などの離れた部位に転移がみられるがん |
*4 前立腺がん治療の選択
前立腺がんの治療法は、PSAの値とがん細胞の悪性度、病巣の広がりによって、様々な選択肢があります。早期の前立腺がんの治療も「手術しかない」というわけではなく、様々な方法の中から選ぶことができます。各治療法の利点と欠点を知った上で、患者さんが置かれた状況や患者さんの価値観を考え合わせながら、どう治療するかを選んでいただくことになるのです。
また、前立腺がん治療の選択にあたっては、患者さんが75歳という年齢に達しているかどうかが1つの目安になります。75歳の日本人男性の平均余命は高血圧症・動脈硬化症・心筋梗塞・糖尿病などの影響により約10年程度です。
したがって、前立腺がんの増殖スピードが遅いことを考えあわせると、75歳以上で早期がんの患者さんであれば根治しなくとも寿命を全うできると考えられます。
しかし、75歳以下の患者さんでは、存命中に排尿困難や体の痛みなどの前立腺がんによる症状に悩まされたり、前立腺がんによって寿命を縮めることになるかもしれません。
前立腺がんは進行が遅いので、わりと時間をかけて検討していくケースが多く見られます。
*5 進展度に応じた前立腺がんの治療
前立腺がんの治療は大きく、転移がなくて前立腺内にがんが限局している場合、前立腺からはみだしているけれど転移はない場合、さらに転移を来たしている場合に分けられます。転移していない場合はがんの根治を目的として手術(前立腺全摘除術)や放射線治療を中心にし、転移している場合は全身治療のホルモン療法を中心に行います。
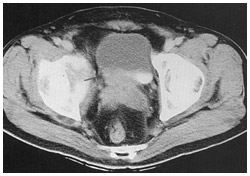
膀胱頸部へ浸潤しているのが見える
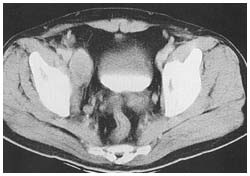
右側の内腸骨のリンパ節に転移が見られる
*6 尿漏れ
前立腺全摘除術や放射線治療の際に、前立腺の周囲の神経や筋肉が傷つくことがあります。排尿コントロールは、尿道括約筋や骨盤底筋などによって行われていますが、これらが傷害されると、尿道がきちんと閉まらなくなるため、尿漏れが起こることになります。かつてはかなり高い頻度で尿漏れが起こっていましたが、手術の技術が進歩したため、最近では生活上困るような尿漏れは数パーセント程度しか起こりません。
*7 勃起障害
前立腺全摘除術や放射線治療によって、前立腺の左右にある勃起に関係する神経が傷害された場合、勃起障害が起こることがあります。勃起機能をつかさどる神経は前立腺のすぐ両脇を走っているため、これを無理に温存しようとするとがんを取り残す危険も出てくるのです。したがって、通常の手術創であれば勃起障害が起こると考えたほうがいいでしょう。早期であれば、勃起障害が起こりにくい神経温存術という方法を使うことが可能です。
また、内分泌療法では男性ホルモンの分泌やその作用が低下してしまうため、ほとんどの患者さんに勃起障害が起こることになります。
*8 新世代の放射線治療
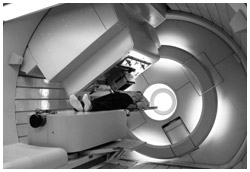
新世代の放射線治療の1つ、陽子線を用いた治療シーン
前立腺がんは前立腺の中でパラパラと散らばっていることが多く、がんの輪郭はCTなどの画像ではつかみにくいところがあります。そのため、放射線治療では前立腺全体をターゲットとして放射線をより集中して照射する、次のような新しい照射法が登場しました。
3次元原体照射 CTスキャンにより腫瘍の形に合わせて、放射線の照射範囲(照射野)を変えながら正確に定めて、高線量を照射する方法。
IMRT(強度変調放射線治療) 3次元照射より更に細かく放射線照射の形状や強度を設定することによって、できるだけがん組織のみを狙い撃ちする照射法。
重粒子線 光速の3分の2の速さに加速してエネルギーを高めて炭素イオンを照射して治療を行う。従来の放射線治療より強いエネルギーでがんを集中的にたたける。
陽子線 光速の3分の2の速さに加速した陽子を照射して治療を行う。がんの殺傷力はX線とさほど変わらない。
小線源療法 前立腺の中に低い線量の放射線を出す線源を埋め込み、前立腺内部から放射線治療を行う方法。放射線を前立腺に集中させることができるので、より大量の放射線を前立腺に照射することができる。
*9 合併症が起こる確率
前立腺がんの治療とそれに伴う合併症が起こる確率は、下の表の通りです。
| 尿漏れの起こる確率 | 勃起障害の起こる確率 | |
|---|---|---|
| 手術療法 | 5~10% | 60%(神経温存術) |
| 放射線外照射法 | 5%以下 | 40% |
| ホルモン療法 | — | 90~100% |
*10 ホルモン療法(内分泌療法)
前立腺がんの大半は増殖するために男性ホルモンが必要なホルモン依存性のがんです。そうした性質を利用して、体内の男性ホルモンを枯渇させ、がんを増殖させないホルモン療法が80パーセント以上の患者さんには有効です。しかし、この治療法は当初は有効ですが、年単位の時間がたつと、治療に抵抗して増殖するがん細胞が優勢になってきます。そのため、残念ながらホルモン療法だけでは前立腺がんを完全に治すこと、根治することはできません。早期の前立腺がんに手術や放射線治療と併用されるホルモン療法は、あくまでもそれらの治療により治癒する確率を高めるために行うものです。
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


