渡辺亨チームが医療サポートする:前立腺がん編(2)
ほとんど苦痛もなく、効果が現れたホルモン+放射線併用療法
赤倉功一郎さんのお話
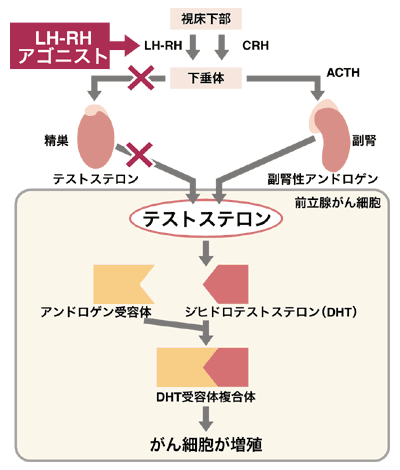
*1 LH-RHアゴニスト
前立腺がんのホルモン療法には精巣摘除術、エストロゲン剤、LH-RHアゴニスト、抗アンドロゲン剤などの種類があります。かつては精巣摘除術がよく行われていましたが、最近ではLH-RHアゴニストを単独で投与するか、抗アンドロゲン剤との併用が主流となっています。LH-RHアゴニストにはリュープリン(一般名リュープロレリン)やゾラデックス(一般名)などの薬剤があります。


LH-RHアゴニストの「アゴニスト」は「作動薬」の意味です。前立腺がんを促進する男性ホルモンの一種であるテストステロンは、脳の視床下部から分泌されるLH-RH(黄体化ホルモン放出ホルモン)によって製造がコントロールされています。LH-RHアゴニストはLH-RHの受容体を一時的に刺激することによって刺激をマヒさせ、働きを弱めるという作用をして、テストステロンが合成されるのを防ぐ役割があるのです。
*2 勃起機能の保全
ホルモン療法の中で一般的に用いられるLH-RHアゴニストは、90パーセント以上の確率で勃起障害が起こります。これに対して抗アンドロゲン剤の単独療法は、性欲や勃起機能が保てるということが大きな利点ですが、がんを抑える効果はLH-RHアゴニストよりやや落ちます。そこで、とくに勃起機能にこだわっている患者さんには、抗アンドロゲン剤をお勧めすることもあります。
*3 ホルモン療法の副作用・合併症
前立腺がんのホルモン療法による副作用・合併症は、それぞれの療法により異なりますが、代表的なものは時々顔面などがほてったり、汗が出たりするホットフラッシュと呼ばれるものです。ほかにも骨粗鬆症や抑うつなど、女性の更年期に見られるような症状が現れます。また、乳頭が女性のように腫れあがる現象などがみられることもあります。
男性ホルモンの値が下がるため、90パ��セントで勃起障害になることも問題の1つです。勃起機能はホルモン療法が終われば解消します。
いずれにしてもホルモン療法は、一般に命に関わるようなあまり大きな副作用の心配はないので、外来で治療できます。
*4 ホルモン剤+放射線併用療法の意味
残念ながらホルモン療法だけで前立腺がんを治すこと、根治させることは、一般にできないと考えられています。早期の前立腺がんに対して、手術や放射線治療と併用されるホルモン療法は、あくまでもそれらの治療により治癒する確率を高めるために行うものです。
放射線治療にホルモン剤を併用するメリットは、(1)ホルモン剤によってがんを小さくして、放射線照射のターゲットを絞りやすくする、(2)ホルモン剤と放射線がお互いの効果を強め合う、(3)目に見えない小さな転移がある場合、放射線で局所を治療することに加えて、ホルモン剤による全身のがんを抑える力に期待できる、という主に3つくらいの意味があります。
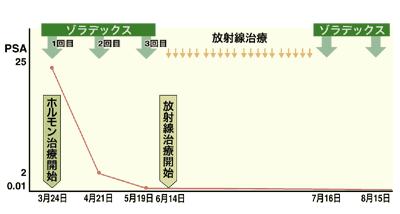
*5 ホルモン剤+放射線併用療法のスケジュール
ホルモン剤+放射線併用療法で、放射線治療の前に行うホルモン療法を「ネオアジュバント療法」、放射線治療の後に行うホルモン療法を「アジュバント療法」といいます。私は早期前立腺がんの治療をこの併用療法で行う場合、ネオアジュバント療法を3カ月から6カ月前に行い、放射線治療を終えた後アジュバント療法を1年から2年行うのがいいと思います。
じつはネオアジュバント療法をあまり長期間行うと、ホルモン剤が効かない、変質したがんが出てくる可能性があるのです。そんな悪質ながんが出ないような期間というと、長くて7、8カ月です。それを考えるとネオアジュバント療法は、3~6カ月が適切だろうと思われます。3カ月にするか6カ月にするかはPSAなどでチェックして、がん細胞がどのくらい死んでいくかを見計らいながら決めることになります。
さらにアジュバント療法も、PSAなどでがんが完全に消えたか、再燃しないかを確認しながら、決めていくことになります。ただし、再発の確率が高い「高リスク」のがんには、より長期のアジュバント療法をお勧めするのが普通です。
*6 放射線治療の副作用
日本ではこれまで、前立腺がんの放射線治療は、体外からがんの病巣に放射線を照射する外照射という方法が一般的でした。この方法では、放射線ががんの周囲の臓器にまでおよぶために、治療中や治療後2~3カ月は、直腸から出血したり、排便時の痛みが出ることが珍しくありません。また、まれなケースですが、晩期障害と呼ばれる障害が起こって、治療後1年くらいから、場合によっては10年以上経過したあとにも、直腸からの出血や排尿障害などが起こることがあります。
しかし、最近は外照射でも、がんの病巣に放射線をより集中させることによって、合併症の小さくなるIMRTや粒子線と呼ばれる照射法などが生まれています。まだ行える施設は限られていますが、こうした方法だと、放射線による副作用・合併症は低く抑えられ、治療効果は高まります。
*7 IMRT(強度変調放射線治療)
コンピュータの計算により前立腺に集中して体外から放射線照射ができるようにした装置です。結果的に周辺の臓器への線量を軽減でき、合併症を少なくできます。

IMRTによる治療中
*8 間欠ホルモン療法
前立腺がんに対するホルモン療法は、長く続けていると、ホルモン剤が効かないがん細胞が出現してきます。治療を始めて2、3年くらいで効かなくなることが多いのです。そこで、最近ではホルモン療法はずっと続けるのではなく、PSAの値が高くなったら行い、下がったら休むという治療を繰り返すということも行われています。これを間欠ホルモン療法といいます。これによってホルモン療法の効果を長続きさせ、副作用も軽くできる可能性があるわけです。
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


