放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
前立腺がんへのセラノスティクスとは?
前立腺がんもセラノスティクスの対象となっています。神経内分泌腫瘍の標的はソマトスタチン受容体でしたが、前立腺がんで標的とするのは腫瘍細胞に現しているPSMA(前立腺特異的膜抗原)です。
PSMAは細胞膜を貫通する形で存在し、多くの前立腺がんで発現しています。進行に伴って発現は増大します。このPSMAを標的とする放射性医薬品を使い、診断と治療が行われています。
診断に使われるのは、ガリウム68、あるいはフッ素18をつけた放射性医薬品で、どちらも陽電子を放出するRIのため、PET/CT検査として画像診断が行われます。患者さんに投与すると、PSMAを発現している前立腺がん細胞に取り込まれ、集積亢進部位として陽性描画されるのは神経内分泌腫瘍と同じ原理です。
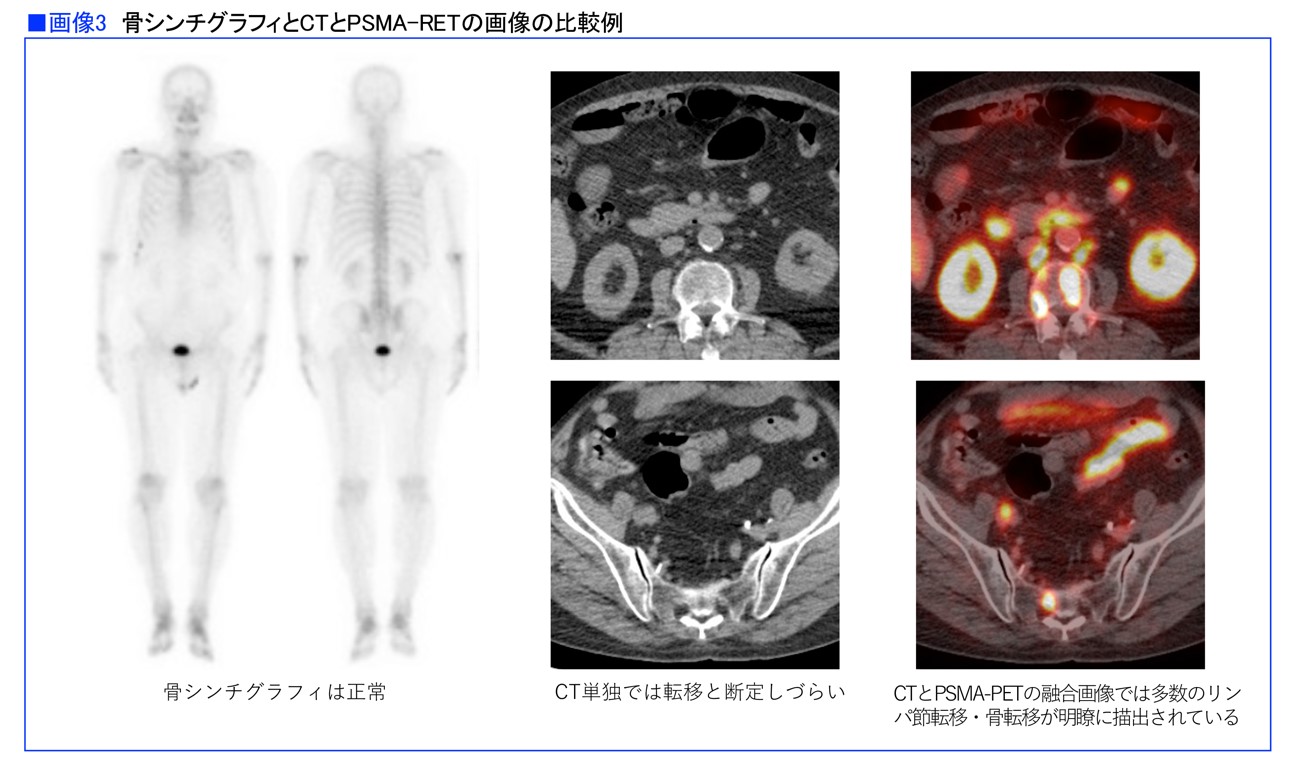
この画像診断がどのように優れているかを示す症例があります。
「70歳代の前立腺がんの患者さんです。手術後に下がっていたPSAの値が上がってきたので、検査を受けることになりました。この場合の日本における標準的な画像検査はCTと骨シンチグラフィ(BS)です。骨シンチグラフィの結果は異常なしでした。CTには小さなリンパ節がいくつか写っていましたがサイズが変わっておらず、治療を要する転移巣かどうかはわかりませんでした。そこでPSMA₋PETで検査したところ、多数の転移巣が検査薬の異常集積部位として描出されました。このような検査が欧米では当たり前に行われていますが、日本では一部の施設にて研究や自費診療として行われているに過ぎません。残念ながらまだ放射性医薬品として認可されていないのです」(画像3)
PSMAを発現している前立腺がん細胞が存在すると診断できれば、次にベータ線やアルファ線を放出するRIをつけた放射性医薬品を投与することで、全身の前立腺がん細胞を治療することができます。神経内分泌腫瘍のときと同じ原理です。
ルテシウム177というベータ線を出すRIをつけた薬剤を使い、この治療の有用性を証明したVISION試験というランダム化比較試験があります。転移性の前立腺がんで現在考えられるあらゆる治療を行い、それでも進行してきた患者さんが対象です。この人たちをランダムに「ベストサポーティブケア群」と「ベストサポーティブケア+ルテシウム177₋PSMA₋617群」に分け、比較した試験です。
その結果、画像上で判断した無増悪生存期間(imaging based PFS)は、ベストサポーティブケア群が3.4カ月なのに対し、ルテシウム177群は8.7カ月��した。また、全生存期間(OS)は、ベストサポーティブケア群が11.3カ月、ルテシウム177群が15.3カ月でした(図4)。
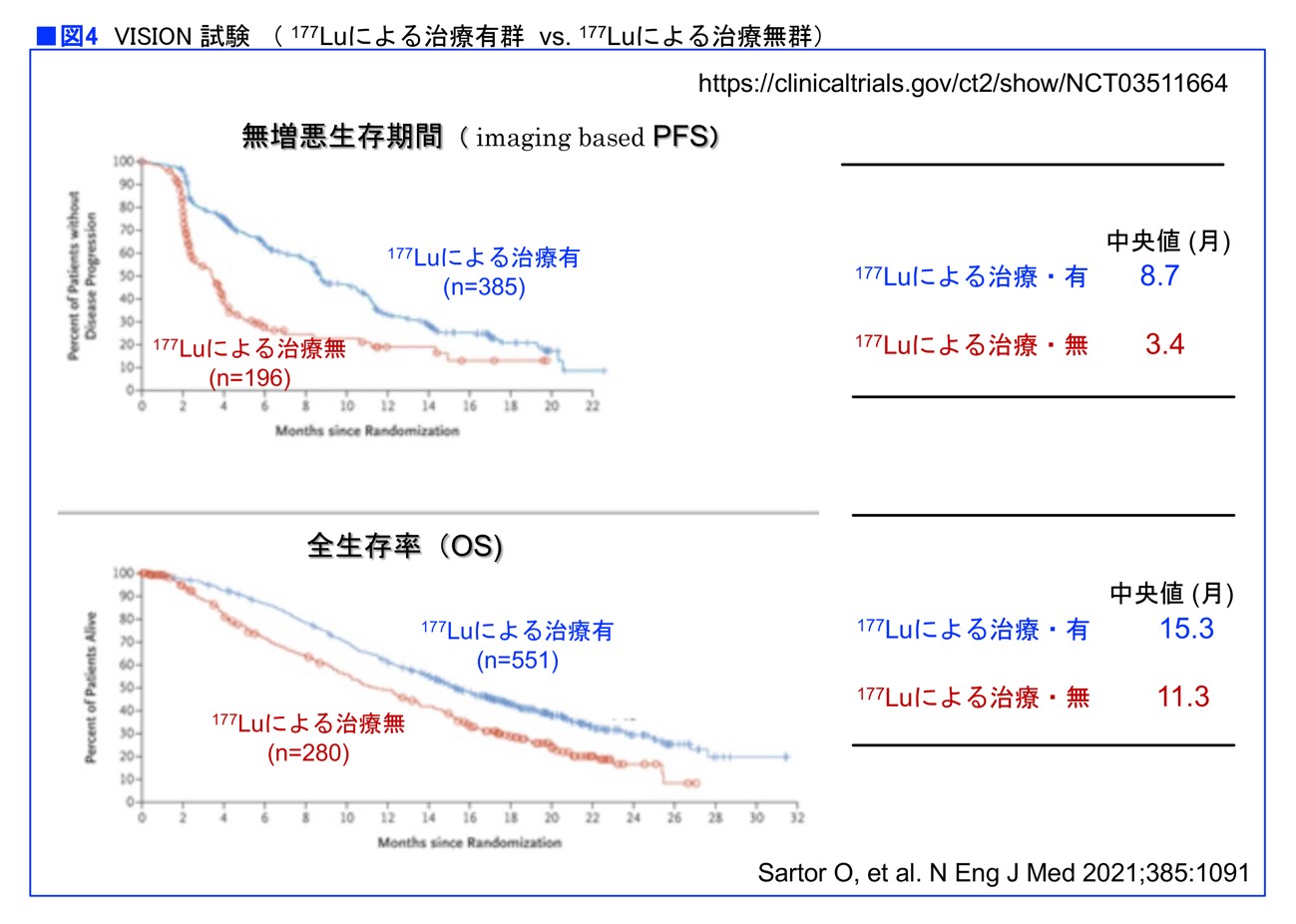
「全生存期間を4カ月延ばしたという結果ですが、ここで重要なのは、やるべき治療をやって、それでも病勢を抑えられなくなった患者さんたちに、まだ次の治療の可能性が示された点です。もう治療法がないのか、まだ次のステップがあるのかは、大きな違いです」
こうした核医学による前立腺がんの診断と治療は、海外では日常的に行われていますが、日本では保険診療として承認されておらず、一部の患者さんは診断と治療を受けに海外に渡航しているのが現状です。
「京都大学医学部附属病院では、自費診療になりますが2023年11月よりPSMA₋PETによる診断が受けられるようになりました」
前立腺がんのセラノスティクスが、日本でも早く保険診療で受けられるようになってほしいものです。
日本におけるセラノスティクスの今後は?
核医学的手法を用いた診断と治療は、世界では広がりを見せているので、日本でも今後もっと行われるようになると考えられます。
「セラノスティックスの登場でがんが根治されるのかというと、それはなかなか難しいかもしれません。しかし、たとえ根治困難としても、QOLを保ちながら元気でいられるための治療には意味があると思います。またセラノスティクスを利用して、神経内分泌腫瘍や前立腺がん以外の悪性腫瘍に広がる可能性もあります。副作用が少なく、効果が期待できる優しいがん治療として、今後の展開が期待できる領域だと考えています」
この領域で日本は世界に遅れをとっているようですが、逆に言えば、今後伸びしろが大きいと言えそうです。
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


