放射線・ホルモン併用療法:副作用も少ないが、なぜ併用したほうがよいかはまだ謎 放射線とホルモンは併用したほうがより効果が上がる
腫瘍を小さくしてから放射線照射を
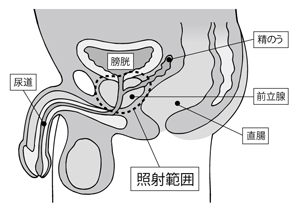 前立腺は直腸に近いため、照射すると放射線が直腸にもある程度当たってしまい、出血や血便、ひどい場合は人工肛門などの問題があった
前立腺は直腸に近いため、照射すると放射線が直腸にもある程度当たってしまい、出血や血便、ひどい場合は人工肛門などの問題があったでは、日本人ではどうなのだろうか。実は、栃木さんたちはこうした報告が出る前から併用療法を行ってきた。といっても、理由は少し違っているが。
「ここで本格的に放射線治療を始めたのは90年代の終わりからです。それ以前からホルモン療法は行っていたので、最初から併用したのです」と栃木さん。実は、放射線治療による障害を少しでも減らしたいという思いからだった。
前立腺は直腸に近いため、照射した放射線が直腸にもある程度あたってしまう。ところが、直腸は放射線に弱い。そのため、かつては出血や血便、ひどい場合は人工肛門になることもあったという(図3)。そこで、放射線を照射する前にホルモン療法を行い、少しでも前立腺の体積を小さくして放射線の照射領域を小さくしようという考えだった。そうすれば、直腸の合併症も減らすことができるはずだ(写真4・5)。
「昔から、がん専門病院ではがんが進行してホルモン療法を行っている患者さんに放射線治療を併用することがあったので、少なくとも併用して悪いことはないと思ったのです」と栃木さんは語る。
そこで、ステージBの限局性前立腺がんとステージCの局所浸潤がんの患者さんを対象に、放射線治療とホルモン療法の併用療法を行ってきた。
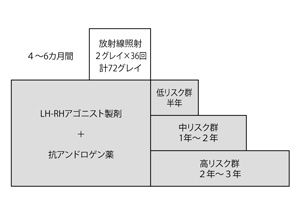 宮城県立がんセンターでの治療方針
宮城県立がんセンターでの治療方針実際には、まず4~6カ月間ホルモン療法(LH-RHアゴニストと抗アンドロゲン薬)を行う。すると「平均すると少なくとも30%ぐらい前立腺の体積が縮小する」のだそうだ。縮小したことを経直腸エコーで確認した上で、放射線科に紹介する。ホルモン療法はそのまま続けながら1日2グレイを36回、計72グレイの放射線照射を並行して行う(図6)。
その後、低リスク群は半年、高リスク群は2年~3年間ホルモン療法を継続する。中リスク群は、その中間で1~2年だそうだ。
高い治療成績も
では、その治療成績はどうなのだろうか。
限局性の場合、高リスク群が一番多く55.1%を占めているが、中リスク群も30.9%、低リスク群も14%含まれている。患者は1998年から2010年までの間に同センターで治療を受けた56歳から83歳までの178人。
治療開始後6カ月から152カ月、経過を観察した結果、その間に19人が亡くなっている。しかし、前立腺がんで亡くなった人は2人のみだった。がん特異生存率(前立腺がんで亡くなっていない人の率)は、5年生存率でも10年生存率でも99.2%と、非常に高い治療成績だった。
栃木さんによると「リスクが高い群のほうが生存率の低下がみられる傾向はありましたが、統計的に意味があるような差ではなかった」という。
一方、局所浸潤したC群の場合は、55歳から85歳まで138例。1997年から2008年の間に、同センターで治療を受けた患者さんだ。経過観察中に27人が亡くなったが、前立腺がんで亡くなったのは5例。がん特異生存率は5年生存率で97.5%、10年生存率でも90.4%と、これも高い成績だった。
いずれの場合も、放射線治療の晩期障害として一番多くみられたのは頻尿で8.4%。その他、尿失禁や血尿、放射性直腸炎などが各々数%に起きているが、栃木さんによると「ほとんどはグレード1~2の軽いもの」だそうだ。
ただ、なぜ放射線治療にホルモン療法を併用すると、治療成績が高くなるのか。「放射線治療の効果を増強する、放射線照射を受けたがん細胞が再増殖するのを抑える、遠隔転移を抑えるなどの効果が考えられていますが、本当の所はまだ不明」だそうだ。
併用期間や線量が課題
| 男性ホルモンの低下に伴う副作用 | |
| ほてり ・ 発汗 | 抑うつ |
| 筋力低下 | 認知障害 |
| 骨粗鬆症 | 性欲減退 |
| 高脂血症 | 貧血 |
| 肥満 | 女性化乳房 |
| 耐糖能低下 | など |
問題は併用期間。ホルモン療法をどのくらいの期間続ければいいのか、はっきりしたエビデンス(科学的根拠)はまだない。
「海外では、放射線治療終了後、ホルモン療法を半年併用した場合と、3年併用した場合で比較がされました。結果としては、3年間の継続、つまり長期に併用したほうが死亡率が低いという報告がされました。しかし、ホルモン療法も長くなると、いろいろ副作用もあるので、リスク別に分けてホルモン療法の期間を決めるべきだと思います」と、栃木さんは考えている。
ホルモン療法も長期になるほど、肥満、筋力低下、高脂血症、耐糖能低下、ほてり・発汗、骨粗鬆症、貧血、認知障害、性欲減退などさまざまな副作用が起こりやすい(図7)。栃木さんたちは、診断時PSAの数値や悪性度、進行度などを考慮してリスク別に併用期間を調整しているが、「限局性の場合はもう少し短い期間でもいいのかもしれない」とも語っている。
また、放射線の照射量も考えなくてはならない。最近は、強度変調放射線治療や画像誘導放射線治療など新しい治療法が次々に登場し、それに伴って安全に照射できる放射線量も増加している。同センターでも原体照射を行うようになり、照射量は70グレイから72グレイに上昇。今は74グレイで反応をみているところだ。海外では、80~82グレイ照射するところも出てきた。
栃木さんによると、80グレイかけると治療成績が高くなることも報告されているそうだ。前立腺がんは、経過が長いがんなので今出ている報告は、かつての放射線治療にホルモン療法を併用した効果についてのものである。照射量が増えたときにも、併用が必要なのか否か、必要だとしてもどのくらいの期間の投与で十分なのかはまだわからない。
「放射線照射量は世界的に高くなっていく流れにあり、そうなると放射線治療単独で治癒する人も出てくるでしょう。しかし、どの病院でも最先端の放射線治療を行えるわけではありません。70~72グレイしか放射線をかけられない病院では、ホルモン療法を併用したほうがいいと思います」と栃木さんは話している。
同じカテゴリーの最新記事
- 放射性医薬品を使って診断と治療を行う最新医学 前立腺がん・神経内分泌腫瘍のセラノスティクス
- リムパーザとザイティガの併用療法が承認 BRCA遺伝子変異陽性の転移性去勢抵抗性前立腺がん
- 日本発〝触覚〟のある手術支援ロボットが登場 前立腺がんで初の手術、広がる可能性
- 大規模追跡調査で10年生存率90%の好成績 前立腺がんの小線源療法の現在
- ADT+タキソテール+ザイティガ併用療法が有効! ホルモン感受性前立腺がんの生存期間を延ばした新しい薬物療法
- ホルモン療法が効かなくなった前立腺がん 転移のない去勢抵抗性前立腺がんに副作用の軽い新薬ニュベクオ
- 1回の照射線量を増やし、回数を減らす治療は今後標準治療に 前立腺がんへの超寡分割照射治療の可能性
- 低栄養が独立した予後因子に-ホルモン未治療転移性前立腺がん 積極的治療を考慮する上で有用となる
- 未治療転移性前立腺がんの治療の現状を検証 去勢抵抗性後の治療方針で全生存期間に有意差認めず


