癌研病院院長・武藤徹一郎さんが言明する 日本の再発がん医療への提言
再発がんに対するさまざまな治療の手
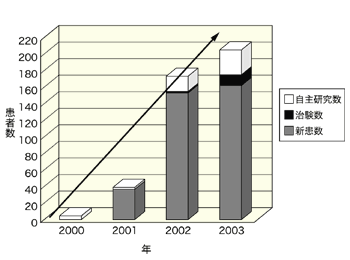
ここ数年の間に、日本のがん治療は大きく変わりました。今後も変わり続けていくと思います。現在、がんの約半数は助かります。臓器によっては70パーセントの人が助かるようになりました。
私が専門とする大腸がんは幸い助かる確率の高いグループに属するがんです。しかし、他の臓器のがんと同様に、大腸がんにも再発の可能性が常についてまわります。がん告知、インフォームド・コンセント(説明と同意)が当たり前の時代ですから、患者さんには再発の事実は正確に伝えられます。つらいことですが、患者さんは再発の事実と向かい合っていかなければなりません。
幸いにも、再発大腸がんに関しては、最近、さまざまな治療法が用意されています。どこに再発するかによって、また個々の症例によって違いますが、再発しても治るチャンスはゼロではなくなりました。
大腸がんの再発にはいろんなタイプがあります。がん細胞が血管に侵入して、肝臓や肺、骨、脳など大腸とは違う臓器に転移する血行性再発、がんがもともとあった部位近くに起こる局所再発、がんが転移しやすいリンパ節に発生するリンパ節再発、おなかの中で種を播いたようにがん細胞が発育してくる腹膜播種再発があります。リンパ節再発がんはもともとあった部位から遠く離れた部位に起こることもあり、遠隔リンパ節再発と呼ばれます。
遠隔リンパ節再発や肝臓や肺、骨、脳などへの転移、腹膜播種は、がんがもともとあった部位とは離れた部位に起こるので遠隔転移と呼ばれます。一方、がんがもともとあった部位近くのリンパ節での再発は局所再発に含まれます。
大腸がんの再発でリンパ節転移に次いで多いのは肝臓への血行性再発です。昔は血行性転移に関してはお手上げでした。すでに手術したときに転移があり、防ぎようがなく、手をこまねいて見ているしかありませんでした。ところが、今では肝臓手術の技術が向上し、肝転移が一つだけの場合には、肝臓外科医が果敢に再発したがんの切除を行っています。昔だったら名医がやっても大出血して死んでしまうような例です。現在では切除できるようになりました。大進歩だと思います。
全身化学療法のあとに、肝臓に血液を供給する冠動脈にカテーテル(細いチューブ)を入れて、そこから抗がん剤を肝臓に直接注入する肝動注化学療法(肝動注。5-FU+ブリプラチンまたは5-FU+ロイコボリン)という治療で腫瘍を小さくしてから手術で切除することもあります。また、ラジオ波治療もあります。超音波下で太さ1.5ミリの針をがんに刺して、ラジオ波を流し、80度以上に熱して死滅させる治療です。ラジオ波の替わりにマイクロ波を用いるマイクロ波治療もあります。
化学療法ではベバシズマブ(商品名アバスチン)というがんの血管新生を防ぐ血管新生阻害剤が登場しました。完全に治すことは難しいものの、ある程度がんを抑えて、その増殖をスローダウンさせて、共生の時間を長くすることができるようになってきたのです。
いろんな治療法が出てきたので、肝臓への血行性再発もかなりのものが治癒するようになってきました。肺への血行性再発にも手術が可能なら病巣を切除します。完全に切除できれば5年生存率40パーセントを期待することができます。ただし、肺転移の切除手術後にさらに再発することも多く、再度の肺切除は残念ながらほとんど行えません。その場合には全身化学療法を行います。
局所再発は大腸がんの中でも直腸がんに多く、切除が可能なら再手術を行います。1回目の手術でかなり徹底的に郭清されると、外科的に切除するのはかなり難しい。しかし、徹底的に郭清されていなかった場合には大きな郭清手術を行うことが可能になってきました。ただし、直腸は小さなところで、再発すると再手術はなかなか難しい。再手術が不可能な場合には放射線治療を行います。
がんがあっても天寿を全うすることができる
最近、再発大腸がんに限らず、再発がんに対してさまざまな治療法が登場してきました。そのため、再発がんを完全に治すことはできなくてもある程度はがんの増殖が抑えられて、がんとの共生の時間が1年から2年へと長くすることができるようになってきました。われわれとしてはさらに3年、4年にして、最終的には天寿を全うするところまでもっていきたいと考えています。がんと共生することがすでに目の前にあるとはいえないまでも、将来的にはできるようになると思います。
「天寿がんの思想」というものがあります。癌研の北川知行さんの発案です。1週間前まで元気だった90数歳のお爺さんが急に病気になって亡くなりました。解剖すると胃に大きながんが2つもありました。食事ができなくなって亡くなったわけで、医学的には餓死です。生前にがんと診断されず、誰もがんとは思っていませんでした。これを「天寿がん」と呼んだのです。がんを持っていてもがんで死ぬわけではなく、天寿まで生きていけるのです。がん治療は、これを究極の目的にしたらどうかというわけです。80歳以上の方を解剖すれば、身体のあちこちにがんがあることは珍しくありません。がんはあってもあまり成長しません。ですから、がんも無理矢理排除しないで一緒に生活することを考えたほうがよいらしい。この天寿がんの思想というのが広まってきているように思います。
がんとの闘いを戦場に例えれば、昔は散弾銃だけでしたが、今はライフルなどいろんな兵器があります。いろんな兵器をうまく組み合わせて相手を抑えられるようになりました。どの組み合わせがいいのかはまだよくわかっていませんが、さまざまな治療法が出てきたということは確かです。
治療法だけでなく、診断法も進歩しています。ただし、さまざまな診断法や治療法を誰がどこで行うかが問題です。新しい診断法・治療法は、それぞれ高い専門性を持っていて別々の場所で行われています。それらが1カ所にピタッと集められないのが現状です。そのため、再発したがん患者さんはあっちへ行ったり、こっちへ行ったりしなければなりません。こうした現状も変えていく必要があると思います。
再発したらまず腫瘍内科医のいる病院を探す

早期がんを治療する病院はたくさんあります。どこで治療を受けても治ります。しかし、再発がん治療は違います。再発がんをきちんと治療してくれる病院はきわめて少なく、しかも治療をしても予後はかなり厳しいのが現状です。ですから、再発がんは早く見つけるしかないのです。患者さんに早く病院に来てもらうしかありません。検診もしないで、病院にも来なくて、再発がんが見つかったとすれば、患者さん本人が悪いとも言えます。
結局、大腸がんでは30パーセントの患者さんが再発します。臓器と進行度によって多少の違いはあるものの、数10~15パーセントの患者さんは再発を運命づけられています。しかも再発するかどうかの予見はかなり難しいのです。
そのため、再発する前に化学療法や免疫療法を開始して、再発を抑えることも大切です。計画的な治療法を考えていかなければいけないと思います。
それでも運悪く再発してしまった患者さんには腫瘍内科医がきちんと診ていくようにすべきです。
患者さんとしては癌研病院のように腫瘍内科医がいる病院はどこにあるのか、インターネットなどを駆使したりして、自分で探さなければなりません。一生懸命努力するしかないと思います。
現状では再発がん患者さんに対する治療はあまりに心細い状態です。しかし最近、再発がんに対するさまざまな治療法が次々に登場し、制度上の取り組みもやっと始まりました。この動きを加速させ、再発がん治療を充実させなければなりません。
同じカテゴリーの最新記事
- 失われた機能とQOLを取り戻すため骨転移は積極的に治療を! 『骨転移診療ガイドライン』改訂版は多職種の参加で作成
- 脇腹の痛みが続いたら要注意! 増えている骨転移
- がんによる急変には、患者は何を心得ておくべきなのか オンコロジック・エマージェンシー対策
- 高齢者機能評価ツールを用いて判断できる可能性 進行再発がんの薬物治療〝進め方と止めどき〟
- 進行・再発がんでケトン食療法が有効か!? 肺がんⅣ(IV)期の介入研究で期待以上の治療成績が得られた
- 「骨を守る」対策も並行して行う乳がん骨転移治療 日常活動動作や生活の質を維持するために
- 再発・転移特集/再発・転移の基礎知識
- いかに手術に持ち込めるかがカギ 大腸がんの肝転移治療戦略 肝切除においては肝臓の機能、容積の確保が重要
- 分子標的薬、サイバーナイフなど肺がん脳転移しても治療法はある 分子標的薬や放射線療法の進化で治療が大きく進歩


