進行別 がん標準治療 手術療法が中心だが、第2の選択肢の可能性も
予後と関係が深いのは、病期より亜病期
メラノーマは、その厚みなどから細かく病期分類されています。じつは、「センチネルリンパ節生検が行われるようになって、メラノーマの病期分類は大きく変わった」そうです。
2001年にアメリカで新しいメラノーマの病期分類が発表されました。メラノーマの厚みと腫瘍の有無、リンパ節転移の有無、さらにリンパ節転移が顕微鏡的転移(マイクロメタ)か、手で触れたり画像診断などでわかる転移(マクロメタ)、さらに遠隔転移の有無などによって、キメ細かく分類されています。
病巣の厚さ、すなわち皮膚表面からの深さが1ミリか2ミリかで病期が変わってしまうのです。また、潰瘍があるかどうかでも病期は変わります。4ミリを越えると2期も後半に入り、4ミリ以上になると厚みは無関係になります。それほど、メラノーマはわずかな厚さの違いで、予後に違いが出るがんなのです。
生存率は、アメリカで1万7000人余りの患者を調べた結果がでています。この中で注目して欲しいのが、2C期(厚みが4ミリ以上で、潰瘍があり、リンパ節転移がない)と3A期(厚みに関係なく、潰瘍はないがリンパ節に顕微鏡的転移が1~3個あるもの)の生存率です。2C期よりも3A期のほうが病期は進んでいるにも関わらず、2C期の5年生存率は45パーセント、3A期は69.5パーセントとはるかに生存率が高いのです。
「日本でも、信州大学と国立がん研究センターの患者さんを病期ごとに調べました。その結果でも、アメリカほど大きな差はありませんが、似たような数値でした」と斎田さん。こうしたことから、メラノーマでは病期よりも、むしろ亜病期、つまり実際の厚みや潰瘍の有無、リンパ節転移の有無などのほうが予後と関係が深いと斎田さんは語っています。
手術は、基本的にメラノーマの厚みによって切除範囲が決められますが、正確な厚みは手術をして組織を見なければわかりません。MRIでかなりわかりますが、2ミリ以下になると判定が難しくなります。これに関して、斎田さんは高周波エコーで診断をすると、かなり正確に手術前に深さを把握できることを見出しています。
| 病期 | 原発巣の切除範囲 | リンパ節の処置 | 術後補助療法など |
|---|---|---|---|
| 0 | 0.5cm | なし | なし |
| 1A | 1cm | なし | なし |
| 1B | 1~2cm | 可能ならSNB*施行 | 無施行またはFeron療法** |
| 2A | 2~3cm | SNBまたは予防的郭清 | Feron療法またはDAVFeron |
| 2B | 2~3cm | 予防的郭清またはSNB | DAVFeron2~3コース(Feron療法のみとすることも) |
| 2C | 3cm | 予防的郭清またはSNB | DAVFeron5~6コース(Feron療法のみとすることも) |
| 3A | 3cm | 根治的郭清 | DAVFeron5~6コース |
| 3B | 3cm** | 根治的郭清(N2cには予防的郭清) | DAVFeron5~6コース |
| 3C | 3cm*** | 根治的郭清 | DAVFeron5~6コース |
| 4 | 多くは化学療法(DAC-Tamや生物科学療法など)の適応を検討するが、少数値なら外科的切除も考慮する。 肝転移にはランダ動注、脳転移にはガンマナイフも用いられる。末期には緩和療法を施行。 | ||
| *SNB: センチネルリンパ節生検(手技の習熟が実施の前提条件) **Feron療法:インターフェロンβ300万単位/日を原発巣術創部皮内へ10日間連日局注 ***衛星病巣や in transit 転移がある場合は、中枢側をさらに広く切除する。 | |||
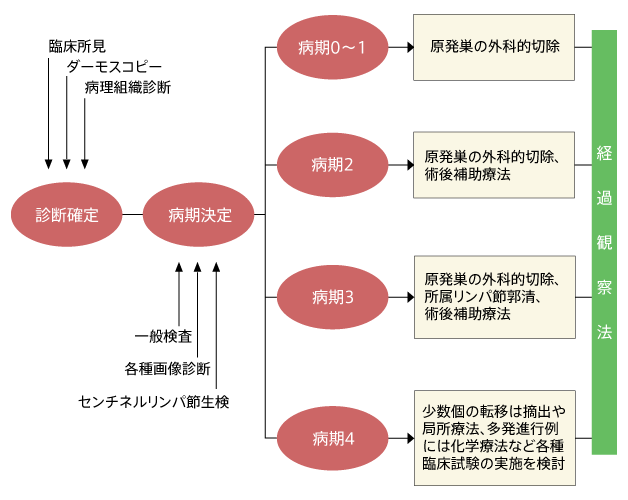
メラノーマの治療
進行病期以外ならば手術による摘出が基本
こうしたさまざまな点を考慮した上で、現在以下のような治療(上図と下図参照)がメラノーマの標準的な治療とされています。かつては、転移が早いことから、足裏の小さなメラノーマでも足の切断といったことが行われましたが、「最低限の範囲を切除するようになったことが大きな進歩です」と斎田さんは語っています。
●0~1期
斎田さんが「この段階で見つけることが大切なのです」というのが、0~1期。この段階で発見できれば、外科手術だけでほとんどのメラノーマを完治させることができます。
0期とは、がんがまだ表皮内にとどまり、真皮にまで浸潤していない状態です。ホクロと間違えることがあるので、要注意です。この段階ならば、がんの病巣から5ミリ周囲に安全領域(フリーマージン)をとって、がんを切除します。1期、つまり厚みが2ミリまでで、リンパ節転移も潰瘍もなければ、周囲に1センチ(場合によっては2センチ)の安全領域をとって、病巣を摘出します。リンパ節郭清は基本的に必要なく、治療はこれで完了です。
●2期
がんの厚みは1~4ミリまでで、リンパ節転移はなし。潰瘍がある場合とない場合が含まれます。この段階になると、がんは2~3センチの安全領域をとって切除します。この際、センチネルリンパ節生検を行い、リンパ節郭清が必要かどうかを判断します。その上で、一般には術後補助療法が行われることが多いそうです。
中心は、DAVFeron療法です。これは、ダカルバジン(一般名も同じ)、オンコビン(一般名ビンクリスチン)、ニドラン(一般名ニムスチン)の3剤併用療法にインターフェロンβを手術部位に皮内注射する方法です。日本独特の治療法で、通常は月に1回ぐらいの割合で、2~3回から5~6回繰り返します。
斎田さんによると、「まだ無作為化比較試験は行われていないのですが、これまでのデータでは術後にDAVFeron療法を行うと、5年生存率に差が出る(旧3期で5年生存率65.1対46.2パーセント)とされています」。術後補助療法終了後、維持療法としてインターフェロンβを月に1回ずつ2~3年繰り返し投与することも多いそうです。
しかし、「最近、この治療に使われたダカルバジンやオンコビンが原因と思われる2次がんの発生(白血病)が報告されているので、高齢者にルーチンで行うことは、検討の必要があります」と斎田さんは語っています。
●3期
大きさに関わりなく、リンパ節転移がある場合は、原発巣を3センチの安全領域をとって手術で摘出し、リンパ節郭清を実施。術後補助療法を行うことになります。この場合も、補助療法は2期と同じようにDAVFeron療法を5~6回行います。