国際標準に沿った新しいステージ分類に、補助化学療法の推奨が2大ポイント 大きく変わった、新「胃癌治療ガイドライン」のここに注目
早期がんと進行がんで治療法が変わる
ガイドラインの第3版でも、各ステージに応じた治療法が推奨されるが、第2版に比べて基本的な治療法はほとんど変わっていないそうだ。
胃がんの治療について、早期胃がんとそれ以外の進行胃がんを分けて考えることが大切だ、と山口さんは言う。
「早期胃がんというのは、粘膜下層までに止まっている胃がんのことです。これは基本的に治るがんで、治療をすれば、95パーセントの人は助かります。現在の日本では、胃がんの半分は早期胃がんです。残りの胃がんは、これよりも深くまで達していて、治療をしても必ず治るとは言えません。手術をしても、3人に1人は再発します。当然、早期胃がんとそれ以外の胃がんでは、治療に対する考え方を変える必要があるのです」
早期胃がんは治るがんなので、治療法は患者さんの負担を軽くする方向に進歩してきた。そこで、胃の中に内視鏡を入れ、内側からがんを切除するEMR(内視鏡的粘膜切除術)やESD(内視鏡的粘膜下層剥離術)が、1A期の治療として推奨されている。また、手術を行う場合でも、胃の出口を残したり、リンパ節郭清の範囲を狭めたりする縮小手術が推奨されている。
一方、進行胃がんの場合には、最も重視されるのは、いかに治癒率を上げるかである。
患者さんの負担を軽減することよりも、より治る治療が求められる。当然、手術は縮小手術ではなく、定型手術が推奨されることになる。
早期胃がんならより負担の軽い治療を考え、それ以外の胃がんならより治癒率を上げる治療を考える。もちろん、患者さんの希望が尊重されるのは当然だが、胃がん治療を考える場合、これが基本となるということは、覚えておくとよいだろう。
補助化学療法が新たに加わった
第3版のガイドラインには、第2版刊行後に明らかになった研究の成果も盛り込まれている。最も注目すべきなのは、補助化学療法が推奨された点である。第2版までは、日常診療として推奨される治療として、補助化学療法はまったく登場していなかった。そういう意味では、実に大きな変化である。この内容は、08年にインターネット版の『胃癌治療ガイドライン速報』に発表され、実質的にはガイドラインが認めた標準治療となっていた。それが、第3版に収載されたわけだ。
「最近は化学療法の進歩���速いので、出版物の刊行を待っていたのでは、新しい治療をガイドラインに盛り込めません。そこで、1年に2回程度の割合で新しい研究成果を検討し、必要があれば、速報として発表していくことにしています」
次に示す2つの研究成果が、第3版のガイドラインに採用されている。
1つは、胃がん手術の際、大動脈周囲リンパ節郭清は行うべきではないという内容。これは、通常のリンパ節郭清に加えて、再発予防のために大動脈周囲リンパ節まで郭清しても、通常のリンパ節郭清手術と3年および5年生存率に差がなかったためだ。
| D2 | D2+大動脈周囲郭清 | |
|---|---|---|
| 3年生存率 | 76% | 76% |
| 5年生存率 | 69% | 70% |
もう1つは、補助化学療法の有効性を示した研究だ。2期と3期の胃がんを対象に、手術だけの群と、手術後に抗がん剤のTS-1(一般名テガフール・ギメラシル・オテラシルカリウム)を1年間服用する群の予後を比較する臨床試験が行われた。その結果、3年生存率で手術単独群が70.1パーセント、TS-1を加えた群が80.5パーセントと、はっきりした差が現れた。
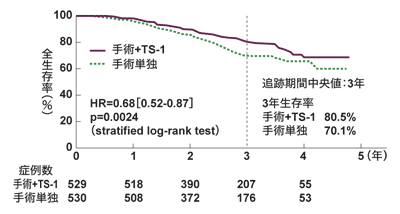
「大動脈周囲リンパ節郭清のほうは、よかれと思ってやってみた手術が不要だったという内容で、治療法が進歩したわけではありません。それに比べると、補助化学療法のほうは大きな進歩だと思います。薬を飲むだけで、再発して死亡していた人が3割から2割に減ったという話ですからね」
化学療法に関しては、3期の治療として、TS-1とシスプラチン(一般名)の併用も、標準療法として推奨されることになる。
第2版刊行後、5-FU(一般名フルオロウラシル)の持続静注療法と、TS-1の単独療法は、ほぼ同等の効果であることが臨床試験で証明された。さらに、TS-1単独療法とTS-1+シスプラチン併用療法を比較した臨床試験が行われ、併用療法の有効性が高いことが明らかになったのだ。無増悪生存期間は、TS-1単独群が4カ月で、併用群が6カ月。生存期間中央値は、TS-1単独群が11カ月、併用群が13カ月という結果が出ている。
| N0 (転移リンパ節なし) | N1 (転移リンパ節1~2個) | N2 (転移リンパ節3~6個) | N3 (転移リンパ節7個以上) | |
|---|---|---|---|---|
| T1a(M) 胃の粘膜に限局している | 1A 分化型で2センチ以下(潰瘍なし)なら内視鏡で粘膜切除、それ以外は縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す) | 1B 普通の胃切除術 | 2A 普通の胃切除術 | 2B 普通の胃切除術 |
| T1b(SM) 胃の粘膜下層に達している | 1A 分化型で1.5センチ以下なら縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す)、それ以外は少し縮小した胃切除術 | |||
| T2(MP) 胃の筋層に達している | 1B 普通の胃切除術 | 2A 普通の胃切除術+補助化学療法 | 2B 普通の胃切除術+補助化学療法 | 3A 普通の胃切除術+補助化学療法 |
| T3(SS) 胃の漿膜下層までに達している | 2A 普通の胃切除術 | 2B 普通の胃切除術+補助化学療法 | 3A 普通の胃切除術+補助化学療法 | 3B 普通の胃切除術+補助化学療法 |
| T4a(SE) 漿膜を超えて胃の表面に出ている | 2B 普通の胃切除術+補助化学療法 | 3A 普通の胃切除術+補助化学療法 | 3B 普通の胃切除術+補助化学療法 | 3C 普通の胃切除術+補助化学療法 |
| T4b(SI) 胃の表面に出た上に、 他の臓器にもがんが続いている | 3B 拡大手術(胃以外の臓器も切除) +補助化学療法 | 3B 拡大手術(胃以外の臓器も切除) +補助化学療法 | 3C 拡大手術(胃以外の臓器も切除) +補助化学療法 | 3C 拡大手術(胃以外の臓器も切除) +補助化学療法 |
| AnyT, M1 肝、肺、腹膜など遠くに転移している | 4 緩和手術(姑息手術:がんによる症状を改善する手術)、化学療法、放射線療法、緩和医療 | |||
[第2版の胃がんの進行度別治療法]
| N0 リンパ節 転移がない | N1 胃に接したリンパ節に 転移がある | N2 胃を養う血管に沿った リンパ節に転移がある | N3 さらに遠くのリンパ節に 転移がある | |
|---|---|---|---|---|
| T1(M) 胃の粘膜に限局している | 1A分化型で2センチ以下(腫瘍なし)なら内視鏡で粘膜切除、それ以外は縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す) | 1B2センチ以下なら、縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す)、それ以外は普通の胃切除術 | 2 普通の胃切除術 | 4拡大手術 緩和手術(姑息手術:がんによる症状を改善する手術) 化学療法放射線療法 緩和医療 |
| T1(SM) 胃の粘膜下層に達している | 1A縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す) | |||
| T2 胃の表面にがんが出ていない、 筋層あるいは漿膜下層まで | 1B 普通の胃切除術 | 2 普通の胃切除術 | 3A 普通の胃切除術 | |
| T3 漿膜を超えて 胃の表面に出ている | 2 普通の胃切除術 | 3A 普通の胃切除術 | 3B 普通の胃切除術 | |
| T4 胃の表面に出た上に、 他の臓器にもがんが続いている | 3A 拡大手術 (胃以外の臓器も切除) | 3B 拡大手術 (胃以外の臓器も切除) | 4拡大手術緩和手術(姑息手術:がんによる症状を改善する手術)化学療法放射線療法緩和医療 | |
| 肝、肺、腹膜など 遠くに転移している | 4拡大手術緩和手術(姑息手術:がんによる症状を改善する手術)化学療法放射線療法緩和医療 | |||
腹腔鏡手術は臨床研究で
胃がんの手術では、腹腔鏡手術がかなり行われるようになっている。日本胃癌学会の調査では、腹腔鏡手術を行っている施設が83パーセントを占めた。
「胃癌学会員の意見では、腹腔鏡手術を日常診療として推奨すべきという意見が49パーセント、臨床研究の扱いにすべきという意見が51パーセントでした」
ほぼ半々なのだが、これでは日常診療には推奨できないとして、第3版でも腹腔鏡手術は臨床研究の扱いになっている。「ただ、臨床研究というのは、やってはいけないということではありません。確かな技術があるのなら、患者さんによく説明してから行えばいいでしょう。当院でも、早期胃がんを対象に、希望する患者さんには腹腔鏡手術を行っています」
ガイドラインでも、対象となるのは1A期と1B期だけとなっている。
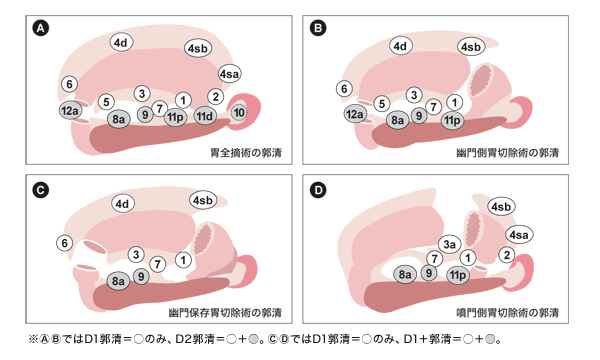
さらに、胃がん手術における周囲リンパ節郭清範囲の定義についても変更される。これまでは、胃からの距離に応じてリンパ節を分類し、胃がんの進行度によって、どのリンパ節まで郭清するかを決めていた。それが、胃全摘術、幽門保存胃切除術、幽門側胃切除術、噴門側胃切除術の4つの術式に応じて、D1郭清やD2郭清(*)の対象とするリンパ節が決められる。
山口さんによれば、最近、注目されているのは、乳がんで広く使われているハーセプチン(一般名トラスツズマブ)による治療だという。HER2(*)陽性の胃がん患者さんでは、フッ化ピリミジン系薬剤+シスプラチンの併用に、ハーセプチンも加えたところ、全生存期間中央値が11.1カ月から13.8カ月に延長している。
「もう1つ、私が注目しているのは、腹膜播種を起こした進行胃がんに対するタキソール(一般名パクリタキセル)の腹腔内注入療法。現在、先進医療として東京大学で行われています。この方法なら、腹膜播種を効率的に叩けるのではないかと考えています」
胃がんのガイドラインに、今後も新しい標準治療が登場することを期待したい。
*D1郭清・D2郭清=D1郭清はリンパ節を部分的に取り除くこと。D2郭清はリンパ節を全体的に取り除くことで、通常の手術で行われる
*HER2=タンパク質の一種で、細胞の増殖を促す受容体。がん細胞にHER2が多ければ、ハーセプチンによる治療の適応となる
同じカテゴリーの最新記事
- 有効な分子標的治療を逸しないために! 切除不能進行・再発胃がんに「バイオマーカー検査の手引き」登場
- 新薬や免疫チェックポイント阻害薬も1次治療から 胃がんと診断されたらまずMSI検査を!
- ビタミンDの驚くべき効果がわかってきた 消化管がん手術後の再発・死亡リスクを大幅に減少
- 薬物療法が奏効して根治切除できれば長期生存が望める ステージⅣ胃がんに対するコンバージョン手術
- 胃がん新ガイドライン「条件付き承認」で増える治療選択 1次治療でオプジーボ承認
- 術後合併症を半減させたロボット支援下手術の実力 胃がん保険適用から3年 国産ロボット「hinotori」も登場
- 適切なタイミングで薬剤を切り替えていくことが大切 切除不能進行・再発胃がんの最新薬物療法
- 術前のスコア評価により術後合併症や全生存率の予測も可能に 進行胃がんに対するグラスゴー予後スコアが予後予測に有用
- ガイドライン作成で内科的治療がようやく整理される コンセンサスがなかった食道胃接合部の食道腺がん
- 新規の併用療法による治療効果改善に期待 ステージⅢ胃がんにおける術後補助化学療法の現状


